Дата публикации 18 февраля 2022Обновлено 15 августа 2022
Определение болезни. Причины заболевания
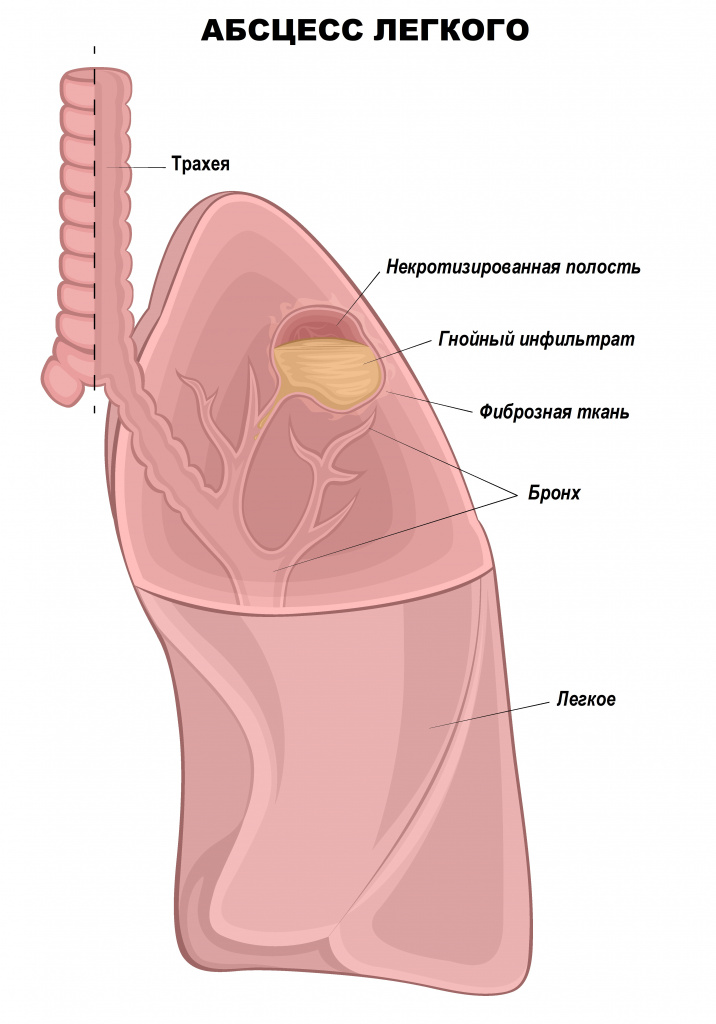
Абсцесс лёгкого (lung abscess) — это острое деструктивное заболевание, при котором в лёгком образуется ограниченная полость с гноем. При формировании абсцесса температура тела повышается до 39–40 °C, появляется общее недомогание, слабость, озноб с обильным потоотделением, сухой (или с небольшим количеством мокроты) кашель и боль в грудной клетке [1][9].
Чаще абсцесс лёгкого формируется в пределах одного сегмента лёгкого в виде одной или нескольких полостей диаметром более 2 см. В 75 % всех случаев абсцесс находится в задних сегментах верхних и нижних долей, особенно справа [9].
Причины абсцесса лёгкого
Чаще всего причиной абсцесса лёгкого является заброс пищи или рвотных масс в дыхательные пути. Как правило, это происходит, когда человек не контролирует своё тело, например при алкогольном или наркотическом опьянении, коме, приступе эпилепсии или общем наркозе. Также пища или рвотные массы могут попасть в дыхательные пути при нарушениях моторики и проходимости верхних отделов желудочно-кишечного тракта из-за сужения пищевода, грыжи пищеводного отверстия диафрагмы или гастроэзофагеальной рефлюксной болезни [5].
Абсцесс может сформироваться при пневмониях и других воспалительных процессах, травмах грудной клетки, инородных телах дыхательных путей, новообразованиях, закрывающих просвет бронха изнутри или сдавливающих снаружи [1][5][11].
Возможные возбудители: бактерии, простейшие или грибы [2][3][10]. Вирусы сами по себе не могут вызвать гнойное расплавление ткани лёгкого, только в сочетании с бактериальной инфекцией.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы абсцесса легкого
Симптомы будут зависеть от объёма поражённой ткани, характера и интенсивности её распада, стадии заболевания, осложнений и фоновых болезней.
На стадии формирования симптомы абсцесса похожи на симптомы пневмонии:
- общее недомогание;
- сухой кашель или с небольшим количеством мокроты и примеси крови;
- острые боли в груди на стороне поражения во время глубокого вдоха;
- повышение температуры тела до 39–40 °C;
- озноб с обильным потоотделением [1][9][12].
На стадии прорыва гнойника в бронх отходит большое количество (до 1500 мл в сутки) гнойной мокроты — грязно-серой, бурой или зеленоватой, с неприятным гнилостным запахом. В мокроте можно видеть мелкие обрывки изменённой лёгочной ткани (лёгочные секвестры) и следы крови. Больше мокроты отходит по утрам. Самочувствие при этом улучшается: температура тела нормализуется, боль в грудной клетке уменьшается или исчезает [1][9][12].
Патогенез абсцесса легкого
В зависимости от того, каким путём инфекция попала в лёгкие, болезнь может развиваться по-разному.
Бронхогенный путь
Встречается в 75 % случаев абсцессов лёгких [1]. Бронхогенный путь подразумевает аспирацию, т. е. вдыхание инородного материала (слизи, слюны, пищи, рвотных масс и т. д.).
Чаще всего это происходит во время глубокого сна или при снижении уровня сознания, когда человек не может выплюнуть или откашлять инородный материал. Еда или другой объект без помех спускается в нижние дыхательные пути, останавливается в бронхе и перекрывает его просвет. Из-за закупорки бронха возникает ателектаз — воздух не попадает дальше в альвеолы, и они сжимаются (спадаются).
В сжатом участке лёгочной ткани создаются благоприятные условия для развития воспаления. Затем воспалительный процесс распространяется на окружающие ткани (соседние бронхи, сосуды, альвеолы), что усугубляет бронхиальную непроходимость. В результате развивается ателектаз-пневмония.
Если на этом этапе не начать лечение, то процесс прогрессирует. Мелкие сосуды сдавливаются отёком, в них развивается тромбоз, и из-за этого нарушается кровоток в лёгких. Без достаточного кровоснабжения начинается некроз (омертвение) безвоздушной лёгочной ткани, а под воздействием бактериальной инфекции ткани лёгкого расплавляются. Как правило, некроз развивается через 8–14 дней после аспирации.
Травматический
При закрытых травмах (например, ушибе или разрыве лёгкого) формируется обширная гематома, крупный бронх при этом повреждается или закупоривается кровью. Гноеродные бактерии из бронха попадают в гематому, которая является питательной средой, и там развивается нагноение [1].
Гематогенно-эмболический путь
Возможен, если в организме есть другой гнойный очаг инфекции (например, острый гематогенный остеомиелит, перитонит, парапроктит, флегмона мягких тканей и т. д.). Бактериальные частицы из этого очага с током крови (гематогенно) разносятся по организму, попадают в лёгкие и образуют там ещё один очаг — вторичный абсцесс. Иногда эти частицы закупоривают концевые ветви лёгочной артерии. В участок, который кровоснабжается этой артерией, перестаёт поступать кровь. Затем из-за наличия бактерий начинается гнойное расплавление этого участка, т. е. образуется абсцесс [1].
Лимфогенный
Этот путь крайне редкий. Встречается, когда инфекция переходит из плевральной полости, средостения по лимфатическим путям вглубь лёгочной ткани [1]. Он возможен при таких заболеваниях, как эмпиема плевры, гнойный медиастинит, абсцессы печени вблизи диафрагмы и др.
Классификация и стадии развития абсцесса легкого
Классификация абсцессов лёгкого по патогенезу:
- аспирационные;
- травматические;
- гематогенные;
- лимфогенные [1].
По течению:
- острые – длятся менее 6 недель, протекают в две фазы: до и после прорыва абсцесса;
- хронические – длятся более 6 недель, на фоне сформированной полости возникают периоды обострений и ремиссий [9].
По локализации:
- центральные;
- периферические [9].
По осложнениям:
- осложнённые;
- неосложнённые [1][9].
Стадии развития:
- стадия формирования абсцесса;
- стадия прорыва абсцесса [1].
В иностранных источниках различают первичный и вторичный абсцесс лёгкого, но отечественные авторы обычно их не выделяют [9].
Осложнения абсцесса легкого
Прорыв абсцесса в плевральную полость. Если лёгочная ткань разрушается и нарушается целостность плевры, которая окружает лёгкое, гной попадает в плевральную полость. Это состояние называется эмпиемой, или пиотораксом. Если область прорыва сообщается с бронхами, вместе с гноем в плевральную полость попадает и воздух. Гной и воздух в плевральной полости называют пиопневмотораксом [1][4].
Симптомы эмпиемы плевры и пиопневмоторакса будут похожи на пневмонию: нарастающая дыхательная недостаточность и интоксикация. Чтобы верно установить диагноз, нужно сделать рентген или КТ грудной клетки.
Кровотечение. Воспаление и микроорганизмы могут разрушать стенки сосудов. Если повреждён крупный сосуд, начинается кровотечение [1]. При этом падает артериальное давление, учащается пульс, появляется кашель с большим количеством крови (при сообщении с бронхом) и слабость.
Сепсис. Если вовремя не провести лечение, микроорганизмы и их токсины из абсцесса попадают в общий кровоток и инфекция распространяется по всему организму. Состояние сопровождается общим недомоганием, тошнотой, повышением температуры тела, а также симптомами инфекционного поражения других органов [1].
Амилоидоз. При абсцессе лёгких может нарушаться белковый обмен. В этом случае в органах (чаще всего в почках, иногда в селезёнке и кишечнике) откладываются белковые массы. Они замещают здоровую ткань и тем самым нарушают работу органов [1]. Симптомы будут зависеть от поражённого органа, например амилоидоз почек будет проявляться отёками по всему телу.
Диагностика абсцесса легкого
Сбор жалоб и анамнеза
При сборе жалоб и истории болезни нужно обратить внимание на пневмонию, которая не поддаётся адекватной антибактериальной терапии. Врач также может спросить у пациента:
- бывают ли у него эпизоды потери сознания;
- принимает ли алкоголь и как часто;
- есть ли у пациента диагностированные образования дыхательных путей;
- попадал ли в дыхательные пути инородный предмет незадолго до появления симптомов.
Всё это поможет заподозрить абсцесс лёгкого [1].
Физикальное обследование
Данные осмотра будут соответствовать воспалительному заболеванию лёгких. На стадии формировании абсцесса можно заметить такие признаки:
- грудная клетка на стороне поражения отстаёт при дыхании;
- при перкуссии (простукивании) над поражённой частью лёгкого звук укорочен и притуплён;
- при аускультации (выслушивании) дыхание жёсткое, возможны крепитирующие хрипы (хруст в конце вдоха, вызванный разлипанием альвеол), шум трения плевры [1].
На стадии прорыва абсцесса в бронх:
- область, в которой звук укорочен и притуплён, уменьшается;
- если абсцесс был расположен близко к грудной стенке, появляется громкий и продолжительный звук;
- при аускультации можно услышать специфические звуки — амфорическое дыхание, шум плеска, звук падающей капли [1].
Инструментальная и лабораторная диагностика
К обязательным методам исследования при диагностике абсцесса лёгкого относятся:
- общий анализ крови;
- рентгенография (желательно в двух проекциях) и/или КТ органов грудной клетки.
Остальные методы диагностики будут вспомогательными. Обычно их проводят, чтобы определить тактику лечения.
Рентгенография или КТ грудной клетки. Рентгенография — основной метод диагностики абсцесса лёгкого на первом этапе. Также можно выполнить КТ органов грудной клетки. Она позволяет более чётко увидеть объём поражения лёгочной ткани. В зависимости от стадии абсцесса (до и после прорыва) лучевая картина будет меняться:
- До прорыва абсцесса. На рентгенограмме вокруг абсцесса видна тень инфильтрата (скопления элементов клеток, крови и лимфы). В плевральной полости нередко определяется выпот (воспалительная жидкость). На КТ абсцесс выглядит как участок однородной плотности. При введении контрастного вещества его плотность не меняется, это значит, что здесь нет кровотока и сформировалась зона некроза. Вокруг этой зоны также видна тень инфильтрата. Кровоток в области инфильтрации усилен из-за воспаления. Также на КТ могут определяться мелкие пузырьки газа [1][7].
- После прорыва абсцесса. Появляется классическая картина полости, содержащей воздух, что характерно для абсцесса. Полость, как правило, имеет округлую форму и содержит большое количество жидкости [1][7].
Ультразвуковая диагностика. Если абсцесс расположен близко к грудной стенке, УЗИ позволяет установить точную локализацию, оценить размеры, содержимое и капсулу. Также можно оценить наличие и количество плеврального выпота [8].
Фибробронхоскопия. Позволяет выявить степень выраженности гнойного эндобронхита, оценить проходимость трахеи, бронхов, состояние слизистой. Чаще встречается отграниченный эндобронхит, при котором видно чёткую границу воспаления с вовлечением отдельных бронхов и гнойным содержимым в бронхах [6].
Функциональная диагностика. С помощью методов функциональной диагностики определяют, нарушено ли дыхание и кровообращение. Также их выполняют перед хирургическим лечением, чтобы оценить, готов ли организм к операции [1]. К таким методам относят:
- компьютерную спирографию — исследует функции внешнего дыхания;
- ЭКГ — показывает электрическую активность сердца;
- ЭХО-КС — позволяет оценить морфологические и функциональные изменения сердца и его клапанного аппарата.
Общий и биохимический анализ крови. Повышение лейкоцитов, скорости оседания эритроцитов (СОЭ), С-реактивного белка (СРБ) и прокальцитонина будут указывать на воспаление в организме [1]. Показатель прокальцитонина выше 0,5 нг/мл может говорить о наличии бактериальной инфекции и начале развития сепсиса.
Дифференциальная диагностика
Симптомы абсцесса лёгкого могут быть схожи с некоторыми другими заболеваниями:
- туберкулёзом;
- микозом, раком или кистой лёгкого;
- эхинококковой инфекцией;
- пневмонией;
- бронхоэктатической болезнью [9][12].
Перечисленные методы диагностики позволяют исключить эти патологии и поставить верный диагноз.
Лечение абсцесса легкого
Лечение абсцесса лёгкого может быть только консервативным, при необходимости его дополняют минимально инвазивными процедурами. Если эти методы оказались неэффективными или возникли осложнения, проводится оперативное лечение.
Общее лечение
- Лечебная и гигиеническая гимнастика (например, утренняя зарядка), чтобы укрепить физическое здоровье.
- Сон 9–10 часов.
- Высококалорийное питание богатое белками: мясо, птица, рыба, молочные продукты, яйца, орехи, бобовые и др.
- Витаминотерапия: витамины С, В1, В6, В12 и др.
- Инфузионная терапия — введение глюкозо-солевых растворов, чтобы восстановить уровень жидкости и солей в организме, нормализовать обменные процессы, вывести токсины и восполнить энергию.
- Дыхательная гимнастика, чтобы улучшить воздухообмен в лёгких. Врач может посоветовать выдувать воздух через трубочку, опущенную в воду, и дышать носом: делать глубокий вдох и быстрый выдох, или медленный вдох с задержкой дыхания на несколько секунд и медленный выдох и т. д.
- Парентеральное питание — внутривенное введение аминокислот, альбумина, протеина, плазмы или растворов глюкозы с инсулином, чтобы восполнить нехватку витаминов и микроэлементов.
- Переливание крови, чтобы восстановить уровень гемоглобина при выраженной анемии.
- Десенсибилизирующая и бронхолитическая терапия, чтобы снизить чувствительность бронхов к факторам воспаления, а также улучшить их проходимость. Может включать: Эуфиллин, Пипольфен в форме таблеток, внутривенных или внутримышечных инъекций; Беродуал в форме раствора для ингаляции; отхаркивающие препараты; вибрационный массаж.
- Стимуляция кашлевого рефлекса, чтобы очистить бронхи от гноя. Самый простой способ — надавить на перстневидный хрящ или после глубокого вдоха на выдохе резко сжать руками нижние отделы грудной клетки. Также можно использовать ингаляции с гипертоническим хлоридом натрия или 10%-м раствором Ацетилцистеина. Стимуляцию можно проводить каждые два часа.
- Ингаляции с увлажнённым кислородом.
- Ультразвуковые ингаляции Террилитина, Терридеказы, антибиотиков, интерферона, чтобы разжижать гной и некротические массы в полости абсцесса и местно воздействовать на микроорганизмы и вирусы [1].
Этиотропная терапия
Этиотропное лечение направлено на причину болезни. В данном случае причиной является инфекция, вызванная бактериями, простейшими или грибами. Поэтому при абсцессе лёгкого этиотропная терапия подразумевает назначение антибиотиков, которые уничтожают возбудителей.
Это ведущий метод лечения. Как правило, он эффективен на ранних этапах формирования абсцесса. Если абсцесс уже сформировался, антибиотики будут не так эффективны.
До того, как будет готов анализ на возбудителя и его чувствительность к антибиотикам, абсцесс лёгкого рекомендуется лечить антибиотиками широкого спектра действия. Эффект на антибактериальную терапию можно увидеть через 3–4 дня, общее состояние улучшается через 4–7 дней, а улучшения на рентгене или КТ можно увидеть через два месяца.
Если общее состояние пациента не улучшается, это может означать, что выбран неправильный антибиотик. Препарат меняют, при необходимости добавляют противовирусную и противогрибковую терапию.
Продолжительность лечения будет зависеть от общего состояния пациента и результатов рентгенологического и лабораторного контроля [2][3][12]. Общий анализ крови нужно сделать при поступлении и через 3–4 дня, рентгенографию грудной клетки — при поступлении и через 10–14 дней.
Дренирование абсцесса лёгкого
Постуральный дренаж. Применяется, когда абсцесс прорывается в бронх. Больной принимает определённое положение, при котором поражённый бронх направлен вертикально вниз. Такое положение позволяет гнойной мокроте самостоятельно выйти из бронха. При этой технике состояние пациента улучшается в течение 1–2 недель [1][9].
Санационная бронхоскопия. Это промывание бронхов с последующим отсасыванием содержимого. Применяется, когда мокрота не может выйти самостоятельно из-за высокой вязкости, нарушения проходимости бронха или узкого соединения абсцесса и бронха. В зависимости от состояния больного процедуру повторяют ежедневно или через 1–2 дня. Если состояние улучшается, интервал увеличивают [1][6][9].
Сегментарная катетеризация дренирующего очага бронха. При помощи установленного катетера удаляют гной и вводят лекарства (протеолитические препараты, антибиотики), это улучшает естественное очищение бронха. Катетер вводится через нос или через прокол в трахее под местной или общей анестезией [1][9].
Трансторакальное дренирование (по Мональди). В месте, где абсцесс ближе всего находится к грудной стенке, делают прокол. Через него полость абсцесса очищают и вводят в неё антисептические растворы [1][9]. После процедуры в полости абсцесса оставляют дренажную трубку, чтобы обеспечить постоянный отток содержимого полости и для повторного промывания при необходимости.
Временная эндобронхиальная окклюзия. При эндобронхиальной окклюзии поражённый бронх специально перекрывают. Это необходимо в нескольких случаях: когда нужно ограничить больной участок лёгкого от здоровых бронхов; остановить лёгочное кровотечение; закрыть бронхоплевральный свищ, при котором воздух из бронха попадает в плевральную полость и сдавливает лёгкое (пневмоторакс). Для закупорки нужного бронха используют специальные затычки (окклюдеры), которые устанавливаются с помощью бронхоскопа. Когда задача выполнена, окклюдеры удаляются [1].
Хирургическое лечение
Пневмотомия. При этом методе ткань лёгкого рассекают, чтобы вскрыть абсцесс и удалить его содержимое. Пневмотомия применяется в тяжёлых случаях, когда невозможно сделать резекцию (удаление части лёгкого) из-за тяжести состояния пациента.
Сначала определяется расположение абсцесса, затем грудную стенку над дном полости абсцесса разрезают вдоль рёбер, при необходимости удаляют фрагмент ребра. Из абсцесса удаляют гной, полость промывают растворами антисептика и устанавливают в неё марлевый тампон и дренажные трубки, чтобы полностью удалить некротические ткани. Перевязку делают на следующий день, полость снова промывают растворами антисептиков. Дренажные трубки удаляют, только когда полость полностью очистится от некротических масс и стихнет воспаление [1].
Торакостомия. Это создание постоянного доступа (отверстия в стенке грудной клетки) в плевральную полость. Проводится, чтобы удалить гной и воздух из плевральной полости, когда обычные техники дренирования не эффективны. Технически операция проста и может использоваться у тяжелобольных пациентов.
Грудную стенку в проекции скопления гноя разрезают вдоль ребра (разрез до 12–15 см). Удаляют гной из плевральной полости, сформированные перемычки разделяют, промывают растворами антисептика. После этого удаляют 10–12 см ребра. По краю торакостомы (отверстия) подшивают кожу, мышцы, фасции к плевре. Размер сформированной торакостомы составляет 4×8 см. Через сформированное отверстие в полость закладывают несколько марлевых тампонов [1].
Со следующего дня делают перевязки, обрабатывают полость антисептиками. В первые три дня меняют тампоны, потом тампоны не устанавливают. Постепенно полость уменьшается и полностью заживает без дополнительного вмешательства. Иногда требуется закрыть рану оперативно. В среднем все процедуры занимают от 1 до 8 недель.
Перевязка лёгочной артерии. Как самостоятельный метод в лечении абсцесса лёгкого не применяется. Используется при развитии осложнения — артериального кровотечения, когда другие методы невозможны [1].
Резекция лёгких. Операция подразумевает полное удаление поражённой лёгочной ткани. Это наиболее травматичный метод. Используется чаще всего, но не применяется при тяжёлых состояниях: сепсисе, тяжёлой дыхательной, почечной, сердечной недостаточности и т. д. Операция проводятся под общим обезболиванием.
Показания к резекции:
- кровохарканье;
- длительная интоксикация и лихорадка (около двух месяцев);
- бронхоплевральный свищ;
- разрыв абсцесса в плевральной полости с пиопневмотораксом или эмпиемой;
- абсцесс лёгкого, который сохраняется более шести недель несмотря на лечение;
- подозрение на рак;
- полость более 6 см;
- лейкоцитоз (повышенный уровень лейкоцитов) в течение 3–4 недель несмотря на адекватную антибактериальную терапию.
Объём резекции может быть разным:
- атипичная резекция (резекция при которой не учитывается сегментарное строение лёгкого) — предпочтительна, если абсцесс с некротическими тканями будет удалён полностью;
- лобэктомия (удаление доли лёгкого) — проводится при больших и/или центрально расположенных абсцессах;
- пульмонэктомия (удаление всего лёгкого) — проводиться только при полной уверенности, что все лёгкое подвержено гнойному расплавлению [1][9].
Прогноз. Профилактика
Впервые симптомы и лечение абсцесса лёгкого были описаны Гиппократом. Когда ещё не было антибиотиков, треть больных умирала, треть выздоравливала, треть имела те и или иные последствия, например хронический абсцесс или эмпиему. Основным методом лечения была операция.
С появлением антибактериальных препаратов в большинстве случаев удаётся добиться полного клинического выздоровления без операции. Но это возможно, только если гнойник адекватно опорожняется. В этом случае полость полностью спадается и рубцуется. Если после очищения полость не спадается, а покрывается эпителием, то можно говорить о сухой кистоподобной полости (кисте лёгкого), это тоже расценивается как клиническое выздоровление.
В редких случаях процесс может переходить в хроническую форму. Обычно это связано с неадекватным дренированием полости через бронх или трубку и затянувшимся воспалением. При формировании хронического абсцесса консервативные методы малоэффективны, требуется оперативное вмешательство.
Профилактика абсцесса лёгкого
Специфической профилактики не существует. Имеются лишь общие меры, направленные на механизмы развития болезни. Рекомендуется:
- Своевременно лечить бронхиты, пневмонии и травмы грудной клетки.
- Не брать в рот мелкие детали; во время приёма пищи не торопиться и не разговаривать; избегать состояний, связанных с потерей сознания, для этого отказаться от алкоголя и наркотиков, пролечить неврологические заболевания и т. д. Всё это необходимо, чтобы инородные тела не попали в дыхательные пути.
- Делать флюорографию раз в год, чтобы своевременно выявить новообразования, нарушающие проходимость бронхов.
- Своевременно лечить варикозную болезнь ног, при необходимости — установить кава-фильтр, который будет «ловить» тромбы. Это предотвратит попадание тромба в лёгкие [1][9][12].
Абсцесс легкого
Версия: Клинические протоколы МЗ РК — 2016 (Казахстан)
Категории МКБ:
Абсцесс легкого без пневмонии (J85.2), Абсцесс легкого и средостения (J85), Абсцесс легкого с пневмонией (J85.1), Гангрена и некроз легкого (J85.0)
Разделы медицины:
Пульмонология, Торакальная хирургия, Хирургия
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «29» сентября 2016 года
Протокол №12
Абсцесс легкого – это тяжелое заболевание, характеризующееся формированием гнойной полости в легком, склонное к прогрессированию, развитию осложнений и хронизации [2].
Соотношение кодов МКБ-10 и МКБ-9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| J85.1 | Абсцесс легкого с пневмонией |
32.00 32.304 |
Резекция легких и бронхов Торакоскопическая резекция легкого (кист, доброкачественных опухолей), ушивание разрыва |
| J85.2 | Абсцесс легкого без пневмонии | ||
| J85 | Абсцесс легкого и средостения | ||
| J85.0 | Гангрена и некроз легкого |
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: пульмонологи, терапевты, врачи общей практики, хирурги, врачи скорой медицинской помощи, торакальные хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Соотношение между степенью убедительности доказательств и видом научных исследований
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация [1]:
| По виду абсцесса | По происхождению | По тяжести | По виду возбудителя | По локализации | По клинико-рентгенологической характеристике |
| Острый гнойный | Воспалительный | Легкий | Стафилококковый | Односторонний | Деструктивно-пневмонический |
| Гангренозный | Травматический | Средней тяжести | Стрептококковый | Двусторонний | Перифокально-полостной. |
| Гангрена легкого | Инфарктно-эмболический | Тяжелый | Пневмококковый | Одиночный | Кистоподобный |
| Септический | Осложненный | Протейный | Множественный | Туморозный | |
| Аспирационный | Неосложненный | Клебсиеллезныцй | Центральный | — | |
| Нагноение видоизмененный полости | — | Синегнойный | Периферический | — | |
| — | — | Полимикробный | — | — | |
| — | — | Анаэробный | — | — |
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы и анамнез
Жалобы:
· повышение температуры тела выше 38˚С, озноб;
· снижение аппетита;
· снижение массы тела;
· боли в грудной клетке (длительные, тупые, ноющие, сопровождаются чувством тяжести и распирания связанные с дыханием).
Анамнез:
· чаще встречается у мужчин, в соотношении с женщинами 10:1. Возраст пациентов составляет преимущественно 20-45 лет.
· не разрешившаяся пневмония (70%);
· аспирация желудочным содержимым при угнетении сознания (медикаментозном, алкогольном опьянении, коматозном состоянии) (17,9%);
· деструктивный процесс в легких (сепсиса при заносе инфицированных эмболов гематогенно в легочную ткань из первичного гнойного очага (8%); травма груди с образованием внутрилёгочных гематом и их инфицированием (1,2%). [2,3,4].
Факторы риска:
· алкоголизм, наркомания, курение;
· хронический бронхит;
· бронхоэктазы;
· бронхиальная астма;
· пневмосклероз;
· сахарный диабет;
· длительный прием гормонов;
· позднее обращение за медицинской помощью.
Физикальное обследование:
1 фаза – Острая инфекционная воспаления и гнойно-некротическая деструкция:
· болезненные непродуктивные кашли;
· возможно кровохарканье в виде прожилок.
2 фаза – После прорыва абсцесса в бронх:
· выделение большого количества (от 100 до 1500 мл в сутки) гнойной мокроты с ихорозным запахом.
NB! В этот период отмечается уменьшение интоксикации, улучшение общего состояния больного, формирование четко обозначенной полости распада в легком с воздушно-жидкостным уровнем, занимающим 1|3 объёма полости.
При периферической локализации абсцесса в плевральную полость с развитием пиопневмоторакса:
· боли при пальпации грудной клетки;
· притупление перкуторного звука и отсутствие дыхательных шумов на стороне поражения.
Лабораторные исследования:
· ОАК – высокий лейкоцитоз, со сдвигом лейкоцитарной формулы влево, СОЭ увеличивается от 20-40 мм/ч;
· биохимический анализ крови – наблюдается гипопротеинемия, за счет снижения уровня альбумина, гипохолестеринемия, снижение уровня протромбина, трансаминаз и фибриногена;
· ОАМ – характерна микрогематурия, цилиндрурия, лейкоцитурия, бактериаурия, а также гипо- изостенурия;
· бактериологический анализ мокроты — определение патогенной микрофлоры и ее чувствительности к антибиотикам. При абсцессе лёгкого доминируют кокковые микроорганизмы: Staphylococcus aureus (75%), Streptococcus haemoliticus (10%), Pneumococcus (10%). Реже обнаруживаются грамотрицательные бактерии : Esherichia coli (8%), Pseudomonas aeruginosa (7%), Proteus species(4%), Klebsiella pneumonia (4%). В монокультуре микроорганизмы высеваются в 65%, различные их ассоциации – в 35%. В мокроте могут присутствовать анаэробные бактерии, которые высеваются на специальных средах в анаэробных условиях.
Инструментальные исследования:
· рентгенологическая картина:
— в 1 фазе — наличие массивной инфильтративной тени в легком с вовлечением междолевой плевры (типа перициссурита), либо поражение всей доли (типа лобита);
— во 2 фазе – появление полости распада с уровнем жидкости и перифокальной инфильтрацией. Внутренний край полости неровный, в полости могут содержаться секвестры. Имеется «дорожка» по направлению к корню.
При переходе в хроническую форму абсцесса легких:
· внутренний край полости сглаживается стенка утолщается, в окружающей легочной ткани формируется фиброз, уровень жидкости сохраняется/исчезает только на дне.
Клинико-рентгенологические типы абсцесса легкого [5]:
— первый тип – деструктивно-пневмонический, характеризуется выраженной инфильтрацией легочной ткани, на фоне которой имеются множественные полости распада небольших размеров (22,3%);
— второй тип – перифокально-полостной, он представлен четко обозначенной полостью больших размеров с уровнем жидкости. Нередко полость имеет плевро-легочный характер, перифокальная инфильтрация распространяется на рсстояние 3-6 см от стенки абсцесса, прослеживается «дорожка» к корню (65,4%);
— третий тип – кистоподобный, преобладает деструктивная реакция в легочной паренхиме с нарушением проходимости дренирующего бронха, что способствует формированию тонкостенной полости, содержащей небольшое количество жидкости. Перифокальная инфильтрация не выражена (4,0%);
— четвертый тип – туморозный, особенностью которого является наличие фокусной тени с бугристыми контурами, так называемый блокированный абсцесс, напоминающий тумор (8,3%).
· фибробронхоскопия – до прорыва абсцесса в бронх слизистая бронхиального дерева ярко гиперемирована, отечная («пылающий эндобронхит»). После прорыва гнойника в бронх обнаруживается гнойный секрет в большом количестве, поступающий из бронха пораженной доли («гнойный панбронхит»).
Диагностический алгоритм:
Диагностика (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб и анамнеза.
Медикаментозное лечение: нет.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· ОАК для определения общей воспалительной реакции со стороны гемограммы;
· ОАМ для установления интоксикационного нефрита;
· определение группы крови по системе АВ0 с целью возможной гемотрансфузии;
· определение резус фактора крови во время операции, либо при развитии легочного кровотечения;
· кровь на электролиты – для коррекции нарушение электролитного обмена;
· обзорная рентгенография органов грудной клетки – с целью диагностики легочной деструкции;
· микробиологическое исследование мокроты (или мазок из зева) и определение чувствительности к антибиотикам – для верификации вида возбудителя и его чувствительности к антибактериальным препаратам.
Перечень дополнительных диагностических мероприятий:
· ЭКГ для исключения сердечной патологии;
· анализ крови на ВИЧ методом ИФА – для исключения инфицированности вирусом;
· микрореакция на сифилис – для исключения заболевания;
· определение HBsAg в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА – для исключения вирусного гепатита;
· коагулология (ПТИ, фибриноген, время свертываемости, МНО) – для диагностики синдрома диссиминированого внутрисосудистого свертывания крови;
· КТ органов грудной клетки – подтверждение наличия полости деструкции легкого, распространённости процесса, связь с окружающими органами и внешней средой, ограниченность (УД1, А);
· ФБС – определение степени эндобронхита;
· УЗИ органов брюшной полости с целью выявления интоксикационного поражения печени и селезенки
· диагностическая торакоскопия – в случаях коллапса/ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антиабактериальных препаратов, закрытия свища.
· спирография – для оценки функции внешнего дыхания;
· МРТ органов брюшной полости – при наличии свища между плевральной и брюшной полостью/полым органом брюшной полости, а также при подозрении на перитонит;
· микробиологическое исследование экссудата экссудата из плеврального дренажа и определение чувствительности микрофлоры к антибиотикам;
· УЗИ плевральной полости – с целью диагностики плеврита;
· пункция плевральной полости – с целью эвакуации содержимого, оценки его состава, визуальной характеристики, цитологического и бактериологического исследования.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс легкого | Наличие полости распада в легком | КТ-грудного сегмента | С уровнем жидкости и перифокальной инфильтрацией |
| Инфильтративный туберкулез в фазе распада | Наличие инфильтрата с деструкцией | КТ-грудного сегмента | Отсутствие жидкости в полости распада, наличие очагов обсеменения |
| Распадающаяся форма рака легкого | Выявление полости распада в легком | КТ-грудного сегмента и ФБС | Подрытый внутренний край полости, наличие опухоли заинтересованного бронха |
| Вскрывшаяся эхинококковая киста | Кистоподобная полость в легком | КТ-грудного сегмента | Равномерно утолщенная стенка полости, наличие в ней спавшейся хитиновой оболочки паразита (симптом «волны») |
| Буллезная эмфизема | Тонкостенные одиночные или множественные кисты заполненные воздухом | КТ-грудного сегмента | Расположение кист на поверхности легкого без перифокальной инфильтрации |
| Вторичный аспергиллез | Полость с утолщенными стенками | КТ-грудного сегмента, анализ мокроты на грибки | Присутствие полости грибкового тела, перемещающегося при изменении тела (симптом «погремушки»). Выявление друз грибков при микроскопии мокроты |
NB! Для всех перечисленных заболеваний характерным общим признаком является формирование в легком патологической полости. Однако в клинической картине абсцесса легкого наблюдается более выраженные симптомы интоксикации с нарастающим лекоцитозом до 20-30 х 109/л, ускоренным СОЭ до 50-70 мм в час.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Декстроза (Dextrose) |
| Калия хлорид (Potassium chloride) |
| Кальция хлорид (Calcium chloride) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метронидазол (Metronidazole) |
| Натрия ацетат (Sodium acetate) |
| Натрия хлорид (Sodium chloride) |
| Плазма нативная концентрированная |
| Протеин (Proteine) |
| Флуконазол (Fluconazole) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: Тактика лечение при неосложненном течение абсцесса легкого в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозное лечение. При бактериальных абсцессах применяется назначение антибиотиков, в зависимости от вида возбудителя. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение:
Режим:
• III, I (в случае развитий осложнений легочного кровотечения, пиоторакса режим постельный).
Диета:
• стол № 15.
Медикаментозное лечение [22]:
Начинают с внутривенного лечения цефалоспоринов 2 и 3 поколения. В дальнейшем после получения результатов бактериологического исследования мокроты и определения чувствительности к антибиотикам проводят коррекцию антибактериальной терапии с учетом бактериограммы.
|
№ п/п |
название МНН | доза |
кратность способ введения продолжи тельность лечения |
примеча ние |
УД |
| Основные лекарственные средства | |||||
| Антибактериальная терапия по показаниям | |||||
| 1 |
Цефтриаксон или |
средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. |
1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) |
Цефалоспорины 3-го поколения | А [12] |
| 2 |
Цефотаксим или |
1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день |
3-4 раза, в/м, в/в, 7-14 дней |
Цефалоспорины 3-го поколения | А [13] |
| 3 |
Цефепим или |
0,5–1 г (при тяжелых инфекциях до 2 г). |
2-3 раза, в/м, в/в, 7–10 дней и более |
Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] |
| 4 |
Цефазолин или |
суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. |
2-3 раза в сутки, в/м, в/в, 7-10 дней |
цефалоспорины 3-го поколения | В [15] |
| 5 |
Гентамицин или |
разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг |
2-3 раза, в/в, в/м, 7-8 дней |
Антибиотик — аминогликозиды | В [16] |
| 6 | Ципрофлоксацин | 250 мг-500 мг |
2 раза внутрь, 7-10 дней |
Фторхинолоны | В [17] |
| 7 |
Левофлоксацин или |
Внутрь: 250–750 мг 1 раз в сутки.В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). |
1 раз в сутки Внутрь, в/в 7-10 дней |
При нарушении функции почек требуется корректировка режима введения |
А [12] |
| 8 |
Меропенем или |
500 мг, при внутрибольничных инфекциях–1 г |
Каждые 8 часов в/в 7-10 дней |
Антибиотики — карбапенемы | А [18] |
| 9 |
Ванкомицин или |
по 0,5 г каждые 6 ч или по 1 г каждые 12 ч |
2-4 раза, внутрь, в/в 7-10 дней |
При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] |
| 10 |
Метронидазол или |
разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. |
Каждые 8 часов, в/в, внутрь, 7-10 дней |
Антибактериальное средство, производное нитроимидазола | В [20] |
| 11 | Клиндамицин | капсулы 150 мг |
4 раз в день, внутрь, 7-10 дней |
– | А [21] |
Перечень основных лекарственных средств:
· цефтриаксон;
· цефотаксим;
· цефепим;
· цефазолин;
· гентамицин;
· ципрофлоксацин;
· левофлоксацин;
· меропенем;
· ванкомицин;
· метронидазол;
· клиндамицин.
Перечень дополнительных лекарственных средств:
· флуконазол.
Алгоритм действий при неотложных ситуациях [23]:
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация пульмонолога – в целях постановки диагноза и определения тактики лечения;
· консультация абдоминального хирурга – при наличии свищевого хода в брюшную полость для решения вопроса о хирургической тактики;
· консультация терапевта, кардиолога и других узких специалистов – по показаниям.
Профилактические мероприятия:
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
Мониторинг состояния пациента: наблюдение профильными врачами по месту жительства.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: Тактика лечения в каждом случае определяется тяжестью течения заболевания и наличием осложнений. Возможно как консервативное, так и хирургическое лечение. Антибактериальная терапия назначается сразу после поступления больного в стационар. После выявления возбудителя заболевания и определения его чувствительности к противомикробным средствам проводят коррекцию антибиотической терапии. Антибиотики можно вводить и непосредственно в полость абсцесса легкого. Так, если абсцесс расположен на периферии легких и имеет большой размер, прибегают к пункции через переднюю грудную стенку. Дополнительно, проводится стимуляции иммунной системы, и переливание компонентов крови. Также применяют по показаниям антистафилококковый и/или γ-глобулин. Если консервативная терапия малоэффективна и не препятствует развитию осложнений, проводят хирургическое лечение в виде резекции части легкого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· далее – при гладком течении послеоперационного периода – свободный режим.
Диета:
· стол №15.
Медикаментозное лечение [22]: При абсцессе легкого назначают антибактериальную терапию до получения результатов бактериологического исследования эмпирически, не имея результатов чувствительности микрофлоры к антибиотикам.
Назначают антибиотики цефалоспоринового ряда (клиндомицин 600 мг внутри вено каждые 6-8 часов).
|
№ п/п |
название МНН | доза | кратность |
способ введения |
продолжительность лечения | примечание | УД |
| Основные лекарственные средства | |||||||
| Антибактериальная терапия по показаниям | |||||||
| 1 |
цефтриаксон или |
средняя суточная доза составляет 1–2 г. 1 раз в сутки или 0,5–1 г каждые 12 ч. |
1-2 раза, в/м, в/в, 7-14 (зависит от течения заболевания) |
Цефалоспорины 3-го поколения | А [12] | ||
| 2 |
цефотаксим или |
1 г через каждые 12 ч. В тяжелых случаях дозу увеличивают до 3 или 4 г в день |
3-4 раза, в/м, в/в, 7-14 дней |
Цефалоспорины 3-го поколения | А [13] | ||
| 3 |
цефепим или |
0,5–1 г (при тяжелых инфекциях до 2 г). |
2-3 раза, в/м, в/в, 7–10 дней и более |
Цефалоспорины 4-го поколения возможна перекрестная аллергия | А [14] | ||
| 4 |
цефазолин или |
суточная доза 1-4 г. 4-5 мл с изотоническим раствором. 10 мл с изотоническим раствором. |
2-3 раза в сутки, в/м, в/в, 7-10 дней |
цефалоспорины 3-го поколения | В [15] | ||
| 5 |
гентамицин или |
разовая доза – 0,4 мг/кг, суточная– до 1,2 мг/кг., при тяжелых инфекциях разовая доза–0,8–1 мг/кг. Суточная – 2,4–3,2 мг/кг, максимальная суточная – 5 мг/кг |
2-3 раза, в/в, в/м, 7-8 дней |
Антибиотик — аминогликозиды | В [16] | ||
| 6 | ципрофлоксацин | 250 мг-500 мг |
2 раза внутрь, 7-10 дней |
Фторхинолоны | В [17] | ||
| 7 |
левофлоксацин или |
Внутрь: 250–750 мг 1 раз в сутки. В/в: капельно медленно 250–750 мг каждые 24 ч (дозу 250–500 мг вводят в течение 60 мин, 750 мг – в течение 90 мин). |
1 раз в сутки Внутрь, в/в 7-10 дней |
При нарушении функции почек требуется корректировка режима введения | А[12] | ||
| 8 |
меропенем или |
500 мг, при внутрибольничных инфекциях–1 г |
Каждые 8 часов в/в 7-10 дней |
Антибиотики — карбапенемы | А [18] | ||
| 9 |
ванкомицин или |
по 0,5 г каждые 6 ч или по 1 г каждые 12 ч |
2-4 раза, внутрь, в/в 7-10 дней |
При одновременном применении с общими анестетиками увеличивается частота побочных эффектов | В [19] | ||
| 10 |
метронидазол или |
разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения – 5 мл/мин. |
Каждые 8 часов, в/в, внутрь, 7-10 дней |
Антибактериальное средство, производное нитроимидазола | В [20] | ||
| 11 | клиндамицин | капсулы 150 мг |
4 раз в день, внутрь, 7-10 дней |
– | А [21] |
Перечень основных лекарственных средств:
Антибактериальная терапия:
• ампицилин;
• роцефин;
• цефтриаксон;
• цефотаксим;
• цефепим;
• цефазолин;
• гентамицин;
• ципрофлоксацин;
• левофлоксацин;
• меропенем;
• ванкомицин;
• метронидазол;
• клиндамицин;
Перечень дополнительных лекарственных средств:
При интоксикационном синдроме:
• раствор натрия хлора;
• натрия хлорида раствор сложный [калия хлорид + кальция хлорид + натрия хлорид];
• 5% глюкоза;
• натрия ацетат + натрия хлорид;
При гипопротеинемии:
• альбумин,
• протеин,
• плазма нативная концентрированная.
Хирургическое вмешательство
Санация трахеобронхиального дерева.
Показания для проведения процедуры/ вмешательства:
• диффузно-гнойный эндобронхит.
Противопоказания к процедуре/вмешательству:
• легочное кровотечение
Трансторакальная санация абсцесса легкого:
Показания для проведения процедуры/ вмешательства:
• трансформация острого абсцесса в хронический
Противопоказания к процедуре/вмешательству:
• поражение гнойно-деструктивным процессом контралатерального легкого, низкие показатели функции внешнего дыхания, сердечная недостаточность, тяжелое декомпенсированное состояние больного
Резекция легкого
Показания для проведения процедуры/ вмешательства:
• легочное кровотечение;
• пиопневмоторакс;
• гангрены легкого.
Противопоказания к процедуре/вмешательству:
• низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больного.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация торакального хирурга — при прорыве абсцесса в плевральную полость и развитии пиопневмоторакса для дренирования по Бюлау, а также в случаях трансформации острого абсцесса в хронический, для решения вопроса об оперативном лечении;
· консультация клинического фармаколога — с целью подбора адекватной терапии антибактериальными, патогенетическими и симптоматическими препаратами до, во время и после операции и на протяжении всего лечения;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
· тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
· в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого) — у оперированных больных полное расправление легкого, отсутствие жидкости в плевральной полости;
· рубцевание полости распада легкого, подтверждённое компьютерной томографией.
Дальнейшее ведение:
• рентгенологическое обследование легкого 1 раз в 6 месяцев в течение 2 лет, затем 1 раз в год;
• ограничение физических нагрузок в течение 3 месяцев.
Послеоперационное ведение включает мероприятия по предупреждению в зависимости от обширности патологического процесса и объема прогрессирования гнойно-деструктивного процесса в легком, профилактику пост резекционной эмпиемы плевры и бронхиального свища, для чего назначают антибиотики, аэрозольтерапию, общеукрепляющее лечение, дыхательную гимнастику, лечебную физкультуру. Через 1-1,5 месяца после операции пациентам рекомендуется санаторно-курортное лечение в профильных санаториях. Полная после операционная восстановление наступает через 3,5-4 месяцев в зависимости от обширности патологического процесса и объема перенесенной операции.
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: нет.
ПАЛЛИАТИВНАЯ ПОМОЩЬ: нет.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· хронический абсцесс легких.
Показания для экстренной госпитализации:
· острый гнойный/хронический абсцесс легкого с осложнениями в виде легочного кровотечения, пиопневмоторакса, с признаками интоксикации.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Федоров Б.П., Воль-Эпштейн Г.Л. Абсцессы легких, М., 261 с;
2) Колесников И.С., Лыткин М.И. Хирургия легких и плевры, Л., 1988, С. 186-227;
3) Алиев М.А. Справочник хирурга, Алматы, 1997, С. 228-229;
4) Путов Н.В., Левашев Ю.Н., Коханенко В.В. Пиопневмоторакс, Кишинев,1988, 225 с;
5) Островский В.К. Клиническая диагностика и лечение острых деструкций легких: Методические рекомендации: Семипалатинск, 1985, 23 с;
6) Колос А.И. Диагностическая и лечебная тактика при обширных гнойных заболеваниях легких и плевры: Дисс. д.м.н.,, Алматы, 1999, 218 с;
7) Ержанов О.Н. Разработка патогенетически обоснованных способов лечения эмпиемы плевры: Автореферат дисс. д.м.н., Алматы, 2000, 266 с;
Ракишев Г.Б. Диагностика и хирургическое лечение осложнений нагноительных заболеваний легких: Автореферат дисс.докт.мед. наук, Алматы, 1994, 35 с;
9) Lung Abscess Surgery Treatment & Management Author: Shabir Bhimji, MD, PhD; Chief Editor: Jeffrey C Milliken, MD http://emedicine.medscape.com/article/428135-treatment
10) Lung abscess BMJ Best Practice http://bestpractice.bmj.com/best-practice/monograph/927/treatment/step-by-step.html
11) Lung abscess-etiology, diagnostic and treatment optionsIvan Kuhajda,1 Konstantinos Zarogoulidis,2 Katerina Tsirgogianni,2 Drosos Tsavlis,2 Ioannis Kioumis,2 Christoforos Kosmidis,3 Kosmas Tsakiridis,4 Andrew Mpakas,4 Paul Zarogoulidis,corresponding author2 Athanasios Zissimopoulos,5 Dimitris Baloukas,6 and Danijela Kuhajda7 Ann Transl Med. 2015 Aug; 3(13): 183. doi: 10.3978/j.issn.2305-5839.2015.07.08 http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4543327/
12) European Committee on Antimicrobial Susceptibility Testing Breakpoint tables for interpretation of MICs and zone diameters Version 6.0, valid from 2016-01-01 This document should be cited as «The European Committee on Antimicrobial Susceptibility Testing. Breakpoint tables for interpretation of MICs and zone diameters. Version 6.0, 2016. http://www.eucast.org.»
13) WHO Global Strategy for Containment of Antimicrobial Resistance. World Health Organization, 2001. (Accessed 07, May, 2014, at http://www.who.int/drugresistance/WHO_Global_Strategy_English.pdf?ua=1)
14) Antimicrobial Resistance Global Report on surveillance. Webcast of Q&A Session on global report on surveillance, 2014. (Accessed 07, May, 2014, at http://apps.who.int/iris/bitstream/10665/112642/9789241564748_eng.pdf?ua=1)
15) Leibovicil L, Paul M. Aminoglycoside/beta-lactam combinations in clinical practice. J Antimicrob Chemother 2007; 60;911-12.
16) Heyland DK, Dodek P, Muscedere J, et al. Randomized trial of combination versus monotherapy for the empiric treatment of suspected ventilator-associated pneumonia. Crit Care Med 2008;36(3):737-44.
17) The European Committee on Antimicrobal Susceptibility Testing. Breakpoint tables for interpretation of MICs and zone diameters. Version 4.0. The European Committee on Antimicrobal Susceptibility Testing, 2014. (Accessed 08 May, 2014).
18) US Department of Health and Human Services, Centers for Diseas Control and Prevention. Antibiotic Resistance Threats in the United States, 2013. March 20, 2014. http://www.cdc.gov/drugresistance/threatreport-2013/pdf/ar-threats-2013-508.pdf Accessed May 6, 2014.
19) Antimicrobial Resistance Global Report on surveillance. Webcast of Q&A Session on global report on surveillance, 2014. (Accessed 07, May, 2014, at http://apps.who.int/iris/bitstream/10665/112642/9789241564748_eng.pdf?ua=1)
20) The European Committee on Antimicrobal Susceptibility Testing. Breakpoint tables for interpretation of MICs and zone diameters. Version 4.0. The European Committee on Antimicrobal Susceptibility Testing, 2014. (Accessed 08 May, 2014).
21) Antimicrobial Resistance Global Report on surveillance. Webcast of Q&A Session on global report on surveillance, 2014. (Accessed 07, May, 2014, at http://apps.who.int/iris/bitstream/10665/112642/9789241564748_eng.pdf?ua=1)
22) http://bestpractice.bmj.com/best-practice/monograph/927/treatment/step-by-step.html
23) Algorithms for the Diagnosis and Treatment of Pulmonary Hemorrhage Yu. V. Marchenkov 1,2, V. N. Yakovlev 2, I. Yu. Korzheva 2, V .G. Alekseyev 2, V. V. Moroz 11V. A. Negovsky Research Institute of General Reanimatology, Russian Academy of Medical Sciences, Moscow 2 S. P. Botkin City Clinical Hospital, Moscow Healthcare Department
- 1) Федоров Б.П., Воль-Эпштейн Г.Л. Абсцессы легких, М., 261 с;
Информация
Сокращения, используемые в протоколе:
| ВИЧ | – | вирус иммунодефицита человека |
| ДН | – | Дыхательная недостаточность |
| ИФА | – | иммуноферментный анализ |
| КТ | – | компьютерная томография |
| МНО | – | международное нормализованное отношение |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| УД | – | Уровень доказательности |
| УЗИ | – | ультразвуковое исследование |
| ФБС | – | Фибробронхоскопия |
| ФЭГДС | – | Фиброэзофагогастродуоденоскопия |
| ЭКГ | – | Электрокардиография |
| ЭхоКГ | – | Эхокардиография |
| Naocl | – | Гипохлорит натрия |
Список разработчиков протокола с указанием квалификационных данных:
1) Колос Анатолий Иванович – д.м.н., профессор, главный научный сотрудник АО «Национальный научный медицинских центр» МЗСР РК.
2) Медеубеков Улугбек Шалхарович – д.м.н., профессор, заместитель директора ННЦХ им. Сызганова по научно-клинической работе;
3) Ешмуратов Темур Шерханович – к.м.н., заведующий торакальным отделением 1 городской больницы г. Алматы.
4) Калиева Мира Маратовна — к.м.н, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Тургунов Ермек Мейрамович – д.м.н., профессор, заведующий кафедрой хирургических болезней №2 и патологической анатомии РГП на ПХВ «Карагандинский государственный медицинский университет».
Пересмотр протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Методы диагностического вмешательства
Санационные мероприятия
Цель проведения процедуры/вмешательства: санация трахеобронхиального дерева
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: диффузно-гнойный эндобронхит
Противопоказания к процедуре/вмешательству: легочное кровотечение
Перечень основных и дополнительных диагностических мероприятий: см. стационарный уровень.
Методика проведения процедуры/вмешательства:
Эндотрахиальное, эндобронхиальное включают:
· постуральный дренаж;
· отхаркивающие микстуры, отвары трав;
· ингаляции (0,5% диоксидин, фурациллин 1:5000);
· эндотрахеальное вливание антибиотиков и антисептиков с помощью гортанного шприца с предварительной анестезией ротоглотки 4% раствором лидокаина;
· назотрахеальную катетеризацию бронхов проводится во время фибро-бронхоскопии. Под местной анестезией и контролем бронхоскопа через носовой ход проводится катетер. Рабочий конец, которого устанавливается над бифуркацией трахеи. В положении больного на больном боку осуществляют капельное орошение бронхиального дерева лечебными растворами. Курс лечения 7-10 дней;
Микротрахеостомическая санация проводится путем чрезкожной пункции трахеи с последующим проведением в ее просвет микрокатетера. Последний фиксируется пластырем к коже. Капельно бронхи орошают теплым раствором антисептиков с периодическим откашливанием больным мокроты и промывного раствора. Курс лечения 7-10 дней.
Санационная (туалетная) бронхоскопия выполняется под местной анестезией, при этом аспирируется гнойная мокрота, бронхи промываются растворами антисептиков, протеолитеческих ферментов. Курс 3-7 сеансов, до купирования гнойного эндобронхита.
В случаях прорыва абсцесса легкого в плевральную полость выполняется дренирование по Бюлау. Может быть применена методика временной окклюзии бронха с одновременным дренированием плевральной полости.
Трансторакальная санация абсцесса легкого:
· чрезкожная пункция полости абсцесса выполняется при периферическом расположении гнойной полости размерами не менее 3 см в диаметре с наличием уровня жидкости. Точка пункции определяется полипозиционным рентгенологическим исследованием. Под местной анестезией новокаином игла проводится трансторакально в полость абсцесса, шприцем аспирируется содержимое, вводятся антисептики, ферменты протеолитического действия (трипсин 20 мг, карипазим 350 ПЕ);
· микродренирование полости абсцесса трансторракальное с последующим введением в гнойную полость лечебных растворов, процедура также выполняется под местной анестезией.
Индикаторы эффективности:
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).
Метод оперативного вмешательства
Название оперативного вмешательства — Резекция легкого
I. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
Оперативное вмешательство при остром абсцессе легкого выполняется только по жизненным показаниям, в случаях развития осложнений виде легочного кровотечения, пиопневмоторакса, гангрены легкого.
Примечание*: В случаях позднего обращения больного за медицинской помощью, либо при исходно обширной деструкции легкого, неадекватном лечении через 2-2,5 месяца острый абсцесс трансформируется в хронический, при этом образуется фиброзная капсула гнойной полости, препятствующая спадению и рубцеванию полости деструкции. Клиническая картина заболевания приобретает волнообразный характер, сохраняется гнойный эндобронхит, интоксикация. Лечение хронического абсцесса хирургическое, для чего больной переводится в торакальное отделение. После снятия острых воспалительных явлений, купирования интоксикации, эндобронхита выполняются резекции легких различного объёма в пределах патологического процесса. Предпочтение отдается анатомическим резекциям (лобэктомии, билобэктомии, пневмонэктомии). Экономные (сегментарные) резекции выполняются редко.
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания для проведения процедуры/ вмешательства: Наличие необратимых патоморфологических изменений в легких при формировании хронического абсцесса легкого
Противопоказания к процедуре/вмешательству: Низкие резервы дыхания, хроническое легочное сердце в стадии декомпенсации, кахексия больного
Перечень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. стационарный уровень.
Методика проведения процедуры/вмешательства: Выполняется торакотомия из классических доступов (задне-боковой, боковой, передний), пневмолиз, выделение элементов корня легкого или доли с перевязкой сосудов, усечением бронха, удаление легкого с абсцессом в пределах анатомического образования.
Индикаторы эффективности
· устранение очага поражения легкого (абсцесса) с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования (легкого).
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Абсцесс легкого: причины появления, симптомы, диагностика и способы лечения.
Определение
Абсцесс легкого – это гнойное деструктивное заболевание легочной паренхимы, когда ткань легкого расплавляется, разрушается, формируется полость, заполненная гноем. Воспалительный процесс начинается с попадания инфекции в легкие, вызывая инфекционный некроз. Гнойная полость отграничена от непораженных участков капсулой, которая предупреждает дальнейшее распространение абсцесса на близлежащие участки легкого.
Воспаление может быть единичным или множественным, охватывать одно легкое или оба. Его очаги могут находиться в центре или на периферии (ближе к краям легкого).
Причины появления абсцесса легкого
Достаточно часто болезнь вызывают анаэробные и аэробные бактерии, грибковые микроорганизмы, паразиты, а также неинфекционные факторы.
Абсцесс легкого может стать следствием:
- осложнения пневмонии;
- эндобронхиальной обструкции (закупорки бронха «пробкой» из мокроты или инородным телом);
- аспирации (попадания в бронхи желудочного содержимого или рвотных масс);
- неврологических заболеваний с нарушением функции глотания;
- серьезной травмы грудной клетки с образованием внутрилегочной гематомы и ее инфицированием;
- оперативного вмешательства по поводу пересадки/трансплантации органов.
Кроме того, к развитию абсцесса могут привести заболевания, которые на первый взгляд не имеют прямой связи с легкими.
Например, пародонтоз (поражение околозубной ткани) и гингивит (воспаление десен) – при этих патологиях инфекция из ротовой полости со слюной проникает в легкие. При тонзиллите (воспалении миндалин) происходит такое же распространение инфекции в органы дыхания.
Более редкой причиной является гематогенное обсеменение легких при гнойной тромбоэмболии или эндокардите правых отделов сердца. В отличие от аспирации и обструкции, эти состояния обычно вызывают множественные, а не единичные абсцессы легкого.
Среди предрасполагающих факторов выделяют снижение иммунитета, сахарный диабет, злоупотребление алкоголем и наркотиками, курение, серьезные переохлаждения и частые инфекционные заболевания, старческий возраст.
Классификация заболевания
По механизму инфицирования:
- бронхогенные (аспирационный, ингаляционный, постпневмонический, обтурационный);
- гематогенные (тромбоэмболический, септический);
- травматические;
- из пограничных тканей и органов (контактный, лимфогенный).
По тяжести течения:
- легкая степень: бронхолегочная симптоматика без признаков дыхательной недостаточности;
- средней тяжести: бронхолегочная симптоматика с дыхательной недостаточностью; сочетание бронхолегочной симптоматики, дыхательной недостаточности и сепсиса (системной воспалительной реакции на инфекционный агент);
- тяжелое течение: сочетание бронхолегочной симптоматики, дыхательной недостаточности и тяжелого сепсиса, сопровождающегося дисфункцией органов, гипоперфузией или гипотензией;
- крайне тяжелое: септический шок, сохраняющийся несмотря на адекватную инфузионную терапию; синдром полиорганной недостаточности.
По виду возбудителя: стафилококковый, стрептококковый, пневмококковый, протейный, клебсиеллезный, синегнойный, полимикробный, анаэробный.
По длительности течения: абсцесс легкого может быть острым (до одного месяца) или хроническим, когда периоды ремиссии чередуются с обострениями.
Абсцессы легких подразделяются на первичные и вторичные, исходя из наличия/отсутствия взаимосвязанных патологических процессов.
Симптомы абсцесса легкого
Острое течение болезни проходит два этапа. Во время образования абсцесса легких больной жалуется на высокую температуру тела (до 40°С), озноб и потливость, сильную слабость, головную боль и одышку, сухой изнуряющий кашель. Может возникать боль или чувство распирания, дискомфорта в грудной клетке.
Время формирования абсцесса легких у взрослых занимает около недели.
При прогрессировании заболевания нарастают признаки интоксикации организма — общая слабость, головная боль, тошнота и рвота, снижение веса.
В случае прорыва абсцесса у больного возникает сильный кашель с обильным гнойным отделяемым (за сутки может отходить до литра мокроты) – мокрота имеет темный цвет (иногда с примесью крови) и резкий неприятный запах. При этом температура тела резко снижается, да и сам больной начинает чувствовать себя лучше.
Хронический абсцесс легкого сопровождается длительным мучительным кашлем. У пациента возникает зловонный гнилостный запах изо рта, а также откашливается значительное количество мокроты.
Диагностика абсцесса легкого
С целью постановки диагноза и дифференциальной диагностики назначают следующие лабораторные исследования:
- клинический анализ крови для определения общей воспалительной реакции, которая проявляется нарастающим лейкоцитозом и ускоренной СОЭ;
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Альбумин (в крови) (Albumin)
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы;
Human Serum Albumin; ALB.
Краткая характеристика исследуемого вещества Альбумин
Альбумин – эт…
Фибриноген (Fibrinogen)
Фибриноген – белок, предшественник фибрина, составляющего основу сгустка при свертывании крови. Исследование направлено на оценку способности организма к тро�…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
Исследования смыв с бронхов
Материал для исследования. В современных эндоскопических приборах имеются специальные приспособления для взятия материала на морфологическое исследование. При �…
D-димер (D-dimer)
Синонимы: Фрагмент расщепления фибрина.
D-dimer, Fragment D-dimer, Fibrin degradation fragment.
Краткая характеристика определяемого вещества D-димер
D-димер представляет собой рас�…
Инструментальные методы:
- рентгенологическое исследование органов грудной клетки, а также компьютерная томография с целью диагностики легочной деструкции;
УЗИ плевральной полости
Исследование плевральной полости для диагностики различные патологии легких, включая травматические повреждения плевры.
При подозрении на развитие плеврита назначают плевральную пункцию.
К каким врачам обращаться
Как правило, первым специалистом, который может заподозрить абсцесс легкого, становится
врач-терапевт
.
В зависимости от того, как будет развиваться процесс, могут потребоваться консультации следующих специалистов:
- врача-пульмонолога – в целях определения тактики лечения;
- торакального хирурга – для решения вопроса об оперативном лечении;
- клинического фармаколога – для подбора адекватной медикаментозной терапии на протяжении всего лечения;
- кардиолога – при подозрении на осложнения сердца.
Лечение абсцесса легкого
Тактика лечения абсцесса легкого напрямую зависит от тяжести заболевания, но всегда проводится в условиях стационара. Пациенту предписан постельный режим, также нужно соблюдать особое положение тела (дренаж), при котором мокрота лучше отходит – например, лежа на противоположном от абсцесса боку.
Цели консервативного лечения:
- обеспечить отток гноя из полости абсцесса – проводится санационная бронхоскопия, постуральный дренаж, дренирование с помощью пункции через стенку грудной клетки;
- устранить воспаление – назначают антибиотики, противовоспалительные средства;
- уменьшить интоксикацию организма – проводят инфузионную терапию (капельницы), в тяжелых случаях может потребоваться гемодиализ;
- скорректировать водно-электролитный баланс, измененный из-за хронического гнойного воспаления – проводят инфузию солевых и буферных растворов;
- устранить анемию, вызванную хронической интоксикацией, в том числе с помощью переливания крови.
Муколитики назначают с целью разжижения вязкой мокроты и улучшения ее отхождения, иммуномодуляторы требуются в период ремиссии.
Антибиотики вводят и непосредственно в полость абсцесса. Так, если абсцесс расположен на периферии легких и имеет большой размер, прибегают к пункции через переднюю грудную стенку.
В зависимости от имеющегося симптомокомплекса и сопутствующих заболеваний могут использоваться плазмозаменители для внутривенного капельного введения, жаропонижающие препараты, витаминные комплексы и т.д.
В сложных случаях (при больших зонах поражения, множественных крупных абсцессах или при хроническом абсцессе легкого) назначают хирургическое лечение, которое может включать пункцию, торакоцентез, чрескожное, эндобронхиальное или хирургическое дренирование полости абсцесса, а иногда и резекцию (удаление) доли легкого.
Осложнения
Отсутствие своевременного лечения при абсцессе легкого может привести к гнойному плевриту, легочному кровотечению, распространению инфекции в область других органов и даже летальному исходу.
Наиболее распространенным риском при абсцессе легкого является выход гнойного содержимого из капсулы в плевральную полость. В таком случае возникает эмпиема плевры – гнойное воспаление плевральной полости. Также абсцесс может осложниться и пневмотораксом (патологическим скоплением гноя и воздуха в плевральной полости).
Следующее по частоте осложнение — легочное кровотечение, которое чревато анемией или гиповолемическим шоком.
Редкие осложнения:
- распространение абсцесса на головной мозг;
- менингит;
- бактериемический шок;
- флегмона грудной стенки;
- плевроторакальный свищ;
- попадание гнойного отделяемого в здоровое легкое;
- сепсис, септикопиемия;
- токсический миокардит;
- гнойный перикардит;
- синдром полиорганной недостаточности.
Профилактика абсцесса легкого
Профилактические мероприятия, позволяющие избежать легочных нагноений, заключаются в устранении предрасполагающих факторов:
- ранняя диагностика и адекватное лечение пневмонии, бронхита и различных внелегочных инфекционных процессов;
- строгое соблюдение протоколов лечения внебольничных и внутрибольничных легочных инфекций;
- предупреждение аспирации, попадания инородного тела в дыхательные пути;
- отказ от курения и злоупотребления алкоголем, наркотическими веществами;
- правильный уход за больными, у которых наблюдается рвота, особенно в бессознательном состоянии, при наркозе, травме черепа, инсульте, кровоизлиянии в мозг;
- диспансерное наблюдение пациентов с хроническими абсцессами, бронхоэктатической болезнью, кистами и поликистозом легких.
После проведения лечения абсцесса легкого следует:
- проходить рентгенологическое обследование легкого 1 раз в 6 месяцев в течение 2 лет, затем 1 раз в год;
- ограничить физические нагрузки в течение 3 месяцев.
Источники:
- Болезни органов дыхания / под ред. Н.Р. Палеева. – М.: Медицина, 2000.
- Пульмонология. Национальное руководство. Краткое издание / под ред. акад. РАМН А.Г. Чучалина. – М.: ГЭОТАР-Медиа, 2013. – 768 с.
- Шойхет Я.Н. Лечение острого абсцесса и гангрены легкого // Пульмонология. – 2002. — №3. – С. 18-27.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2858
16 Апреля
-
2849
16 Апреля
-
2913
09 Апреля
Похожие статьи
Трихофития
Трихофития: причины появления, симптомы, диагностика и способы лечения.
Рак печени
Рак печени: причины появления, симптомы, диагностика и способы лечения.
Вросший ноготь
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Пневмокониозы
Пнемокониозы: причины появления, симптомы, диагностика и способы лечения.
Перикардит
Перикардит: причины появления, симптомы, диагностика и способы лечения.
Абсцесс легкого
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Общие сведения
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Абсцесс легкого
Причины
Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. Возбудители чаще всего проникают в полость легкого бронхогенным путем. В качестве провоцирующего фактора выступают:
- Поражения рта и ЛОР-органов. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) существует вероятность инфицирования легочной ткани.
- Аспирация. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, попадание инородных тел тоже может стать причиной абсцесса легких.
- Поражение сосудов легких. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии.
- Сепсис. Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко.
- Травматические повреждения. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Патогенез
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
Классификация
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на:
- пневмококковые;
- стафилококковые;
- коллибациллярные;
- анаэробные;
- вызванные другими возбудителями.
Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонними. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Симптомы абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной.
С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Осложнения
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
Диагностика
Обследование осуществляет врач-пульмонолог. При визуальном осмотре часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Для уточнения диагноза назначаются следующие процедуры:
- Рентгенография легких. Является наиболее достоверным исследованием для постановки диагноза, а также для дифференциации абсцесса от других бронхолегочных заболеваний.
- Другие инструментальные методики. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
- Анализы мокроты. Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
- Общее исследование крови. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, присутствуют признаки анемии.
- Биохимический анализ крови. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови.
- Исследование мочи. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Лечение абсцесса легкого
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям. Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж).
Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Прогноз и профилактика
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
|
Литература 1. Абсцесс легкого/ Миронов М.Б., Синопальников А.И., Зайцев А.А., Макаревич А.В.//Лечащий врач. — 2008. 2. Нагноительные заболевания легких и плевры: учебное пособие для студентов. — 2011. 3. Нагноительные заболевания легких. Национальные клинические рекомендации/ Корымасов Е.А., Яблонский П.К., Жестков К.Г., Соколович Е.Г. и др. 4. Нагноительные заболевания легких: учебно-методическое пособие/ Трисветова Е.Л. — 2016. |
Код МКБ-10 J85.1 J85.2 |
Абсцесс легкого — лечение в Москве
В клинической практике под термином «абсцесс легкого» понимают патологический процесс, характеризующийся формированием более или менее ограниченной полости в легочной ткани в результате ее некроза и последующего гнойного расплавления. Зачастую в описании некротизирующих инфекций в легких используют термин «некротизирующая пневмония» или «гангрена легкого», тем самым выделяя две различные клинические ситуации— легочный некроз с небольшими многофокусными формирующимися полостями и большое кавитарное поражение. Однако фактически мы нередко наблюдаем образование мелкофокусной инфильтрации с тенденцией к слиянию и образованию нескольких небольших по размеру очагов абсцедирования легочной ткани, которые в последующем могут сливаться с формированием единой полости. В группу некротизирующих инфекций легких входит не только абсцедирующая пневмония или собственно абсцесс легкого, но и деструктивная пневмония, которая характеризуется образованием полостей, нечетко отграниченных от воспаленной или малоизмененной легочной ткани; а также ряд специфических инфекций (казеозная пневмония, туберкулезная каверна, сифилитическая гумма), сопровождающихся развитием деструкции легочной ткани и паразитозы (амебиаз, парагонимоз), которые, хотя и рассматриваются вне рамок пневмонии, тем не менее, при локализации поражения в легких могут вызывать деструктивные повреждения соответствующей локализации (рис. 1).

Кроме некротизирующих инфекций кавитарный процесс в легких может быть обусловлен неинфекционными причинами, а именно тромбоэмболией ветвей легочной артерии, васкулитом Вагенера, опухолевым процессом, врожденной легочной секвестрацией, муковисцидозом и бронхоэктатической болезнью (рис. 2).

Выделяют острые или хронические абсцессы легкого, основываясь на продолжительности симптомов, начиная с догоспитального этапа и вплоть до момента оказания специализированной медицинской помощи. Под острым абсцессом понимают патологическую ситуацию длительностью до одного месяца, клинические случаи с более длительным развитием клинической картины рассматриваются как хронические.
Также абсцессы легких подразделяются на первичные и вторичные, исходя из наличия/отсутствия взаимосвязанных патологических процессов. Абсцессы у пациентов, склонных к аспирации содержимого ротоглотки, а также у ранее здоровых пациентов обычно рассматриваются как первичные; вторичные абсцессы легкого обычно связывают с предшествующим возникновением бронхогенной карциномы легкого или развитием системного заболевания с выраженной дисфункцией иммунной системы, либо c ВИЧ-инфицированием, а также они возможны у пациентов, перенесших операцию по пересадке/трансплантации органов.
В основе абсцесса легкого/абсцедирующей пневмонии чаще всего лежит аспирация из верхних отделов дыхательных путей, на долю которой приходится до 70% и более всех случаев заболевания, а среди выявляемых патогенов преобладают разновидности анаэробов, которые колонизируют в десневых карманах ротовой полости. Напротив, распространение инфекции из поддиафрагмального пространства— менее частая причина, обусловливающая развитие абсцесса легкого; еще реже встречается гематогенное распространение инфекционного процесса.
Первым шагом в развитии абсцесса легкого является поступление инфицированного содержимого ротоглотки в нижние отделы дыхательных путей, что обычно происходит при нахождении пациента в лежачем положении. Аспирация содержимого ротоглотки чаще всего наблюдается у пациентов с нарушением сознания, страдающих алкоголизмом и наркоманией, а также в случае развития дисфагии. Сначала возникает пневмонит, в последующем (обычно 7–14 дней) поступивший инфицированный материал приводит к развитию некроза легочной ткани. Некроз в дальнейшем эволюционирует в абсцесс легкого и/или эмпиему; на более позднем этапе возможно открытие бронхоплеврального свища, а также прорыв абсцесса в плевральную полость.
Кроме всего прочего, существует еще ряд механизмов развития легочного абсцедирования инфекционного генеза. Во-первых, необходимо помнить об эндокардите трикуспидального клапана, основным этиологическим агентом которого является Staphylococcus aureus. Заболевание чаще всего наблюдается у молодых пациентов, страдающих внутривенной формой наркомании. Развитие патологического процесса в сердце манифестирует с развитием септической эмболии в легочной ткани.
В другом случае речь идет о так называемом синдроме Лемиера (thrombophlebitis Lemierre)— гнойном тромбофлебите шейных вен. Вначале наблюдается тонзиллит с развитием паратонзиллярного абсцесса с последующим распространением инфекционного процесса на нижележащие отделы шеи, когда затрагивается шейное сосудистое сплетение. Эволюцией процесса является бактериемия, вызываемая Fusobacterium necrophorum, которая приводит к образованию септических эмболов в легких.
Этиология абсцесса легкого известна: в 50% случаев выявляются анаэробы— Peptostreptococcus, Prevotella, Bacteroides sp. и Fusobacterium sp. (табл. 1). В другой половине случаев абсцесс легкого вызывают ассоциации анаэробных и аэробных микроорганизмов— в первую очередь представители семейства Enterobacteriaceae и, прежде всего, Klebsiella pneumoniae и K.oxytoca, реже Staphylococcus aureus, Streptococcus spp. и Haemophilus influenzae. Аэробы сравнительно редко способны вызывать мономикробный абсцесс легкого, однако стоит отметить, что K.рneumoniae и S.aureus обладают наиболее высокой гистолитической активностью.

В отношении последнего необходимо отметить, что в подавляющем большинстве доказанных случаев легочной инфекции, вызванной S.aureus, наблюдается лишь неосложненная бронхопневмония. Исключением является развитие инфекционного эндокардита правых отделов сердца. Заболевание, как уже было отмечено, манифестирует с образованием септических эмболов в легочной ткани.
К сожалению, в практической деятельности микробиологическая диагностика редко приводит к положительному результату вследствие объективных трудностей в выделении культуры анаэробов. Стандартом получения образцов для последующего микробиологического исследования является проведение трансторакальной тонкоигольной биопсии абсцесса, выполнение которой большинству пациентов не представляется возможным. Кроме того, российские лаборатории обладают невысоким опытом работы с анаэробными возбудителями.
В абсолютном большинстве случаев у истоков развития абсцесса легких лежит развитие очагового паренхиматозного воспаления, т.е. пневмонии, что сопровождается такими неспецифическими признаками инфекции нижних дыхательных путей, как лихорадка, кашель, плевральные боли и собственно очаговая инфильтрация, которая подтверждается данными клинического обследования и рентгенографией органов грудной клетки. Появление вышеобозначенных симптомов заставляет пациента обратиться за медицинской помощью, а проведение правильного диагностического алгоритма позволяет врачу диагностировать инфильтрацию легочной ткани.
Безусловно, важным моментом является выявление причинно-следственных факторов— дисфагии, эпизодов нарушения сознания и пр., на фоне которых появилась клиническая симптоматика. Необходимо также учитывать результаты рентгенографии органов грудной клетки, проводимой в обязательном порядке в прямой и боковой проекциях. Чаще всего инфильтративные изменения с очагом некроза паренхимы легкого наблюдаются в тех сегментах легких, которые связаны с так называемым «гравитационным механизмом» (локализация абсцесса в заднем сегменте верхней доли, если аспирация произошла в положении лежа, или верхнем сегменте нижней доли, если аспирация произошла в положении сидя). Определенную роль играет интерпретация результатов общего исследования полученной мокроты— цвет, запах, присутствие крови и пр.
Однако на практике врач чаще всего диагностирует развитие пневмонической инфильтрации, не обращая внимание на анализ факторов риска аспирации и назначает антибактериальную терапию с учетом возбудителей, характерных для внебольничной пневмонии, — Streptococcus pneumoniae, Chlamydophila, Mycoplasma pneumoniae и пр. Следующим этапом естественной эволюции заболевания является некротизирующая пневмония, которая, наряду с лихорадкой и плевральными болями, характеризуется появлением «гнилостной» мокроты и формированием микроабсцессов (менее 1,0 см в диаметре). Последние обычно выявляются при компьютерной томографии органов грудной клетки, поскольку рентгенография зачастую не дает возможность надежно визуализировать полостные образования небольших размеров на фоне пневмонической инфильтрации.
Вслед за некротизирующей пневмонией формируется собственно абсцесс легкого, что сопровождается такими симптомами, как лихорадка, анорексия, похудание, возможная анемизация, плевральные боли, экспекторация «гнилостной» мокроты. Завершает диагностику формирующегося или сформировавшегося абсцесса легкого визуализация толстостенных полостных образований диаметром более 1,0 см с характерным уровнем жидкости и газа. У ряда больных, особенно в случае прилежания полости абсцесса к плевре, нередко происходит спонтанное дренирование полости абсцесса с закономерным формированием эмпиемы плевры.
Проведение дифференциальной диагностики у пациентов с выявленным абсцессом легкого необходимо с единственной целью— определить инфекционный и неинфекционный характер поражения. В обязательном порядке собирается анамнез с настороженностью в вопросах туберкулеза и, как минимум, трехкратно проводится посев мокроты либо образцов бронхиолоальвеолярного лаважа на Mycobacterium tuberculosis. Желательным является проведение бронхоскопии, так как в ряде случаев удается установить причины абсцедирования (инородные тела, опухолевое поражение и пр.).
Лечение абсцесса легкого
В большинстве клинических ситуаций антимикробные препараты при абсцессе легкого назначаются эмпирически, что связано с рядом объективных обстоятельств:
-
а)наиболее актуальные возбудители— анаэробы выделяются из крови в ничтожно малом проценте случаев (3%), что связано со сложностями культивирования этих микроорганизмов;
-
б)мокрота и бронхоскопические аспираты— непригодный материал для выделения анаэробов;
-
в)сложность в создании необходимых условий для выделения анаэробов из материала, полученного при транстрахеальной/трансторакальной аспирационной биопсии;
-
г)в рутинных условиях не рекомендуется определять чувствительность анаэробных возбудителей к антибиотикам (рекомендации Национального центра по клиническим лабораторным стандартам США).
Общепринятым стандартом в лечении абсцесса легкого до настоящего времени остается применение бензилпенициллина по 2 млн ЕД внутривенно с интервалом 4 часа в комбинации с метронидазолом (0,5–1,0 г в/в с интервалом 8–12 ч); в последующем, при достижении отчетливого клинико-рентгенологического улучшения, осуществляется переход на пероральную терапию амоксициллином по 0,5–1,0 г с интервалом 8 часов и метронидазолом (0,5 г с интервалом 8–12 ч) внутрь.
Однако слабой стороной такой терапии является то, что 15–20% штаммов потенциальных возбудителей абсцесса легкого оказываются резистентными к бензилпенициллину (прежде всего, это фузобактерии и бактероиды). Кроме того, на сегодняшний день доказанным является преимущество линкосамидов (клиндамицин по 600 мг в/в с интервалом 6–8 ч с последующим переходом на прием антибиотика внутрь по 300 мг с интервалом 6 ч) по сравнению с традиционной терапией бензилпенициллином. Возможна также высокодозная терапия ингибиторозащищенными аминопенициллинами (амоксициллин/клавуланат по 2,4 г в/в с интервалом 6 часов с последующим переходом на прием антибиотика внутрь по 625 мг с интервалом 6–8 ч), предпочтительно в режиме ступенчатого лечения.
В случае нозокомиального, или внутрибольничного, происхождения абсцесса легкого назначаются ингибиторозащищенные пенициллины с антисинегнойной активностью— пиперациллин/тазобактам, в комбинации с ванкомицином (риск метициллинорезистентных S.aureus) или без него (рис. 3).

Российские эксперты в качестве препаратов выбора рекомендуют ингибиторозащищенные аминопенициллины (амоксициллин/клавуланат, ампициллин/сульбактам) либо цефоперазон/сульбактам. При отсутствии этих антибиотиков либо их неэффективности могут использоваться карбапенемы, ингибиторозащищенные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) либо комбинации клиндамицина с аминогликозидами (АГ) (табл. 2).

Длительность терапии при абсцессе легкого определяется индивидуально, но, как правило, составляет не менее 3–4 недель.
В ряде случаев невозможно добиться излечения пациента без хирургического вмешательства, чаще всего требуется торакотомическое дренирование, реже применяется торакоскопия и декортикация.
Клинический пример
Пациент И., 1946 года рождения, переведен в ГВКГ им Н. Н. Бурденко 23.08.2007 г. из терапевтического отделения базового госпиталя.
Из анамнеза: пенсионер МО РФ, занимается преподавательской деятельностью. Страдает сахарным диабетом 2-го типа, среднетяжелого течения с марта 2007 г., гипертонической болезнью второй стадии, ишемической болезнью сердца, дисциркуляторной энцефалопатией. Рекомендованные лекарственные препараты регулярно не принимает. Курил на протяжении 15 лет до 10 сигарет в сутки, злоупотребляет алкоголем.
Из анамнеза заболевания известно, что заболел остро в начале августа 2007 г., когда после переохлаждения температура тела повысилась до фебрильных цифр, появились озноб, боль в левой половине грудной клетки, усиливающаяся при движениях, перемене положения тела, выраженная слабость, непродуктивный кашель. Обратился в поликлинику по месту жительства, где с 8.08.07 по 13.08.07 г. проходил лечение у невролога по поводу межреберной невралгии. Получал диклофенак, с кратковременным купированием болевого синдрома. Ввиду усиления кашля, сохранения фебрильной лихорадки, болевого синдрома в грудной клетке слева врачом-неврологом заподозрена левосторонняя пневмония. Пациент госпитализирован в терапевтическое отделение базового госпиталя на шестые сутки после начала заболевания, где диагностирована левосторонняя полисегментарная пневмония. На фоне проводимой антибактериальной терапии цефтриаксоном и азитромицином получен незначительный клинический эффект. Сохранялись лихорадка до 38–39°C, озноб, выраженная слабость, боли в грудной клетке, малопродуктивный кашель. При контрольной рентгенографии органов грудной клетки на седьмые сутки от начала антибактериальной терапии отмечено прогрессирование очагово-инфильтративных изменений в легких с двух сторон, выявлен абсцесс нижней доли левого легкого. Для дальнейшего обследования и определения лечебной тактики переведен в торакальное отделение госпиталя имени Н. Н. Бурденко. При поступлении: состояние средней степени тяжести. Правильного телосложения, повышенного питания. Рост 172 см, масса тела 76 кг. Кожные покровы и видимые слизистые физиологической окраски; кожа лица— гиперемирована, умеренный акроцианоз, сосудистые звездочки на лице и груди. Периферические лимфатические узлы не увеличены. Костно-мышечная система без особенностей. Грудная клетка правильной формы, эластична. Левая половина грудной клетки отстает в акте дыхания. Перкуторно над легкими коробочный звук с резким притуплением над задненижними участками левого легкого. Аускультативно дыхание жесткое, справа над базальными отделами выслушиваются звучные мелкопузырчатые хрипы, слева над зоной притупления резкое ослабление дыхания. Частота дыхательных движений 24–26 в минуту. Пульс 100 ударов в минуту, ритмичный, удовлетворительных качеств. Сердечная область не изменена, границы относительной тупости не расширены. Тоны сердца приглушены, артериальное давление– 140/80 мм рт. ст. Учащенное мочеиспускание— до 3–4 раз ночью. В клиническом анализе крови наблюдается палочкоядерный сдвиг в сторону юных форм до 24%, лимфоцитопения, ускоренное СОЭ 55 мм/ч. При компьютерной томографии органов грудной клетки (КТ ОГК) определяются: полисегментарная инфильтрация паренхимы обоих легких, в проекции 6, 9 и 10 сегментов левого легкого жидкостное ограниченное образование 107×94 мм в поперечнике с уровнем жидкости и газа; сдавление нижнедолевого бронха слева; увеличение внутригрудных лимфатических узлов.
Установлен клинический диагноз: двусторонняя внебольничная полисегментарная пневмония (тяжелое течение), осложненная абсцессом нижней доли левого легкого, дыхательной недостаточностью второй степени. В отделении под контролем УЗИ произведено дренирование полости абсцесса с эвакуацией зловонного жидкого гноя до 500 мл и налажено проточно-аспирационное дренирование полости абсцесса. Проводилась комбинированная антибактериальная терапия Тиенамом (2 г/сут), Амикацином (1 г/сут), Метрогилом (300 мг/сут).
В результате проводимой терапии отмечена положительная клинико-рентгенологическая и лабораторная динамика. Улучшилось самочувствие больного, исчезли боли в грудной клетке, уменьшились кашель и общая слабость, на 8 сутки отмечено снижение температуры тела до субфебрильных цифр. При контрольной КТ ОГК на 5 сутки от момента начала активной терапии отмечено уменьшение полости абсцесса до 13×11 мм и интенсивности инфильтрации легочной ткани, выявлены инфильтраты с распадом в 10 сегменте левого легкого. К концу второй недели от начала лечения в госпитале температура тела нормализовалась, лабораторные показатели в пределах нормальных величин, при контрольной рентгенографии ОГК инфильтративных и очаговых изменений легочной ткани, остаточных полостей не выявлено. Пациент выписан из стационара в удовлетворительном состоянии на 51 сутки от начала заболевания и на 36 сутки нахождения в ГВКГ им. Н. Н. Бурденко.
В заключение необходимо отметить, что в диагностике и лечении заболевания у данного пациента присутствуют два важных момента. Во-первых, это поздняя диагностика внебольничной пневмонии на поликлиническом этапе, осложнившаяся формированием абсцесса легкого. Во-вторых, пациенту проводилась комбинированная антибактериальная терапия абсцесса— Тиенам + Амикацин + Метрогил, которая с точки зрения современных рекомендаций представляется избыточной.
А. А. Зайцев, кандидат медицинских наук
М. Б. Миронов, кандидат медицинских наук
А. В. Макаревич
А. И. Синопальников, доктор медицинских наук, профессор
ГИУВ МО РФ, Москва







![Абсцесс лёгкого на рентгене и КТ [13][14] Абсцесс лёгкого на рентгене и КТ [13][14]](https://probolezny.ru/media/bolezny/abscess-legkogo/abscess-lyogkogo-na-rentgene-i-kt-13-14.svg)





 Ракишев Г.Б. Диагностика и хирургическое лечение осложнений нагноительных заболеваний легких: Автореферат дисс.докт.мед. наук, Алматы, 1994, 35 с;
Ракишев Г.Б. Диагностика и хирургическое лечение осложнений нагноительных заболеваний легких: Автореферат дисс.докт.мед. наук, Алматы, 1994, 35 с;