Владелец регистрационного удостоверения:
ТОП-ВЕТ, АО
(Россия)
Активное вещество:
амитраз
(amitraz)
Prop.INN
предложенное к употреблению ВОЗ
Лекарственная форма
|
|
Амитразин® |
Раствор для наружного применения рег. 78-3-12.12-0990№ПВР-3-7.6/01825 |
Форма выпуска, состав и упаковка
Международное непатентованное или химическое наименование:
амитраз
Разработчик:
ЗАО «Топ-Вет», 192171, г. Санкт-Петербург, Железнодорожный проспект, д. 20, литер «А»
Производитель:
ЗАО «Топ-Вет», 192171, г. Санкт-Петербург, Железнодорожный проспект, д. 20, литер «А»
Лекарственная форма:
раствор для наружного применения
Качественный состав и количественный состав действующих веществ и качественный состав вспомогательных веществ:
амитраз; вспомогательные компоненты — диметилсульфоксид, растительное масло
Количество в потребительской упаковке:
по 5, 10 и 15 мл во флаконах
Показания к применению препарата АМИТРАЗИН
Для лечения саркоптоидозов плотоядных животных и демодекоза собак.
Побочные эффекты
Не отмечается
Противопоказания к применению препарата АМИТРАЗИН
Не подлежат обработке больные инфекционными заболеваниями и выздоравливающие животные, беременные и кормящие самки, а также — щенки и котята до 2-месячного возраста.
Условия хранения Амитразин®
В защищенном от света и влаги месте, отдельно от пищевых продуктов и кормов при температуре от 0°С до 20°С
Условия отпуска
Без рецепта
Амитразин® отзывы
Помогите другим с выбором, оставьте отзыв об Амитразин®
Оставить отзыв
Кожные заболевания сопровождаются не только болезненностью и сильным дискомфортом, но и риском появления на коже неэстетичных рубцов или шрамов. Поэтому крайне важно своевременно обращаться к дерматологу, который сможет диагностировать болезнь на раннем этапе и назначить эффективную терапию. Наш медицинский центр предоставляет возможность получить квалифицированную медицинскую помощь, в результате которой удается точно диагностировать и устранить признаки поражения кожных покровов. Одной из наиболее распространенных проблем, с которой обращаются пациенты в данном направлении, является демодекоз. Это достаточно опасная и проблемная патология, справиться с которой собственными силами практически невозможно.
Что это?
Демодекоз у человека развивается в результате размножения в волосяных фолликулах, сальных железах кожи и мейбомиевых железах клеща-железницы (Demodex). Питательной средой для развития этого паразита является кожное сало, поэтому основным местом его обитания становятся кожные покровы лица и наружных ушных раковинах. Но при осложненном течении и отсутствии своевременного лечения в патологический процесс вовлекается кожа груди и спины.
Важно понимать, что носителями такого клеща могут быть и здоровые люди, так как он является представителем нормальной микрофлоры. Согласно официальным статистическим данным, около 60% людей заражены демодексом, но далеко не у всех возникает это паразитарное заболевание. Демодекоз тела развивается при малейшем нарушении биоценоза и падении иммунной защиты.
Демодекоз причины
Как указывалось выше, главной причиной развитая этой болезни является активное размножение клеща-железницы. Существует несколько возможных причин, которые могут привести к повышению активности этих условно-патогенных микроорганизмов. Это внутренние и внешние факторы. К первой категории относятся:
- Значительное падение иммунной защиты и истощение организма, вызванное недостаточным питанием, аутоиммунными патологиями, перенесенным заболеваниями, постоянным стрессом и т.д.;
- Вирусные и микробные болезни, протекающее в хронической формы (гепатит, туберкулез и прочее);
- Гельминтозы. Жизнедеятельность гельминтов способствует ослаблению работы иммунитета;
- Злокачественные новообразования. При многих разновидностях онкологий возникает истощение организма, в результате чего ему становится сложнее справляться с инфекциями;
- Поражение ЖКТ. Существует доказанная взаимосвязь между бактерией Helicobacter pylori и демодекозом;
- Прочие кожные болезни. Это себорейный дерматит, розацеа, угри и прочее. При наличии на коже воспалительных процессов или нарушений целостности значительно возрастает риск патогенной активации условно-патогенной флоры;
- Гормональный дисбаланс, связанной с болезнью или естественным состоянием (к примеру, беременность или период грудного вскармливания).
Демодекоз кожи также может развиваться в результате воздействия неблагоприятных внешних факторов. Как правило, они сочетаются с внутренними, но в некоторых случаях (к примеру, выбор неправильной уходовой косметики) могут быть основной этиологии. Среди них:
- Температурное воздействие. Этот паразит особенно активно размножается в теплых условиях;
- Нездоровый образ жизни. Сюда относится неправильное питание, частые стрессы и наличие вредных привычек;
- Использование некачественных косметических средств для ухода. Это особенно актуально для косметики, которая не имеет сертификатов качества и не соответствует законным требованиям;
- Плохие экологические условия. Высокий уровень загрязнения окружающей среды приводит к ослаблению барьерной функции кожных покровов.
Демодекоз симптомы
В связи с тем, что эта болезнь может поражать разные участки кожи, клиническая картина имеет отличия. При кожной форме появляются следующие признаки демодекоза:
- Угревая сыпь разной степени выраженности: от небольших узелков и гнойников до розацеа;
- Сильный зуб, доставляющий дискомфорт. В большинстве случаев он усиливается ближе к вечеру и ночи;
- Чрезмерное образование кожного сала. Именно сальная среда является наиболее питательной для клещей этого рода;
- Красные пятна, которые являются симптомом повышенного артериального давления в кровеносных сосудах. Это говорит о наличии в организме воспалительного процесса;
- Увеличение носа. При позднем обращении к дерматологу или при отсутствии адекватного лечения возможно замещение функционирующей ткани на соединительную.
Демодекоз век и глаз, в свою очередь, проявляется следующим образом:
- Слипание ресниц. По линии их роста образуется тонкий слой пленки, обладающий склеивающими свойствами;
- Покраснение век в результате воспалительного процесса;
- Усталость глаз. Этот признак возникает вследствие воспаления и из-за того, что больной вынужден напрягать зрение;
- Выпадение ресниц, возникающая вследствие повреждения волосяных фолликул.
Диагностика
Демодекоз на лице и кожных покровах диагностируется врачом-дерматологом. Если заболевание является вторичным и развилось на фоне основной болезни, то с диагностической и лечебной целью могут привлекаться врачи других специальностей (гастроэнтеролог, гинеколог, трихолог, эндокринолог и т.д.). Для диагностики, в первую очередь, применяется визуальный осмотр. Врач оценивает состояние кожи, глаз и пораженных участков тела. Помимо этого, практикуется биомикроскопия глаза и лабораторные методы обследования. Самыми информативными из них считаются:
- Биомикроскопия глаза щелевой лампой — неинвазивное обследование, направленное на поиск активного воспаления. Это абсолютно безболезненная манипуляция, не требующая специальной подготовки;
- Ресничная проба — предусматривает взятие свежеудаленных ресниц (по 4 с каждого века) для дальнейшего изучения под микроскопом. С помощью этого метода удается определить численность паразитов (наличие более 1 клеща на 2-4 ресницах является болезнетворным). Это также безболезненная процедура, но перед её проведением необходимо отказаться от декоративных и уходовых косметических средств на несколько дней;
- Биопсия. Это наиболее информативный диагностический способ, но самый травматичный. Диагностика проводится под местным обезболиванием с применением трубчатого ножа или скальпеля. Взятый биоматериал закрепляется в формалиновом растворе на сутки и обрабатывается красящими веществами. Это дает возможность визуализировать в полном объеме железу и соседние ткани с патогенным клещом.
Классификация
Демодекоз (фото можно найти ниже) классифицируется на 2 основные клинические формы — первичный и вторичный. Первый диагноз выставляется в случае резкого всплеска паразитарного размножения и эффективного лечения с применением противопаразитарных препаратов. В большинстве случаев он встречается у лиц, старше 40 лет. Вторичная форма диагностируется при выявлении сопутствующих поражений кожных покровов и системных болезней (как правило, связанных с иммунодефицитом). В некоторых случаях такой диагноз обнаруживается у людей, принимающих ингибиторы рецепторов эпидермального фактора роста и у тех, кто был подвержен ультрафиолетовому воздействию.
На основании симптомов, проявляющихся на кожных покровах, выделяют следующие разновидности демодекоза:
- Акнеформный — наличие папул и пустул, похожих на угри;
- Розацеаподобный — папулы проявляются вследствие разлитой эритемы;
- Себорейный — кожная сыпь сочетается с шелушением;
- Офтальмологический — воспаление век, сопровождающееся дискомфортом в пораженном глазу.
Осложнения заболевания
Лечение демодекоза на лице должно проводится исключительно с привлечением врача. Самолечение или игнорирование этой проблемы может не только не принести желаемого результата, но и ухудшить течение патологии. Кожные расчесы и регулярное травмирование кожи (вследствие сильного зуда и желания больного удалить высыпания механическим путем) приводят к нарушению барьерной функции. В результате этого значительно повышается риск развития гнойничковой инфекции, которая может иметь разлитой характер и поражать большие участки тела.
Помимо этого, данное заболевание (особенно демодекоз на лице у женщин) приводит к психологическим проблемам. Вследствие появления видимых дефектов пациент становится замкнутым, начинает стесняться своей внешности и перестает вести полноценный образ жизни (закрывается от внешнего мира, перестает общаться с людьми, предпочитает находиться в одиночестве). При усугублении этой проблемы развившиеся комплексы могут перерасти в психозы, неврозы и затяжные депрессии.
У большого количества людей с данным диагнозом выявляются сопутствующие патологии (желудочно-кишечного тракта, желез внутренней секреции и прочие) и хронические инфекционные очаги. Демодекозное поражение организма способствует усугублению этих состояний и, соответственно, ухудшению самочувствия.
Демодекоз кожи
Путь передачи — контактный или контактно-бытовой. Может передаваться через зараженную одежду, постельное бельё, загрязненные руки и многое другое. Демодекс отличается живучестью при комфортных условиях, которые соответствуют повседневной жизни большинства людей. Паразит сохраняет свою жизнеспособность при температуре 17-20° С на протяжении 10 дней и более, а в водной среде при температуре 12-18° С – 3 суток. При нагреве воды до 50° С микроорганизм гибнет в течении одной минуту, а при низких температурных показателях — умирает сразу.
На сегодняшний день нет единой теории, объясняющей этиологию развития воспалительного процесса и активного размножения клещей. Но существует несколько предрасполагающих факторов, способных спровоцировать эти процессы:
- Чрезмерное выделение кожного сала;
- Неправильный уход за кожей, злоупотребление косметикой (особенно низкого качества);
- Длительный прием наружных кортикостероидов;
- Неправильное питание (злоупотребление сахаром, газировками, острой пищей, кофе, алкогольными напитками);
- Сопутствующие заболевания ЖКТ;
- Сниженный иммунитет;
- Гормональный дисбаланс, лишний вес;
- Психологические проблемы, частый стресс.
Демодекоз век
Лечение демодекоза век нуждается в комплексом подходе и квалифицированном медицинском вмешательстве. Демодекозный блефарит является хронической болезнью, которая протекает с периодическим обострением и ремиссией. Он отличается следующей клинической картиной:
- Сильная усталость глаз, связанная с необходимостью напрягаться для лучшей фокусировки на предмете или буквах;
- Интенсивный зуд в области ресниц и бровей. Нередко этот симптом усиливается при внешнем воздействии тепла, в вечернее и ночное время суток;
- Ощущение инородного тела, жжение и пощипывание, не устраняющееся после промывания или чесания;
- Вязкие выделения из глаз после пробуждения;
- Накопление пенистого содержимого в глазных уголках;
- Гиперемия, отечность и утолщение век (особенно по краям).
- Хроническая форма демодекозного блефарита может осложниться кератоконъюктивитом, кератитом и синдрома сухого глаза. Поэтому настоятельно рекомендуется проконсультироваться с офтальмологом нашей клиники, который сможет назначить профилактическую и лечебную терапию, направленную на сохранение глазного здоровья.
Демодекоз уха
Данная патология далеко не всегда останавливается на лице. В запущенных случаях или при отсутствии своевременного лечения он распространяется на соседние участки тела, включая уши. В такой ситуации быстро избавиться от демодекоза не получится, особенно без врачебной помощи. Поражение ушной раковины сопровождается следующими клиническими симптомами:
- Интенсивный зуд и раздражение кожных покровов. В результате постоянных расчесов появляются кровоподтеки и микротравмы;
- Гиперемия и отечность уха, свидетельствующая о воспалительном процессе;
- Наличие красных высыпаний разного размера и количества;
- Болезненность при контакте с кожей (нередко служит следствием нарушения барьерной функции ткани).
Демодекоз головы
Клещи рода Demodex — это представители условно-патогенной микрофлоры кожи на теле, включая голову. Они присутствуют практически у всех людей на планете. В повседневной жизни их деятельность не вызывает видимого дискомфорта, они существуют во взаимовыгодных отношениях с человеком, борясь с вредными микроорганизмами. Но при падении иммунной защиты и наступлении неблагоприятных условий паразиты начинают бесконтрольно размножаться, в результате чего их численность сильно возрастает, а жизнедеятельность этих паразитов становится ощутимой. К такой ситуации могут приводить:
- Расстройство гормонального фона;
- Длительный прием антибактериальных и гормональных лекарств;
- Неправильное питание;
- Злоупотребление саунами, баням и соляриями;
- Использование некачественной косметики для ухода за кожными покровами и волосами (так как лечить демодекоз нужно комплексно, специалисты нашей клиники помогают пациентом подобрать правильные и безопасные уходовые средства);
- Несоблюдение простых гигиенических правил.
Демодекоз лечение
Схема лечения демодекоза представляет собой комплекс мероприятий, направленных устранение внешних симптомов и причины, которая их спровоцировала. Финальной стадией терапии является использование профилактических мероприятий, которые помогают закрепить терапевтический результат и предотвращают рецидив болезни. Важно понимать, что справиться с этой проблемой самостоятельно практически невозможно. Эта проблема нуждается в квалифицированной помощи и длительном медикаментозном лечении, так как зараженный человек является опасным для окружающих. Он представляет собой источник заражения, поэтому может инфицировать других людей.
Стандартная терапия, направленная на устранение демодекозной инфекции, состоит из нескольких частей:
- Диета при демодекозе. Больному потребуется отказаться от жирной, острой и копченой пищи. Также рекомендуется снизить потребление сахара и сладостей. В рационе питания должны преобладать нежирные сорта рыбы, овощи и фрукты;
- Местное лечение. С этой целью используется серная мазь при демодекозе, крема и спреи, обладающие антибактериальным и противопаразитарным свойством;
- Системное лечение. Оно направлено на нормализацию выработки кожного сала и устранение имеющихся дисбалансов (гормональных или обменных). Для этого возможно привлечение узких специалистов, назначение антибиотиков в таблетированной или инъекционной форме;
- Симптоматическое лечение. Оно нацелено на улучшение самочувствия больного, устранение активной симптоматики (воспаление, зуд, болезненность и покраснение). Для этого может назначаться специальная болтушка от демодекоза;
- Физиотерапия. Для улучшения состояния кожных покровов назначается электрофорез, лазерная терапия и озонотерапия.
Так как вылечить демодекоз быстро, но эффективно практически невозможно, средняя продолжительность лечебного курса составляет от одного до нескольких месяцев. Продолжительность зависит от запущенности патологии и индивидуальных особенностей организма (в отдельных случаях лечение может затянуться на год и более). Главным критерием излечения является повторная скотч-проба с отрицательным результатом.
Демодекоз — препараты для лечения
Сегодня найти результативные средства от демодекоза не составит никакой проблемы. Специалисты нашего медицинского центра подбирают лекарственные препараты в оптимальной форме в индивидуальном порядке, благодаря чему занимательно ускоряется процесс выздоровления. Наиболее востребованные и эффективные лечебные средства описаны ниже.
Мыло
Особой популярностью среди пациентов пользуется Demolan Forte и Stop Demodex demodex.by. При демодекоз век схема лечения часто включает в себя эти средства, так как они показывают отличные результаты за счет наличия в составе:
- Глицерин — впитывает влагу, удерживая её на кожных покровах. Это помогает предотвратить высушивание, способствует увлажнению и повышению эластичности;
- Октопирокс — антимикробный компонент, угнетающий активность клещей. Он мягко отшелушивает верхний слой эпидермиса, нормализуя процесс образования новых клеток;
- Пропиленгликоль — способствует нормализации микрофлоры, увлажняет роговой слой;
- Диазолидинилмочевина — обеспечивает антимикробное действие.
Лосьон
Лосьоны Demolan Forte и Stop Demodex назначаются для постоянного ухода за кожей лица и для очищения поврежденных кожных участков (даже демодекоз на спине) перед использованием геля. Они часто применяются для гигиены век (при блефарите), так как глубоко очищают поры и способствуют проникновению активных веществ последующих лекарств. С их помощью удается смягчить эпидермис и нормализовать жировой обмен, не прибегая к выстукиванию кожи. В результате их регулярного использования клещи лишаются питательной среды, а ткань регенерируется в ускоренном режиме без образования рубцов или шрамов.
Бальзам
Лечебно-профилактический бальзам Stop Demodex значительно увеличивает эффективность основной терапии. При его регулярном использовании уже через 2-3 дня наблюдается видимый терапевтический эффект. Он обладает следующими свойствами:
- Противовоспалительное и бактерицидное;
- Увлажнение кожных покровов;
- Способствует быстрой регенерации и заживлению тканей;
- Улучшает местный обмен веществ;
- Проникает в клеточную мембрану эпидермиса, восполняет недостаток микроэлементов.
Гель для век
Диагностируя демодекс глаз, настоятельно рекомендуется использовать гели Demolan Forte и Stop Demodex. Наличие в составе экстракта мяты перцовой гарантируют местное обезболивание и угнетение воспаления. Они обладают успокаивающим и освежающим эффектом, благодаря чему у больного заметно улучшается самочувствие. Присутствие метронидазола обеспечивает эффективное противопротозойное и противобактериальное действие, а гиалуроновая кислота помогает улучшить эластичность и упругость кожи. Эти демодекоз препараты отлично впитываются, не закупоривают поры и не нарушают клеточный метаболизм. Они ускоряют тканевую регенерацию и предотвращают формирование шрамов.
Крем
Эффективный крем от демодекоза Stop Demodex при постоянном применении дает возможность стабилизировать нормальную выработку секрета сальных желез, восстановить микрофлору кожи, устранить бесконтрольное размножение паразитов рода Demodex и заметно очистить кожные покровы от очагов воспаления. Он не содержит в составе антибиотиков, отлично питает, увеличивает упругость и эластичность ткани, не оказывает комедогенный эффект.
Маска
При демодекозной инфекции настоятельно рекомендуется купить лечебную маску Stop Demodex. В её составе приступает активный комплекс Сutipure и белая глина, способствующая глубокому очищению пор и снижению размножения патогенных клещей. Она обладает противовоспалительным, антибактериальным и кератолитическим эффектом. Её использование позволяет нормализовать выработку кожного сала, тонизировать кожу, улучшить обменные процессы в клетках и ускорить тканевую регенерацию. Более того, с её помощью удается вывести токсические молекулы.
Шампунь
Используя шампунь от демодекоза головы Stop Demodex, можно заметно снизить зуд, устранить перхоть и остановить активное размножение паразитов. Он оказывает сильное противовоспалительное и регенерирующее действие, борется с клещом и способствует устранению последствий заболевания. Его эффект направлен на предотвращение высасывания клещами питательных веществ, нарушение репликации их ДНК и синтез белка в клетке. Препарат ингибируют тканевое дыхание, жизненно важное для паразитарной жизнедеятельности.
Профилактика
Демодекоз ресниц и прочих частей тела можно предотвратить. Для этого достаточно придерживаться простых профилактических правил. Это:
- Соблюдение личной гигиены (регулярный прием душа, тщательное умывание лица, мытье головы и волос);
- Питаться разнообразно, рационально и правильно (включать в рацион рыбу, овощи и фрукты);
- Повышение иммунной защиты;
- Правильный подбор декоративных и уходовых косметических средств;
- Не пользоваться чужой косметикой и средствам личной гигиены.
Демодекоз у детей
В детском возрасте эта патология развивается редко (из-за низкой активности сальных желез), но протекает значительно сложнее, чем у взрослых. Как правило, у малышей данная болезнь имеет хронический характер, а рецидивы происходят в межсезонье. Основными признаками проблемы являются:
- Отечность век;
- Выпадение ресниц и волос;
- Сильная утомляемость глаз;
- Появление пятен на коже;
- Зуд, усиливающийся в ночное время и при контакте с водой;
- Снижение аппетита, капризное поведение, пониженная физическая активность;
- Боль в глазах.
Схема лечения демокоза лица и других участков тела у детей практически не отчается от терапии для взрослых. Она также предусматривает диету, назначение медикаментов и реабилитацию, направленную на заживление ткани и предотвращения появления рубцов. Принципиальным отличием в лечебной методике является только дозировка лекарственных препаратов, которая в детском возрасте будет ниже.
Демодекоз у мужчин
Демодекозная инфекция встречается как у женщин, так и у мужчин, вне зависимости от возраста или расовой принадлежности. Она не имеет отличительных особенностей в течении, прогнозе, симптоматике и причинах развития. Терапия назначается в индивидуальном порядке, но, как правило, является одинаковой для всех гендеров. Отличия могут касаться только дозировки лекарственных средств.
Демодекоз у женщин
Согласно статистическим данным, женщины болеют демодекозом в 4 раза чаще, чем мужчины. Научного объяснения этим сведениям нет, но многие склоняются к гормональной теории. Она основана на том, что вследствие регулярного всплеска гормонов (менструальный цикл, беременность), представительницы женского пола больше склонны к стрессам и иммунодефицитным состояниям. Клиническая картина заболевания является стандартной и включает в себя:
- Кожная сыпь разной степени выраженности;
- Зуд, болезненность и дискомфорт в поврежденном месте;
- Повышенная выработка кожного сала;
- Боль в глазах, ощущение инородного тела.
Схема лечения демодекоза для женщин является стандартной. Она состоит из диеты, длительного приема медикаментов и использования специальных уходовых средств (масла, лосьоны, крема и прочее) для профилактики рецидива и закрепления терапевтического результата.
Вопрос-ответ по заболеванию
Больной человек может заразить окружающих?
Да, заразиться демодекозом можно контактным и контактно-бытовым путями. Поцелуи, объятия, контакт с зараженными вещами больного (полотенце, постельное бельё, одежда и многое другое) могут быть опасными для здорового человека. Но это не гарантия проявления симптомов заболевания. Клещи рода Demodex являются представителями условно-патогенной микрофлоры кожных покровов. Они обнаруживаются практически у всех людей, но большая часть из них является просто носителями. Для развития патологического процесса необходимо наличие определенные факторов (например, сниженная иммунная защита на фоне активной или перенесенной болезни).
Можно ли заразиться от животных?
Животные, аналогично человеку, страдают от жизнедеятельности клещей Demodex. Но возбудители бывают различных видов — и каждый из них выживает исключительно в теле своего носителя. Попадая в другие условия, паразит немедленно погибает. Поэтому заразиться демодекозом от домашнего питомца или дикого зверя невозможно.
Можно ли предотвратить заражение?
Да, существует ряд эффективных профилактических мероприятий, выполнение которых дает возможность обезопасить себя от патологической активности клещей Demodex. Это элементарное соблюдение правил личной гигиены, правильное питание, здоровый образ жизни и укрепление иммунитета.
Папулопустулезные дерматозы, основной локализацией которых является кожа лица (акне, розацеа, периоральный дерматит), остаются актуальной проблемой в дерматовенерологии. Среди различных причин возникновения этих заболеваний определенная роль отводится паразитарной теории [1]. Согласно ей, формированию папул и пустул на коже лица способствует клещ-железница (Demodex). Клещ принадлежит роду Demodex, семейству Demodicidae, подотряда Trombidiformes, отряда Acariformes. Впервые клеща выявил F. Berger в ушной сере слухового прохода человека в 1841 году, в том же году F. Henle обнаружил клеща на коже человека. Через год, в 1842 году, G. Simon установил наличие паразита в волосяных фолликулах и впервые описал морфологические свойства, назвав их Acarus folliculorum (от греч. — «сальное животное»). Позже G. Simon (1842) и R. Owen (1843) отнесли найденных клещей к роду Demodex. Намного позднее, более чем через полвека, английский акаролог S. Hirst (1917–1923) выделил 21 вид и несколько подвидов клещей рода Demodex у животных. Впоследствии, изучая паразитирование клеща на коже человека, Л. Х. Акбулатова (1970) обнаружила и описала две формы: Demodex folliculorum longus и Demodex folliculorum brevis [2].
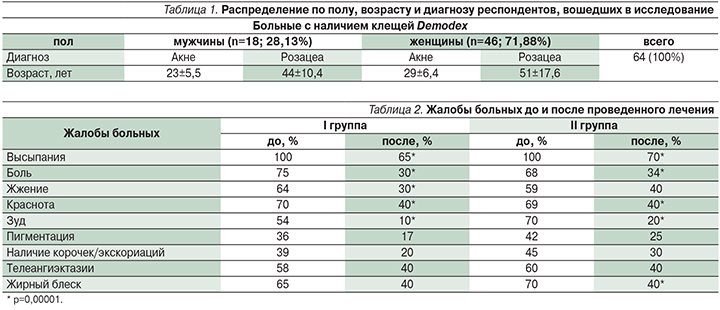
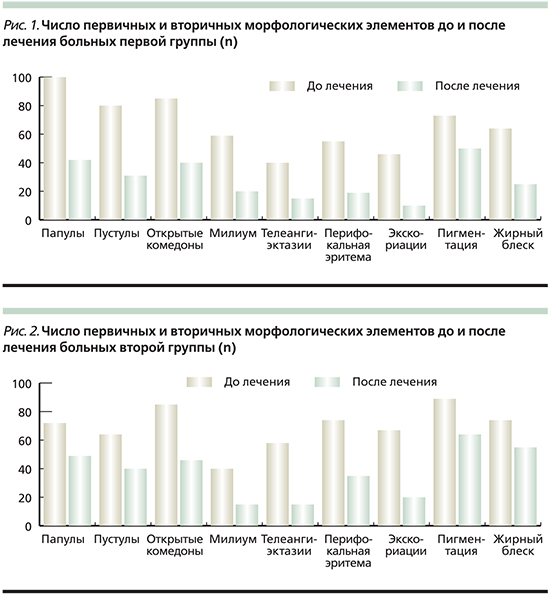
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Заслуживают внимания и другие теории развития воспаления в коже при демодекозе. Бацилла (Bacilluss oleronius), найденная на поверхности клеща, в результате своей жизнедеятельности способна повышать активность самих клещей, а также стимулировать другие микроорганизмы (стрептококки, стафилококки, Propionibacterium acnes, грибы рода Malassezia) [16], вырабатывать провоспалительные белки 62-Da и 83-Da, запуская каскад иммунных реакций [17].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
При поражении глаз отмечается гиперкератоз с наличием чешуек на ресничном крае и «воротничка» вокруг ресниц [37, 38]. Пациенты жалуются на чувство зуда и ощущение инородного тела в глазах [39].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
Другим модифицированным методом диагностики является проведение поверхностной биопсии («скотч-проба») [44]. На обезжиренное покровное стекло наносят каплю клея цианокрилата (БФ-6, сульфакрилат), затем приклеивают к пораженной поверхности на 1 минуту. Во втором варианте используют скотч, размером 1 см2, который после снятия приклеивается к покровному стеклу. При удалении покровного стекла или скотча на их поверхности остается слой эпидермиса, содержимое сальных желез с имеющимися там клещами. Затем наносится раствор щелочи, накрывается поверх покровным стеклом и рассматривается под микроскопом на малом увеличении. В сравнении с прямым микроскопическим исследованием данный метод позволяет диагностировать демодекоз в большем числе случаев [46]. Преимущество метода — это проведение процедуры на любом участке кожного покрова, а также простота применения. Травматизация эпителия, трудность получения материала с крыльев носа, неполная стерильность получаемых препаратов являются недостатками метода [45].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
- Baima B., Sticherling M. Demodicidosis revisited // Acta Derm Venereol. 2002; 82: 3–6. [PubMed: 12013194].
- Акбулатова Л. Х. Морфология двух форм клеща Demodex folliculorum hominis и его роль в заболеваниях кожи человека. Автореф дис. канд. мед. наук. Ташкент, 1968.
- Бутов Ю. С., Акилов О. Е. Факторы успешной колонизации клещами Demodex spp. кожи человека // Вестн. последипломн. мед. образ. 2002; 1: 87.
- Верхогляд И. В. Современные представления о демодекозе // Лечащий Врач. 2011; 5.
- Сюч Н. И. Лабораторная диагностика чесотки и демодекоза. Учебное пособие. М.: РМАПО, 2003. 25 с.
- Елистратова Л. Л. Клинико-микробиологические особенности акнеподобных дерматозов, осложненных демодекозом. Автореф. дис. канд. мед. наук. СПб, 2013. 20 с.
- Lacey N., Kavanagh K., Tseng S. C. Under the lash: Demodex mites in human diseases // Biochem (Lond). 2009. 31, 2–6.
- Gutierrez Y. Diagnostic Pathology of Parasitic Infections with Clinical Correlations, 2 nd ed. New York, NY: Oxford University Press; 2000.
- Ozdemir M. H., Aksoy U., Sonmez E., Akisu C., Yorulmaz C., Hilal A. Prevalence of Demodex in health personnel working in the autopsy room // Am J Forensic Med Pathol. 2005. 26, 18–23.
- Адаскевич В. П. Акне и розацеа. СПб: Ольга, 2000. С. 97, 112–113.
- Bohdanowicz D., Raszeja-Kotelba B. Demodex in the pathogenesis of certain skin diseases // Post Dermatol Alergol. 2001. 18, 51–53.
- Whitfeld M., Gunasingam N., Leow L. J., Shirato K., Preda V. Staphylococcus epidermidis: a possible role in the pustules of rosacea // J Am Acad Dermatol. 2011. 64, 49–52.
- Бутов Ю. С., Акилов О. Е. Роль иммунных нарушений в патогенезе демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 3, с. 65–68.
- Wolf R., Ophir J., Avigad J., Lengy J., Krakowski A. The hair follicle mites (Demodex spp.). Could they be vectors of pathogenic microorganisms? // Acta Derm. Venereol. 1988; 68: 535–537. [PubMed: 2467494].
- Clifford C. W., Fulk G. W. // J Med Entomol. 1990. Vol 27, № 4, p. 467–470.
- O’Reilly N., Bergin D., Reeves E. P., McElvaney N. G., Kavanagh K. Demodex-associated bacterial proteins induce neutrophil activation // Br J Dermatol. 2012; 166: 753–760. [PubMed: 22098186].
- Li J., O’Reilly N., Sheha H., Katz R., Raju V. K., Kavanagh K., Tseng S. C. Correlation between ocular Demodex infestation and serum immunoreactivity to Bacillus proteins in patients with Facial rosacea // Ophthalmology. 2010; 117: 870–877.
- Данилова А. А., Федоров С. М. Паразитарные болезни кожи. Демодекоз // Русский медицинский жернал. 2001. Т. 8, № 6, с. 249–254.
- Коган Б. Г. Клинико-иммунопатологические особенности, диагностика и лечение демодикоза. Автореф. дис. канд. мед. наук. К., 1995, 23 с.
- Кошевенко Ю. Н. Кожа человека. Руководство для врачей и студентов. М.: Изд-во «Медицина», 2008. 753 с.
- Peric M., Lehmann B., Vashina G., Dombrowski Y., Koglin S., Meurer M. et al. UV-B-triggered induction of vitamin D3 metabolism differentially affects antimicrobial peptide expression in keratinocytes // J Allergy Clin Immunol. 2010; 125: 746–749. [PubMed].
- Persi A., Rebora A. Metronidazole in the treatment of rosacea // Arch Dermatol. 1985; 121: 307–308.
- Nakagawa T., Sasaki M., Fujita K., Nishimoto M., Takaiwa T. Demodex folliculitis on the trunk of a patient with mycosis fungoides // Clin Exp Dermatol. 1996; 21: 148–150. [PubMed: 8759206].
- Gothe R. Demodicosis of dogs — a factorial disease? // Berl Munch TierarztlWochenschr. 1989; 102: 293–297. [PubMed: 2679540].
- Kaya S., Selimoglu M. A., Kaya O. A., Ozgen U. Prevalence of Demodex folliculorum and Demodex brevis in childhood malnutrition and malignancy // PediatrInt. 2013. 55 (1): 85–9. [PubMed].
- Boge-Rasmussen T., Christensen J. D., Gluud B., Kristensen G., Norn M. S. Demodexfolliculorum hominis (Simon): Incidence in a normomaterial and in patients under systemic treatment with erythromycin or glucocorticoid // Acta Derm Venereol. 1982; 62: 454–456. [PubMed: 6183907].
- Bosch R. J., Fernandez F., Sunchez P. et al. Abstract of the 19-th World Congress of Dermatology. Sydney. 1997. P. 4101.
- Кусая Н. В. Особенности иммунного и цитокинового статуса у пациентов с демодекозом кожи. Автореф. дис. канд. мед. наук. Владивосток, 2009. 22 с.
- Сюч Н. И. Паразитарные болезни кожи. Демодекоз: этиология, патогенез, клиника, лаборатоная диагностика // Consilium medicum. 2004. T. 6, № 3, c. 191–194.
- Юцковская Я. А., Кусая Н. В., Ключник С. Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum // Клинич. дерматол. и венерол. 2010. № 3, с. 60–63.
- Rufli T., Buchner S. A. T-cell subsets in acne rosacea lesions and the possible role of Demodex folliculorum // Dermatologica. 1984; 169: 1–5.
- Akilov O. E., Mamcuoglu K. Y. Immune response in demodicosis // Eur Acad Dermatol Venereol. 2004; 18: 440–444. [PubMed: 15196158].
- El-Bassiouni S. O., Ahmed J. A., Younis A. I., Ismail M. A., Saadawi A. N., Bassiouni S. O. A study on Demodex folliculorum mite density and immune response in patient with facial dermatoses // J Egypt Soc Parasitol. 2005; 35: 899–910. [PubMed: 16333898].
- Бутов Ю. С., Акилов О. Е. Клинические особенности и вопросы классификации демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 2, с. 53–58.
- Whiting D. A. Diagnostic and predictive value of horizontal sections of scalp biopsy specimen in male pattern androgenetic alopecia // J Am Acad Dermatol. 1993; 28: 755–63. [PubMed: 8496421].
- Akilov O. E., Butov Y. S., Mamcuoglu K. Y. A clinic-pathological approach to the classification of human demodicosis // J Dtsch Dermatol Ges. 2005. 3, 607–614.
- Березнюк Л. Г., Сакович В. К., Татаринова В. В. // Офтальмологический журнал. 1995. № 3. С. 186–187.
- Парпаров А. Б., Величко М. А., Жилина Г. С. // Офтальмологический журнал. 1988. № 5. С. 278–279.
- Kheirkhah A., Casas V., Li W., Raju V. K., Tseng S. C. Corneal manifestations of ocular Demodex infestation // Am J Ophthalmol. 2007; 143: 743–749.
- Mahé Y. F. Inflammatory perifollicular fibrosis and alopecia // Int J Dermatol. 1998; 37: 416–417. [PubMed: 9646123].
- Hom M. M., Mastrota K. M., Schachter S. E. Demodex // Optom Vis Sci. 2013, Jul; 90 (7): e198–205. [PubMed: 23748846].
- Kheirkhah A., Blanco G., Casas V., Tseng S. C. Fluorescein dye improves microscopic evaluation and counting of demodex in blepharitis with cylindrical dandruff // Cornea. 2007, Jul; 26 (6): 697–700. [PubMed: 17592319].
- Азнабаев М. Т., Мальханов В. Б., Гумерова Е. И. Демодекоз глаз. Уч.-метод. пос. Уфа, 2002. 8 с.
- Crawford G. H., Pelle M. T., James W. D. Rosacea: Etiology, pathogenesis, and subtype classification // J Am Acad Dermatol. 2004; 51: 327–344. [PubMed: 15337973].
- Сирмайс Н. С., Абесадзе Г. А., Устинов М. В. Демодекоз: патогенетические аспекты при различных дерматозах лица. Метод пособие. М., 2013. 26 с.
- Askin U., Seçkin D. Comparison of the two techniques for measurement of the density of Demodex folliculorum: standardized skin surface biopsy and direct microscopic examination // Br J Dermatol. 2010, May; 162 (5): 1124–1126. [PubMed: 20199545].
- Камакина М. В. Акне у взрослых. Автореф. дис. канд. мед. наук. М., 2002. 27 с.
- Karaman U., Celik T., Calik S., Sener S., Aydin N. E., Daldal U. N. Demodex spp. in hairy skin biopsy specimens // Turkiye Parazitol Derg. 2008; 32 (4): 343–345. [PubMed: 19156609].
- Segal R., Mimouni D., Feuerman H., Pagovitz O., David M. Dermoscopy as a diagnostic tool in demodicidosis // Int J Dermatol. 2010; 49 (9): 1018–1023. [PubMed: 20931672].
- Maier T., Sattler E., Braun-Falco M., Ruzicka T., Berking C. High-definition optical coherence tomography for the in vivo detection of demodex mites // Dermatology. 2012; 225 (3): 271–276. [PubMed: 23257730].
- Митрошина Е. В. Оптический имиджинг в приложении к исследованию нейробиологических систем мозга Электронное учебно-методическое пособие. Нижний Новгород: Нижегородский госуниверситет, 2012. 40 с.
- Франкенберг А. А., Шевченко В. А., Кривко С. В., Шляхова В. К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза // Червень. 2007. № 2, с. 10–12.
- Patrizi A., Neri I., Chieregato C. Demodicosis in immunocompetent young children: report of eight cases // Dermatology. 1997; 195: 239–242.
- Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996; 88–95.
- Тодор Г. Ю., Завгородняя В. П., Чеибер З. Т. и др. // Офтальмологический журнал. 1990. № 7, с. 443–445.
- Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea // Ophthalmology. 1996; 103 (11): 1880–1883.
- Beridze L. R., Katsitadze A. G., Katsitadze T. G. Cryotherapy in treatment of skin demodecosis // Georgian Med News. 2009. [PubMed: 19556638].
- Forton F., Seys B. Density of Demodex folliculorum in rosacea: a case-control study using standardized skin-surface biopsy // Br J Dermatol. 1993; 128 (6): 650–659.
- Коган Б. Г. Современные аспекты патогенеза и клинического течения демодикоза // Украинский журнал дерматологии, венерологии, косметологии. 2002, № 6.
- Fulk G. W., Clifford C. // J Am Optom Assoc. 1990. Vol. 61, № 8. P. 637–639.
- Junk A. K., Lucask A., Kampik A. // Klin. Monatbl. Augenheilkd. 1998. Vol. 213. P. 48–50.
- Сирмайс Н. С., Устинов М. В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа // Вестник дерматологии и венерологии. 2011, № 6, с. 85–90.
- Forton F. M. N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link // JEADV. 2012. 26, 19–28.
- Полунин Г. С., Сафонова Т. Н., Федоров А. А., Полунина Е. Г., Пимениди М. К., Забегайло А. О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза // Бюллетень СО РАМН. 2009, № 4 (138), с. 123–126.
- Махмудов А. В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Автореф дис. канд. мед. наук. М., 2012.
- Wang T. T., Nestel F. P., Bourdeau V., Nagai Y., Wang Q., Liao J. et al. Cutting edge: 1,25-dihydroxyvitamin D3 is a direct inducer of antimicrobial peptide gene expression // J Immunol. 2004; 173: 2909–2912. [PubMed].
- Schauber J., Gallo R. L. The vitamin D pathway: a new target for control of the skin’s immune response? // Exp Dermatol. 2008; 17: 633–639. [PubMed].
- Акилов О. Е. Клиническая оценка взаимосвязи нарушения иммунной системы и особенности HLA-гистиотипа у больных демодекозом кожи. Автореф. дис. канд. мед. наук. М., 2002.
- Батыршина С. В., Гордеева А. М., Богданова М. А., Булгакова Д. Р. Эффективность геля скинорен в наружной терапии больных угревой болезнью и розацеа // Вестн. дерматол. и венерол. 2005; 4: 44–46.
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева1
ГБОУ ДПО РМАПО МЗ РФ, Москва
1 Контактная информация: agrevtseva@mail.ru
Таблетки покрытые пленочной оболочкой голубого цвета, круглые, с двояковыпуклой поверхностью, с риской.
Риска на таблетке предназначена лишь для разламывания с целью облегчения проглатывания, а не для разделения на равные дозы.
Одна таблетка содержит: действующего вещества: азитромицина – 500 мг; вспомогательные вещества: кальция гидрофосфата дигидрат, гипромеллоза, кукурузный крахмал, крахмал 1500 (крахмал кукурузный частично прежелатинизированный), натрия лаурилсульфат, магния стеарат, целлюлоза микрокристаллическая, опадрай II 85 G (в т.ч. спирт поливиниловый, частично гидролизованный, тальк, макрогол 3350, лецитин (соевый), титана диоксид Е 171, железа оксид желтый Е 172, индигокармин Е 132).
Антибактериальные средства для системного применения. Макролиды.
Код ATX – J01FA10.
Инфекции верхних отделов дыхательных путей (тонзиллит, фарингит, синусит), острый средний отит.
Инфекции нижних отделов дыхательных путей (обострение хронического бронхита, внебольничная бактериальная пневмония).
Инфекции кожи и мягких тканей: средней степени тяжести асnе vulgaris, мигрирующая кольцевидная эритема (начальная стадия болезни Лайма), рожа, импетиго, вторичная пиодермия.
Инфекции, передающиеся половым путем: неосложненный уретрит и цервицит, вызванные Chlamydia trachomatis.
Заболевания желудка и 12-перстной кишки, ассоциированные с Helicobacter pylori.
Следует учитывать официальные рекомендации по надлежащему применению антибактериальных средств.
Повышенная чувствительность к макролидным и кетолидным антибиотикам, а также к вспомогательным веществам, перечисленным в разделе «Состав». Одновременный прием производных эрготамина.
Внутрь, один раз в сутки, независимо от приема пищи, запивая стаканом воды.
В случае пропуска приема 1 дозы лекарственного средства пропущенную дозу следует принять как можно раньше, а последующую – с интервалом 24 часа.
Взрослые, включая пожилых пациентов, и дети с массой тела > 45 кг
При инфекциях верхних и нижних дыхательных путей, кожи и мягких тканей: 500 мг один раз в сутки в течение 3 дней; суммарная доза составляет 1500 мг.
При мигрирующей эритеме: 1 г (2 таблетки по 500 мг одновременно) в первый день и по 500 мг ежедневно один раз в сутки со второго по пятый день.
При неосложненных формах acne vulgaris: курсовая доза составляет 6 г. Первые 3 дня назначают по 1 таблетке 500 мг 1 раз в день, в последующие 9 недель – по 1 таблетке 500 мг 1 раз в неделю, причем во вторую неделю таблетку принимают через 7 дней после предшествующего приема. При хронической мигрирующей эритеме: 1 г (2 таблетки по 500 мг одновременно) в первый день и по 500 мг ежедневно один раз в сутки со второго по пятый день.
При инфекциях, передаваемых половым путем: неосложненный уретрит/цервицит – 1 г однократно.
Заболевания желудка и 12-перстной кишки, ассоциированные с Helicobacter pylori: 1 г (2 таблетки по 500 мг) ежедневно, в комбинации с антисекреторными препаратами и другими лекарственными средствами, по назначению врача.
Дети
Таблетки Азитромицин по 500 мг не предназначены для детей с массой тела до 45 кг.
Почечная недостаточность
Пациентам с почечной недостаточностью легкой и средней степени тяжести (СКФ 10-80 мл/мин) не требуется корректировка дозы. Следует соблюдать осторожность при назначении Азитромицина пациентам с тяжелыми нарушениями функций почек (СКФ <10 мл/мин).
Печеночная недостаточность
Поскольку азитррмицин метаболизируется в печени и выводится с желчью, лекарственное средство не следует назначать пациентам с тяжелыми нарушениями функций печени. Испытания лечения азитромицином у этих пациентов не проводились.
Пожилые люди
Пожилым пациентам дают такую же дозу, как и взрослым. В тоже время, поскольку пожилые пациенты могут быть пациентами с проаритмическими состояниями, рекомендуется соблюдать особую осторожность из-за риска развития сердечной аритмии и torsades de pointes.
Подобно всем лекарственным средствам Азитромицин может вызывать нежелательные реакции, однако они возникают не у всех.
Немедленно сообщите своему врачу, если у Вас возникли какие-либо из следующих симптомов после приема этого лекарственного средства, так как симптомы могут быть серьезными:
— внезапная одышка, затрудненное дыхание, отек век, лица или губ;
— тяжелая или длительная диарея, при которой может быть кровь или слизь в стуле во время или после лечения лекарственным средством, так как это может быть признаком серьезного воспаления кишечника;
— быстрое или нерегулярное сердцебиение;
— низкое кровяное давление;
— серьезные кожные реакции:
• образование пузырей на коже, во рту, на глазах и гениталиях (синдром Стивенса-Джонсона);
• образование пузырей на коже, тяжелая кожная реакция (токсический эпидермальный некролиз);
• кожная сыпь, сопровождаемая другими симптомами, такими как лихорадка, отек лимфоузлов и увеличение эозинофилов (тип лейкоцитов) в крови. Сыпь появляется в виде небольших зудящих красных бугорков (лекарственная реакция с эозинофилией и системными симптомами (DRESS-синдром));
• сыпь на коже, которая характеризуется быстрым появлением участков покраснения на коже, усыпанных мелкими гнойничками (маленькие пузырьки, заполненные белой/желтой жидкостью) (острый генерализованный экзантематозный пустулез).
Прекратите принимать Азитромицин, если у Вас появятся эти кожные симптомы, и обратитесь за медицинской помощью.
Нежелательные эффекты, которые возможно или вероятно связаны с азитромицином:
Очень часто (могут возникать не менее чем у 1 человека из 10): боли в животе, тошнота, метеоризм, диарея, головокружение, зуд.
Часто (могут возникать менее чем у 1 человека из 10): головная боль, парестезия, дисгевзия, нарушение зрения, глухота, рвота, диспепсия, артралгия, усталость, уменьшение числа лимфоцитов, увеличение числа эозинофилов в крови, уменьшение содержания бикарбонатов в сыворотке крови.
Нечасто (могут возникать менее чем у 1 человека из 100): кандидоз, оральный кандидоз, вагинальная инфекция, пневмония, фарингит, грибковые инфекции, бактериальные инфекции, гастроэнтерит, диспноэ, носовое кровотечение, лейкопения, нейтропения, фоточувствительность, миалгии, остеоартрит, боли в спине, шее, гипестезия, головокружение, сонливость, бессоница, невроз, нарушения слуха, шум в ушах, приливы, гастрит, запор, анорексия, дисфагия, сухость во рту, стоматит, гиперсаливация, гепатит, дерматит, сухость кожи, гипергидроз, миалгия, метроррагия, нарушение функции яичек, дизурия, боли в области почек, боль в груди, слабость, астения, увеличение уровня ACT, АЛТ, увеличение содержания билирубина, увеличение уровня креатинина, мочевины в сыворотке крови, изменения количества калия в сыворотке крови, увеличение количества базофилов, моноцитов, нейтрофилов, тромбоцитов в крови, щелочной фосфатазы, хлоридов, ионов водорода, глюкозы, изменения концентрации натрия, уменьшение гематокрита, отек лица, периферические отеки, гипертермия.
Редко (могут возникать менее чем у 1 человека из 1000): беспокойство, нарушение работы печени, вестибулярное головокружение (вертиго).
Частота неизвестна (исходя из имеющихся данных, частоту возникновения определить невозможно): псевдомембранозный колит, тромбоцитопения, гемолитическая анемия, анафилактические реакции, синдром Стивенса-Джонсона, агрессивность, тревожность, синкопе, конвульсии, психомоторная гиперактивность, аносмия, агевзия, паросомния, миастения гравис, тахикардия, аритмия, гипотензия, панкреатит, обесцвеченный язык, печеночная недостаточность, гепатит, некроз печени, холестатическая желтуха, острое нарушение почек, интерстициальный нефрит, токсический эпидермальный некролиз, мультиформная эритема, увеличение интервала QT на ЭКГ.
Сообщение о нежелательных реакциях
Если у Вас возникают какие-либо нежелательные реакции, рекомендуется проконсультироваться с врачом. Данная рекомендация распространяется на любые возможные нежелательные реакции, в том числе на не перечисленные в листке-вкладыше. Вы также можете сообщить о нежелательных реакциях в информационную базу данных по нежелательным реакциям (действиям) на лекарственные средства, включая сообщения о неэффективности лекарственных средств. Сообщая о нежелательных реакциях, Вы помогаете получить больше сведений о безопасности лекарственного средства.
Антациды: антациды замедляют абсорбцию азитромицина. Рекомендуемый интервал между приемом лекарственного средства и антацидами не менее двух часов.
Цетиризин: одновременный прием азитромицина и цетиризина в дозе 20 мг в течение 5 дней здоровыми добровольцами не привел к изменению фармакокинетики или значительному изменению интервала QT.
Диданозин: одновременное применение азитромицина при дневной дозе 1200 мг и в дозе 400 мг диданозина у пациентов с ВИЧ-инфекцией у 6 испытуемых не повлияло на фармакокинетику диданозина по сравнению с одновременным применением с плацебо.
Дигоксин и колхицин (субстраты P-gp): одновременный прием макролидных антибиотиков, включая азитромицин, с субстатами Р-гликопротеина, такими как дигоксин и колхицин, приводит к повышению сывороточных уровней субстрата Р-гликопротеина. Следовательно, если одновременно вводить азитромицин и субстраты P-gp, такие как дигоксин, следует учитывать возможность повышения концентрации субстрата в сыворотке крови.
Зидовудин: Азитромицин при однократном приеме в дозе в 1000 мг и при многократных дозах 1200 мг или 600 мг не оказывал влияния на фармакокинетику, а так же выделение зидовудина и его глюкуронидного метаболита с мочой. Однако применение азитромицина увеличивало концентрации фосфорилированного зидовудина, клинически активного метаболита, в моно-нуклеарных клетках периферической крови. Клиническое значение этого открытия неясно, но оно может быть полезным для пациентов.
Азитромицин не имеет значительного влияния на ферменты цитохрома Р450 в печени и не вступает в фармакокинетические взаимодействия в отличие от эритромицина и других макролидов. Известно, что он значительно метаболизируется с участием изоферментов цитохрома Р450.
Были проведены исследования фармакокинетических взаимодействий между азитромицином и следующими препаратами.
Астемизол, алфентанил
Нет известных данных о взаимодействии с астемизолом или алфентанилом. Следует соблюдать осторожность при одновременном назначении этих лекарств с азитромицином из-за известного усиливающего действия этих лекарств при одновременном применении с макролидными антибиотиком эритромицином.
Цизаприд
Цизаприд метаболизируется в печени ферментом CYP 3А4. Поскольку макролиды ингибируют этот фермент, одновременное введение цизаприда может привести к удлинению интервала QT, желудочковой аритмии и torsades de pointes.
Лекарственные средства, которые продлевают интервал QT
Не рекомендуется применять азитромицин в сочетании с другими лекарственными средствами, которые увеличивают интервал QT (см. раздел «Меры предосторожности»).
Производные эрготамина: из-за теоретической возможности проявления эрготизма нельзя применять азитромицин вместе с производными эрготамина.
Аторвастатин: при одновременном применении аторвастатина (10 мг в сутки) и азитромицина (500 мг в сутки) азитромицин не оказывал влияния на концентрацию аторвастатина в плазме. Тем не менее, зарегистрированы постмаркетинговые случаи рабдомиолиза у пациентов, получающих азитромицин со статинами.
Карбамазепин: в фармакокинетических исследованиях, проведенных на здоровых добровольцах, азитромицин не оказывал существенного влияния на уровень карбамазепина или его активного метаболита в плазме.
Циметидин: при приеме циметидина за два часа до приема азитромицина не наблюдались изменения в фармакокинетике азитромицина.
Пероральные антикоагулянты кумарина: в исследовании фармакокинетического взаимодействия азитромицин не изменял эффект антикоагулянтов варфарина при однократном приеме в дозе 15 мг у здоровых добровольцев. В пострегистрационный период наблюдали усиление антикоагулянтного эффекта производных кумарина при совместном применении с азитромицином. Хотя причинно-следственная связь не установлена, следует рассмотреть вопрос о более частом контроле протромбинового времени, когда азитромицин принимается пациентами, принимающими антикоагулянты кумарина.
Циклоспорин: в фармакокинетическом исследовании со здоровыми добровольцами, которым вводили пероральную дозу азитромицина в дозе 500 мг/день в течение 3 дней и затем вводили однократную пероральную дозу циклоспорина 10 мг/кг, было обнаружено, что полученные Сmax и AUC0-5 циклоспорина значительно увеличены. Следовательно, необходимо соблюдать осторожность перед рассмотрением одновременного приема этих лекарственных средств. Если необходимо совместное введение этих лекарственных средств, следует контролировать уровни циклоспорина и соответственно корректировать дозу.
Эфавиренц: совместный прием одной дозы азитромицина 500 мг и 400 мг эфавиренца в сутки в течение 7 дней не приводил к клинически значимому фармакокинетическому взаимодействию.
Флуконазол: одновременное применение одной дозы 1200 мг азитромицина не изменяет фармакокинетику однократной дозы 800 мг флуконазола. Общая концентрация и период полувыведения азитромицина не изменились при одновременном применении флуконазола. Тем не менее, было отмечено клинически незначимое снижение Сmax (18%) азитромицина.
Индинавир: одновременное применение одной дозы 1200 мг азитромицина не оказывает существенного влияния на фармакокинетику индинавира при приеме в дозе 800 мг три раза в сутки в течение 5 дней.
Метилпреднизолон: при фармакокинетическом исследовании лекарственных взаимодействий у здоровых добровольцев азитромицин не имел значительного влияния на фармакокинетику метилпреднизолона.
Мидазолам: у здоровых добровольцах одновременный прием азитромицина 500 мг ежедневно в течение 3 суток не вызывает клинически значимых изменений фармакокинетики и фармакодинамики мидазолама при приеме однократно 15 мг.
Нелфинавир: одновременное применение азитромицина (1200 мг) и нелфинавира (750 мг три раза в сутки) приводит к повышению концентрации
азитромицина. Не было выявлено никаких клинически значимых побочных эффектов. Нет необходимости корректировать дозу.
Рифабутин: одновременное применение азитромицина и рифабутина не влияло на концентрацию любого из двух препаратов в сыворотке крови. При одновременном применении азитромицина и рифабутина у пациентов наблюдалась нейтропения. Нейтропения связана с применением рифабутина, причинная связь при приеме в сочетании с азитромицином не установлена.
Силденафил: не было выявлено никаких доказательств влияния азитромицина (при приеме 500 мг ежедневно в течение 3 дней) на значения AUC и Сmax силденафила или его основных метаболитов в крови.
Терфенадин: не выявлено взаимодействие терфенадина и азитромицина. В некоторых случаях такое взаимодействие невозможно полностью исключить. И все же доказательств такой реакции нет. Как и при применении других макролидов одновременно применять азитромицин и терфенадин нужно с осторожностью.
Теофиллин: Азитромицин не влиял на фармакокинетику теофиллина у здоровых добровольцев. Одновременное применение теофиллина и других макролидных антибиотиков иногда приводило к повышению концентрации теофиллина в сыворотке крови.
Триазолам: одновременное применение азитромицина 500 мг на 1-ый день и 250 мг на 2-ой день и 0,125 мг триазолама на 2-й день, у 14 здоровых добровольцев не оказало существенного влияния на фармакокинетические параметры триазолама по сравнению с одновременным приемом триазолама и плацебо.
Триметоприм/сульфаметоксазол: одновременный прием триметоприма/ сульфаметоксазола DS (160 мг/800 мг) в течение 7 дней и 1200 мг азитромицина на 7 день не оказывает существенного влияния на пиковые концентрации, общее воздействие или выведение триметоприма и сульфаметоксазола.
В состав лекарственного средства входят краситель индигокармин Е 132, лецитин (соевый) которые могут вызвать аллергические реакции.
Лекарственное средство содержит менее 1 ммоль (23 мг) натрия в одной таблетке, то есть, по сути, не содержит натрия.
Гиперчувствительность: как и при применении эритромицина и других макролидов, были получены сообщения о развитии редких серьезных аллергических реакций, включая ангионевротический отек и анафилаксию (редко с летальным исходом), кожных реакций, включая острый генерализованный экзантематозный пустулез (ОГЭП), синдром Стивенса-Джонсона, токсический эпидермальный некролиз, реакции на лекарственное средство с сыпью, эозинофилией и системными симптомами (DRESS-синдром). Применение азитромицина приводит к рецидиву симптомов некоторых вышеуказанных реакций, что требует более длительного периода наблюдения и лечения.
Если развивается аллергическая реакция, необходимо немедленно прекратить прием Азитромицина и обратиться за медицинской помощью.
Нарушения функции печени: поскольку печень является основным путем выведения азитромицина, азитромицин следует применять с осторожностью у пациентов с тяжелыми заболеваниями печени. На фоне применения азитромицина зарегистрированы случаи молниеносного гепатита, который может привести к опасной для жизни печеночной недостаточности (см. раздел «Побочное действие»). Следует учитывать, что некоторые пациенты могут принимать другие гепатотоксические лекарственные средства. Необходимо провести проверку функции печени при появлении симптомов дисфункции, таких, как быстрое развитие астении, связанной с желтухой, темная моча, склонность к кровотечениям или печеночная энцефалопатия. Если имеются признаки нарушения функции печени, лечение азитромицином необходимо прекратить.
Эрготамин: эрготамин, дигидроэрготамин (используется для лечения мигрени): могут возникнуть признаки эрготизма (то есть зуд в конечностях, мышечные спазмы и гангрена рук и ног из-за плохой циркуляции крови). Поэтому одновременный прием противопоказан.
Вторичная инфекция: рекомендован мониторинг признаков вторичных инфекций, вызванных нечувствительными организмами, включая грибки. Вторичная инфекция может потребовать прекращения лечения азитромицином и адекватной терапии.
Диарея, связанная с приемом антибиотиков: степень тяжести может варьировать от легкой диареи до фатального колита. При появлении жидкого стула, особенно с примесью крови, болей в животе и лихорадки следует обратиться к врачу. Инфекцию, связанную с Clostridium difficile, следует рассматривать у всех пациентов с диареей после приема антибиотиков. Это требует тщательного сбора анамнеза, потому что диарея, связанная с Clostridium difficile, может развиваться в течение двух месяцев после применения антибактериальных средств.
Нарушение функции почек: у пациентов с тяжелой почечной недостаточностью (СКФ <10 мл/мин) системное воздействие азитромицина увеличивается.
Удлинение реполяризации и QT-интервала на ЭКГ: необходима особая осторожность при лечении пациентов, которые находятся в группе повышенного риска:
• наследственное или документально подтвержденное удлинение QT-интервала;
• одновременный прием других лекарственных средств, которые, как известно, удлиняют QT-интервал, например, антиаритмики классов IA и III, тизаприд и терфенадин, антипсихотические средства, такие как пимозид; антидепрессанты, такие как циталопрам; и фторхинолоны, такие как моксифлоксацин и левофлоксацин;
• нарушения электролитного баланса, особенно гипокалиемия и гипомагниемия;
• клинически значимая брадикардия, аритмия или тяжелая сердечная недостаточность.
Возможно обострение симптомов миастении у пациентов, принимающих азитромицин.
Перед применением азитромицина следует учитывать следующее:
Азитромицин не подходит для лечения тяжелых инфекций, при которых необходима высокая концентрация антибиотика в крови.
Выбор азитромицина для лечения отдельного пациента должен учитывать целесообразность использования макролидного антибактериального средства на основе адекватного диагноза, определения бактериальной этиологии инфекции по утвержденным показаниям и распространенности устойчивости к азитромицину или другим макролидам.
В районах с высокой частотой резистентности к эритромицину особенно важно учитывать эволюцию восприимчивости к азитромицину и другим антибиотикам.
Пневмония
Как и в случае с другими макролидами, сообщалось о высокой резистентности Streptococcus pneumoniae (30 %) к азитромицину в некоторых европейских странах. Это следует принимать во внимание при лечении инфекций, вызванных Streptococcus pneumoniae.
Инфекции кожи и мягких тканей
Основной возбудитель инфекций кожи и мягких тканей Staphylococcus aureus часто устойчив к азитромицину. Поэтому перед лечением инфекций кожи и мягких тканей азитромицином рекомендуется тестировать чувствительность.
Фарингит/тонзиллит
Азитромицин не является лекарственным средством первого выбора для лечения фарингита и тонзиллита, вызванных Streptococcus pyogenes. При этих заболеваниях наряду с профилактикой острой ревматической лихорадки пенициллин является препаратом первого выбора.
Синусит
Азитромицин не является лекарственным средством первого выбора для лечения синусита.
Острый средний отит
Азитромицин не является лекарственным средством первого выбора для лечения острого среднего отита.
Инфицированные ожоги
Азитромицин не показан для лечения инфицированных ожогов.
Венерические заболевания
При венерических заболеваниях следует исключать сопутствующую инфекцию, вызванную Т.pallidum.
Неврологические или психические расстройства
У пациентов с неврологическими или психическими расстройствами азитромицин рекомендуется применять с осторожностью.
Беременность
Адекватные клинические данные о применении азитромицина у беременных отсутствуют. В исследованиях репродуктивной токсичности у животных было показано, что азитромицин проникает через плаценту, но тератогенных эффектов не наблюдалось. Безопасность азитромицина не была подтверждена в отношении использования активного вещества во время беременности. Поэтому азитромицин следует использовать во время беременности только, если ожидаемая польза превышает возможный риск.
Грудное вскармливание
Известно, что азитромицин поступает в грудное молоко человека, но нет результатов адекватных и хорошо контролируемых клинических исследований с участием кормящих женщинах, которые бы характеризовали фармакокинетику выделения азитромицина в грудное молоко человека.
Поскольку неизвестно, может ли азитромицин оказывать неблагоприятное воздействие на грудного ребенка, во время лечения азитромицином следует прекратить кормление грудью. Кроме того, у грудного ребенка возможна диарея, грибковая инфекция слизистых оболочек, а также сенсибилизация. Рекомендуется отказаться от молока во время лечения и до 2 дней после прекращения лечения. Вскармливание может быть возобновлено после этого периода времени.
Фертильность
В исследованиях фертильности на крысах после приема азитромицина отмечалось снижение частоты беременности. Значение этого для людей неизвестно.
Данные о влиянии азитромицина на способность пациента управлять транспортными средствами или работать с механизмами отсутствуют. Тем не менее, при выполнении этих действий следует принимать во внимание возможность нежелательных эффектов, таких как головокружение и судороги. Нарушения зрения также могут повлиять на способность пациента управлять автотранспортом или работать с механизмами (см. раздел «Побочное действие»).
Нежелательные явления в случае применения доз, превышающих рекомендуемые, были аналогичны тем, которые наблюдались при приеме азитромицина в обычных дозах.
Симптомы
Типичные симптомы передозировки макролидными антибиотиками включают обратимую потерю слуха, сильную тошноту, рвоту и диарею.
Лечение
В случае передозировки, общие симптоматические и поддерживающие мероприятия показаны по мере необходимости.
По 3 таблетки в контурной ячейковой упаковке из пленки поливинилхлоридной и фольги алюминиевой.
1 или 2 контурные ячейковые упаковки вместе с листком-вкладышем помещают в пачку из картона (№3×1, №3×2).
В защищённом от света и влаги месте, при температуре не выше 25 °C. Хранить в недоступном для детей месте.
2 года. Лекарственное средство не использовать по окончании срока годности.
По рецепту.
Информация о производителе
Открытое акционерное общество «Борисовский завод медицинских препаратов», Республика Беларусь, Минская обл., г. Борисов, ул. Чапаева, 64, тел/факс +375 (177) 735612, 731156.
В статье представлен обзор основных современных методов лечения демодекоза. Описаны результаты сравнительного исследования по эффективности лечения демодекоза кожи лица с использованием 7%-ного метронидазола наружно в течение 20 дней и 250 мг метронидазола перорально 2 раза в сутки в течение 20 дней, наружно – 1%-ного метронидазола 1 раз в сутки в течение 20 дней. Представлены основные антипаразитарные препараты и альтернативные схемы лечения, рассмотрены их преимущества и недостатки.
Как известно, часто этиологическим и патогенетическим агентом в развитии папулопустулезных дерматозов считаются клещи рода Demodex. Важным моментом является то, что клещи, осложняя имеющиеся заболевания кожи, снижают клинический эффект терапии, таким образом способствуя переходу дерматозов в хроническою форму. Дополнительную трудность для антипаразитарной терапии создает особенность строения клещей, в связи с чем возникает необходимость назначения длительных курсов терапии и выбора препаратов с минимальным размером молекул. Воздействию лекарственного препарата мешает плотная кутикула, покрывающая тело клещей, которая имеет три слоя: внешний – эпикутикула, средний – экзокутикула и внутренний – эндокутикула. Экзо- и эндокутикула непроницаемы, таким образом тело клещей труднодоступно для воздействия больших молекул экзогенных веществ, в т.ч. для акарицидных препаратов. Сообщение с внешней средой клещей происходит путем водного или газового обмена [3].
С целью достижения элиминации клещей применяют антипаразитарные (акарицидные) препараты. На протяжении многих лет наибольшую клиническую эффективность доказал метронидазол, являющийся производным нитроимидазольной группы. Данный препарат назначается курсом от 4 до 6 недель [7, 29]. Установлено, что метронидазол усиливает защитные и регенеративные функции слизистой оболочки желудка и кишечника [2, 4] и вызывает выраженное противоотечное действие [30]. Препарат обладает бактериостатическим действием, затрудняя процессы синтеза ДНК грамотрицательных анаэробных бактерий [13, 38], а также антипаразитарным в отношении Demodex folliculorum [2].
В исследованиях D.I. Grove (1997), P.G. Nielsen (1988) доказано супрессивное действие препарата на некоторые показатели клеточного иммунитета, в частности подавление хемотаксиса лейкоцитов [26, 32]. Иммуно-модулирующее действие препарат оказывает за счет ингибиции факторов роста эндотелия сосудов, препятствуя неоангиогенезу [15]. Переносимость препарата в целом удовлетворительная. К побочным эффектам относятся головная боль, тошнота, рвота, сухость во рту, крапивница, кожный зуд, лейкопения, кандидоз [13].
А.А. Франкенберг (2007) отмечает, что в последние годы значительно участились неудачи в лечении демодекоза метронидазолом. По его мнению, неэффективность терапии может быть связана с формированием устойчивости бактериально-паразитарной флоры к метронидазолу, применяемому более 40 лет [16]. В качестве альтернативного метода лечения демодекоза Я.А. Юцковская (2010) предложила применять метронидазол местно. Проведенное исследование показало значительное клиническое улучшение, которое проявлялось в уменьшении эритемы, числа папулопустулезных элементов и выраженности воспалительного процесса. По данным авторов, лабораторная элиминация клещей через 14–21 день достигала 2–3 штук в соскобе на 1 см2 [17].
Из группы других синтетических антибактериальных средств широко применяется производное 5-нитроимидазола орнидазол циклами от 8 до 10 дней. Препарат обладает как противопаразитарным, так и бактериостатическим действиями, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [4, 18].
При сравнении эффективности применения препаратов орнидазол и метронидазол А.А. Франкенбергом и соавт. (2007) были получены следующие результаты: терапевтический эффект при применении орнидазола наступает почти в 2 раза быстрее по сравнению с метронидазолом; переносимость препарата пациентами удовлетворительная; отмечены незначительные побочные эффекты, среди которых самыми частыми были тошнота и металлический привкус во рту; показатели анализов крови и мочи пациентов до и после лечения были в пределах нормы. При лечении метронидазолом побочные эффекты отмечались чаще, среди них: тошнота, металлический привкус во рту, головокружение, развитие кандидоза. В течение 9 месяцев наблюдения за пациентами, принимавшими орнидазол, отмечено отсутствие рецидивов [9, 16].
При выборе местного лечения при демодекозе следует учитывать общие принципы наружной терапии, применяемые в дерматологии. В одних случаях сразу стоит назначать этиотропную терапию, в некоторых случаях следует начинать с симптоматической терапии, направленной на устранение и разрешение островоспалительных проявлений и сопутствующих им субъективных ощущений. Необходимы строгая персонализация наружного лечения и постоянное наблюдение за состоянием больного. При острой и подострой формах воспалительного процесса сначала следует использовать лекарственные формы с поверхностным действием средств (примочки, взбалтываемые взвеси, пасты). После устранения островоспалительных явлений на следующем этапе переходят на мазевую форму препарата, воздействующую непосредственно на этиологический фактор.
В наружной терапии чаще всего используют препараты, содержащие метронидазол 1% в виде мази или геля в течение 14 дней. Метронидазол действует на неспецифическую резистентность организма и влияет на клеточно-опосредованный иммунитет [33, 35]. В качестве альтернативной терапии возможно местное применение 10%-ной мази бензилбензоат на ночь [1, 6, 23]. Высокую оценку получил гель Демотен (сера, гиалуроновая кислота, сок АлоэВера, поливинилпирролидон) для лечения пациентов с демодекозом и розацеа [14].
В особых случаях при демодекозе проводят патогенетическое лечение. Например, в случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [24].
Для терапии демодекоза окологлазничной области применяются спиртоэфирные смеси, 3–5%-ный трихополовый крем, сульфапиразин натрия, антихолинэстеразные средства (холиномиметики): физостигмин, 0,02%-ный фосфакол, 0,01%-ный армин, 0,5%-ный тосмилен [11]. Хорошие результаты лечения наблюдаются при применении блефарогеля-1 и -2, блефаролосьона [12].
В последнее время дерматологическая практика значительно обогатилась новыми лекарственными препаратами, существенно повысив возможности выбора в лечении больных паразитарными дерматозами. Высокую эффективность показал препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонилабутоксида. Его используют на пораженные участки кожи, втирая тампоном 1–3 раза в сутки. Препарат хорошо переносится и не вызывает серьезных побочных эффектов [5, 8].
Антипаразитарными свойствами также обладает перметрин (группа пиретроидов). Пиретроиды связываются с липидными структурами мембран нервных клеток, нарушая работу натриевых каналов, которые регулируют поляризацию мембран. Реполяризация мембраны затрудняется, что парализует паразита. Важен момент, когда молекулы пиретроидов способны проникать через кутикулу клеща и концентрироваться в гемолимфе [3]. Перметрина 5%-ный крем наносят дважды в день в течение 15–30 дней [31, 37]. Однако надо помнить, что проницаемость различных областей кожного покрова неодинакова. Лекарственные вещества наиболее активно проникают в кожу лица, где толщина рогового слоя минимальна, поэтому возможно быстрое развитие побочных эффектов в виде эритемы и простого контактного дерматита.
Акарицидную активность оказывают также препараты ивермектин, линдан 1%, кротамитон 10% [23, 29]. Ивермектин представляет собой синтетический дериват соединений, обладающих противопаразитарной активностью, известных как авермектины. Препарат эффективен в отношении эндопаразитов, имеющих тропизм к кожному покрову (Strongyloides stercoralis, Ancylostoma braziliense, Cochliomyia hominivorax, Dermatobia hominis, Filaria bancrofti, Wucheria malayi, Onchocerca volvulus, Loa-loa) и эктопаразитов (Sarcoptes scabies, Pediculus humanus, Demodex folliculorum и Cheyletiella spр.) [22]. В зарубежных исследованиях рекомендуется использовать ивермектин системно или топически в виде 1%-ного крема. В исследованиях доказано, что ивермектин обладает антипаразитарным и противовоспалительным действиями. Клиническое улучшение при применении наружного 1%-ного крема ивермектина наблюдалось после 12 недель терапии [27]. Перорально препарат назначается в дозе 200 мг/кг массы тела дважды с перерывом в 7 дней [28]. Однако в России данный препарат используется только для лечения демодекоза у животных. Применение 1%-ного линдана также вызывает множество сомнений из-за его нейротоксичности, поэтому в ряде стран препарат запрещен, а в некоторых – его применение ограничено [21]. Что касается лекарственного средства кротамитон 10%, то он наносится на кожу на ночь в течение двух-трех дней и довольно часто используется в детской практике [20, 34].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше таковых ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующую расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [10]. В некоторых исследованиях доказан положительный эффект применения интенсивного импульсного света (IPL – Intensive Pulse Light), открытого в 1992 г. и имеющего длину волны от 515 до 1200 нм [25]. IPL-излучение подавляет секрецию сальных желез с их последующей инволюцией, что приводит к рассасыванию лимфоцитарных инфильтратов и гибели клещей [36].
Антидемодекозным действием обладает криотерапия, а для достижения более стойкого терапевтического эффекта рекомендуется использовать криотерапию в сочетании с наружными препаратами, содержащими метронидазол [1, 19].
Несмотря на то что, по данным различных авторов, в настоящее время «золотым» стандартом и наиболее эффективным способом лечения демодекоза является системное применение противопаразитарного препарата метронидазола, препарат сам по себе оказывает много побочных эффектов и имеет ряд противопоказаний. Поскольку в медицине актуальной темой остается поиск новых лечебных средств, оказывающих наименее отрицательное воздействие на организм, нами оценена эффективность наружной терапии демодекоза по сравнению с системным использованием препаратов.
Цель настоящего исследования: сравнить традиционную схему лечения демодекоза кожи лица (250 мг метронидазола перорально 2 раза в сутки; наружно – крем 1%-ный метронидазол 1 раз в сутки в течение 20 дней) с эффективностью наружной терапии (крем метронидазола 7% наружно в течение 20 дней).
Материал и методы
В исследование были включены 64 больных акне и розацеа, осложненных демодекозом. Диагноз акне и розацеа установлен на первичном приеме на основании клинической картины заболеваний. При этом учитывались основные жалобы пациентов, распределенных по следующим группам: высыпания, боль, жжение, краснота, зуд, пигментация, наличие корочек/экскориаций, телеангиэктазии, жирный блеск. При оценке локального статуса (status localis) были выявлены следующие первичные и вторичные морфологические элементы: папулы, пустулы, открытые комедоны, милиум, телеангиэктазии, корочки, краснота, пигментация, жирный блеск. Проведены подсчет каждого морфологического элемента и оценка клинической картины в целом на наличие перифокальной эритемы и жирного блеска кожи лица у больных до и после лечения. Все больные, включенные в исследование, были обследованы на наличие клещей рода Demodex методом соскоба кожи лица, выдавливания содержимого сальных желез до и после лечения. Диагноз «демодекоз» устанавливался при обнаружении более 5 особей клещей на 1 см2. В исследование были включены мужчины и женщины старше 18 лет с отсутствием соматической отягощенности и при подписании информированного согласия на участие в исследовании.
Все больные были разделены на две равные группы в зависимости от выбранного метода лечения. Пациенты первой группы (n=32) получали 250 мг метронидазола перорально 2 раза в сутки, наружно – 1%-ный метронидазол 1 раз в сутки в течение 20 дней, пациенты второй группы (n=32) получали 7%-ный метронидазол наружно в течение 20 дней. Метод лечения выбирался рандомно.
Статистическая обработка данных выполнена с использованием пакета программ SPSS-21. Взаимосвязь категориальных показателей устанавливалась точным методом Фишера. Точный тест Фишера – это тест статистической значимости, используемый в анализе категориальных данных, когда размеры выборки малы. Для оценки значимости различия размеров фолликул использован однофакторный дисперсионный анализ с парными сравнениями.
Результаты исследования
Из всех больных, вошедших в исследование, больных акне было 38 (59,37%), розацеа – 26 (40,62%). Распределение по полу, возрасту и диагнозу представлено в табл. 1.
Повторный визит пациентов состоялся через 20 дней непрерывной терапии. Субъективно обе схемы лечения больными переносились хорошо, побочных эффектов отмечено не было, ни один из пациентов не был исключен из группы наблюдения. Оценка эффективности терапии основывалась на жалобах больных и клинической картине. Как видно из табл. 2, после лечения статистически достоверно снизились жалобы больных на высыпания, жжение, боль, зуд, красноту. Причем у пациентов второй группы уменьшились жалобы на жирный блеск кожи, что является дополнительным преимуществом топической терапии.
Анализ клинических проявлений после проведенной терапии показал, что достоверно снизилось число следующих морфологических элементов у пациентов первой и второй групп: папулы, пустулы, перифокальная эритема, экскориации (р=0,005) по сравнению с первоначальными данными (рис. 1, 2).
При повторном соскобе на наличие клещей Demodeх в двух группах были получены следующие данные: в первой группе клещи обнаружены у 19 (30%) пациентов, во второй – у 20 (32%), т.е. клещи рода Demodex после лечения в двух группах были обнаружены примерно в равном числе случаев.
Таким образом, оценивая результаты лечения, можно констатировать, что эффективность терапии в обеих группах была одинаковой. Анализ клинической картины показал положительную динамику терапии, которая проявлялась в достоверном снижении количества морфологических элементов, характеризующих остроту воспаления. Эффективность терапии подтверждалась уменьшением субъективных жалоб больных после проведенного лечения, причем у пациентов, получавших только наружную терапию, снизились жалобы на жирный блеск кожи, что является дополнительным преимуществом. Таким образом, клинические наблюдения продемонстрировали отсутствие превосходства в системной терапии демодекоза по сравнению с наружной терапией с использованием препарата, содержащего 7%-ный метронидазол в виде крема или крем-геля, что подтверждено результатами статистического анализа.
Выводы
Проведенное нами исследование показало, что применение наружного средства, содержащего 7%-ный метронидазол, в течение 20 дней больными демодекозом по эффективности сравнимо с системным лечением метронидазолом 250 мг перорально в течение 20 дней. Наружное применение 7%-ного метронидазола дает возможность избегать полипрагмазии и системного приема препарата, что позволяет снижать риск развития побочных эффектов терапии.
1. Адаскевич В.П. Акне и розацеа. СПб., 2000. 132 c.
2. Бабаянц Р.С., Ильинская А.В., Громова С.А. и др. Метронидазол в терапии розацеа и периорального дерматита. Вест. дерматологии. 1983;1:13–7.
3. Верхогляд И.В. Современные представления о демодекозе. Леч. Врач. 2011;5.
4. Гавриленко Я.В., Вазило В.Е., Паршков Е.М. и др. К вопросу о лечении язвенной болезни желудка и двенадцатиперстной кишки метронидазолом (клинико-экспериментальное исследование). Тер. архив. 1976;5:74–9.
5. Данилова А.А., Федоров С.М. Паразитарные болезни кожи. Демодекоз. РМЖ. 2001;8(6):249–54.
6. Елистратова Л.Л., Нестеров А.С., Потатуркина-Нестерова Н.И. Современное состояние проблемы демодекоза. Фундаментальные исследования. 2011;9:67–9.
7. Жилина В.Г., Скоробогатова В.В., Базыка А.П. Лечение больных розацеа трихополом. Вест. дерматологии. 1981;11:66–7.
8. Коган Б.Г. Современные аспекты патогенеза и клинического течения демодикоза. Укр. журн. дерматологии, венерологии, косметологии. 2002;6.
9. Коган Б.Г., Горголь В.Т. Специфичность клещей Demodex folliculorum и Demodex brevis – возбудителей демодикоза человека. Укр. журн. дерматологии, венерологии, косметологии. 2001;21:37–41.
10. Махмудов А.В. Фототерапия синим светом угревой болезни с учетом изучения антимикробного пептида LL-37 и ультразвукового дермасканирования кожи. Дисс. канд. мед. наук. М., 2012.
11. Парпаров А.Б., Величко М.А., Жилина Г.С. Офтальмол. журн. 1988;5:278–79.
12. Полунин Г.С., Сафонова Т.Н., Федоров А.А., Полунина Е.Г., Пимениди М.К., Забегайло А.О. Роль хронических блефароконъюнктивитов в развитии синдрома сухого глаза. Бюллетень СО РАМН. 2009;4(138):123–26.
13. Самцов А.В. Акне и акнеформные дерматозы. Монография М., 2009. 288 с.: ил.
14. Сирмайс Н.С., Устинов М.В. Клиническая эффективность геля «Демотен» в комплексном лечении и профилактике демодикоза и розацеа. Вест. дерматологии и венерологии. 2011;6:85–90.
15. Тодор Г.Ю., Завгородняя В.П., Чеибер З.Т. и др. Клинические особенности и опыт комплексного лечения демодекоза глаз и кожи лица. Офтальмол. журн. 1990;7:443–45.
16. Франкенберг А.А., Шевченко В.А., Кривко С.В., Шляхова В.К. Опыт применения препарата «Орнизол» в комплексной терапии демодикоза. Червень. 2007;2:10–2.
17. Юцковская Я.А., Кусая Н.В., Ключник С.Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложненных клещевой инвазией Demodex folliculorum. Клин. дерматология и венерология. 2010;3:60–3.
18. Barnhorst D., Foster J., Chern K. The efficacy of topical metronidazole in the treatment of ocular rosacea. Ophthalmology. 1996;103(11):1880–83.
19. Beridze L.R., Katsitadze A.G., Katsitadze T.G. Cryotherapy in treatment of skin demodecosis. Georgian Med. News. 2009;170:43–45.
20. Bikowski J.B., Del Rosso J.Q. Demodex dermatitis: a retrospective analysis of clinical diagnosis and successful treatment with topical crotamiton. J. Clin. Aesthet. Dermatol. 2009;2(1):20–5.
21. Costs L.G. The neurotoxicity of organochlorine and pyrethroid pesticides. Handb. Clin. Neurol. 2015;131:135–48.
22. Dourmishev A.L., Dourmishev L.A., Schwartz R.A. Ivermectin: pharmacology and application in dermatology. Int. J. Dermatol. 2005;44(12):981–88.
23. Forton F., Seys B., Marchal J.L., Song A.M. Demodex folliculorum and topical treatment: acaricidal action evaluated by standardized skin surface biopsy. Br. J. Dermatol. 1998;138(3):461–66.
24. Forton F.M.N. Papulopustular rosacea, skin immunity and Demodex: pityriasis folliculorum as a missimg link. JEADV. 2012;26:19–28.
25. Goldman M.P., Weiss R.A., Weiss M.A. Intense Pulsed Light as a Nonablative Approach to Photoaging. Dermatol. Surg. 2005;31:1179–87.
26. Grove D.I., Mahmoud A.A.F., Warren K.S. Supression of cellmediated Immunity by Metronidazole. Int. Archs Allergy Appl. Immunol. 1997;54:422–26.
27. Gupta G., Daigle D., Gupta A.K., Gold L.S. Ivermectin 1% cream for rosacea. Skin Therapy Lett. 2015;20(4):9–11.
28. Holzchuh F.G., Hida R.Y., Moscovoci B.K., Villa Albers M.B., Santo R.M., Kara-Jose N., Holzchuh R. Clinical treatment of ocular Demodex folliculorum by systemic ivermectin. Am. J. Ophtalmol. 2011;151(6):1030–34.
29. Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: A clinicopathological study. J. Am. Acad. Dermatol. 2009;60:453–62.
30. Jansen T., Plewig G. Klinik und Therapie der Rosazea. H+G. В 71, H 2, 1996;88–95.
31. Karincaoglu M., Bayram N., Aycan O., Esrefoglu M. The clinical importance of demodex folliculorum presenting with nonspecific facial signs and symptoms. J. Dermatol. 2004;3:618–26.
32. Nielsen P.G. Metronidazole treatment in rosacea. Int. J. Dermatol. 1988;27:1–5.
33. Pallotta S., Cianchini G., Martelloni E., Ferranti G., Girardelli C.R., Di Lella G., Puddu P. Unilateral demodicidosis. Eur. J. Dermatol. 1998;8(3):191–92.
34. Parodi A., Drago F., Paolino S., Cozzani E., Gallo R. Treatment of rosacea. Ann. Dermatol. Venereol. 2011;138(Suppl. 3):211–14.
35. Patrizi A., Neri I., Chieregato C., Misciali M. Demodicidosis in immunocompetent young children: report of eight cases. Dermatology. 1997;195(30):239–42.
36. Prieto V.G., Sadick N.S., Lloreta J., Nicholson J., Shea C.R. Effects of intense pulsed light on sun-damaged human skin, routine, and ultrastructural analysis. Lasers Surg. Med. 2002;30(2):82–5.
37. Swenor M.E. Is permetrin 5% cream effective for rosacea? J. Fam. Pract. 2003;52:183–84.
38. Werner H., Krasemann C., Kandler R., Wandmacher G. Metronidazole sensitivity of anaerobes. A comparison with other chemotherapeutics (author’s transl). MMW Munch Med Wochenschr.1980;122:633–36.
Автор для связи: А.С. Кравченко – аспирант ФГБОУ ДПО РМАНПО Минздрава России, Москва; e-mail: angkravchenko@gmail.com