Боль в груди справа — это колющие, жгучие, сжимающие болевые ощущения в правой части грудной клетки. Болезненность возникает при патологиях нижних отделов дыхательных путей и плевры, травмах груди, заболеваниях гепатобилиарной системы, поражении нервно-мышечного аппарата. Для выяснения причины болей в груди применяют рентгенографию и сонографию грудной клетки и брюшной полости, эндоскопические методы диагностики, ЭКГ, комплекс лабораторных исследований. С целью купирования болевого синдрома назначают анальгетики, физиотерапевтические методы, этиотропные лекарственные препараты.
Причины боли в груди справа
Болезни органов дыхания
Патологические процессы в легком и бронхах — самые частые причины болевого синдрома с правой стороны груди. При остром простом или обструктивном бронхите пациент испытывает умеренные боли и чувство тяжести в грудной клетке, которые усиливаются во время приступов кашля. Болезненность не имеет четкой локализации, сопровождается одышкой, охриплостью голоса. При хроническом бронхите преобладают периодический дискомфорт и тупые боли справа груди, которые провоцируются переохлаждением, вдыханием загрязненного воздуха.
При правосторонней крупозной пневмонии болевой синдром очень сильный, разлитой, по характеру боли острые, жгучие. Симптомы усиливаются при глубоких вдохах и кашле, поэтому больные избегают дышать «полной грудью». В случае очаговой пневмонии справа наблюдается тяжесть и дискомфорт в груди. Боли сочетаются с фебрильной температурой тела, кашлем с выделением гнойной мокроты, ознобом. Реже начинается интерстициальная пневмония, для которой типичны болезненные ощущения в груди и сильная одышка, возникающие без выраженных катаральных явлений.
Плеврит
Больных с сухим плевритом беспокоят постоянные сильные боли по переднебоковой поверхности грудной клетки. При глубоком дыхании, кашле, разговоре болевой синдром усугубляется, становится невыносимым. Для облегчения состояния пациенты предпочитают лежать на больном боку, слегка согнувшись, чтобы уменьшить трение воспаленной плевры. Появлению выпота с развитием экссудативного плеврита сопутствует смещение болезненных ощущений в нижние отделы груди. Боли тупые, постоянные, также наблюдаются затруднения дыхания, асимметрия грудной клетки.
Травмы грудной клетки
Чаще всего возникают ушибы мягких тканей и кровоподтеки, для которых характерны умеренные боли в груди. Ощущения усиливаются при наклонах туловища, ношении тесной одежды, физических нагрузках. В норме болевой синдром исчезает через несколько дней. Травматические причины могут вызывать переломы ребер, что проявляется резкими болями в груди. Болевые ощущения интенсивные, усугубляются при разговоре, глубоких вдохах, движениях туловища. Справа грудной клетки обнаруживается отек и гиперемия кожи. При пальпации поврежденной области ощущается острая боль и крепитация.
Пневмоторакс
Спонтанный разрыв легочной паренхимы справа с выходом воздуха в плевральную полость обычно происходит на фоне постоянных умеренных болей в груди при хронических заболеваниях. В момент формирования пневмоторакса в груди справа очень болит, человеку становится трудно дышать. При сильном болевом синдроме отмечается бледность кожи, холодный пот, снижение артериального давления. Более опасен клапанный пневмоторакс травматической этиологии, при котором резкие болевые ощущения сочетаются с нарастающей одышкой и цианозом кожных покровов.
Межреберная невралгия
Патология межреберных нервных окончаний проявляется резкими колющими или жгучими болями по передней и боковой поверхности груди справа. Болевой синдром при межреберной невралгии чаще носит приступообразный характер, неприятные ощущения провоцируют такие причины, как прикосновения к пораженной области, громкий смех или кашель, глубокий вдох. Помимо болезненных ощущений больного беспокоит покалывание и подергивание грудных мышц, онемение отдельных участков кожи. Часто боли отдают в ключицу или лопатку справа, иногда патологический процесс распространяется на поясничные нервы.
Заболевания билиарной системы
Воспаление желчного пузыря (холецистит) и околопузырной клетчатки сопровождается раздражением нервных окончаний диафрагмального нерва. Это обуславливает иррадиацию боли из правого подреберья в грудную клетку и область ключицы. Боли острые, приступообразные, по характеру напоминают невралгию. При желчной колике возникают мучительные нестерпимые боли в верхних отделах живота и грудной клетке справа, которые заставляют человека постоянно менять положение тела. Для дискинезии желчевыводящих путей как причины симптома типична тупая боль в нижней части груди справа.
Патология печени
Поражение печени значительно реже приводит к торакалгии, боли беспокоят только при обширных органических повреждениях органа с растяжением капсулы. Висцеральные ощущения не имеют четкой локализации, поэтому могут восприниматься как боль в груди справа. При гепатите А и Е симптомы сохраняются несколько недель, для гепатитов В и С типичен хронический болевой синдром, продолжающийся не менее 2-3 месяцев. Болевые ощущения также обусловлены формированием объемных образований в ткани печени: эхинококковых кист, гемангиом, злокачественных опухолей.
Редкие причины
- «Легочное сердце»: при первичной легочной гипертензии, хронических обструктивных процессах в бронхах, поликистозе легких.
- Опоясывающий лишай.
- Тромбоэмболия легочной артерии.
- Гастродуоденальная патология: гиперацидный гастрит, язвенная болезнь, ахалазия кардии.
- Злокачественные опухоли: рак бронхов, центральный и периферический рак легкого.
- Туберкулез.
Диагностика
При болевом синдроме в груди справа показана консультация терапевта, в дальнейшем врач может направить пациента к узким специалистам. Диагностический поиск предполагает проведение инструментальных методов визуализации органов грудной и брюшной полостей, для уточнения причины торакалгии выполняются специфические лабораторные методы обследования. Наибольшую информативность имеют:
- Рентгенография. Обзорная рентгенограмма легких рекомендована при подозрении на пневмонию: обращают внимание на очаговые неоднородные затемнения легочной паренхимы, расширение корней легких и усиление бронхиального рисунка. В случае выявления округлой тени с дорожкой к корню на верхушке легкого справа ставят предварительный диагноз туберкулеза.
- Ультразвуковое исследование. Если болит справа не только в груди, но и в подреберье, назначают УЗИ брюшной полости. Во время сонографии оценивают анатомическое положение и структуру желчного пузыря, печени, желчевыводящих протоков. Метод также помогает выявить желчные конкременты и воспаление как возможные причины развития торакального болевого синдрома.
- Эндоскопия. Бронхоскопия показана при тяжелых респираторных заболеваниях неясной этиологии, подозрении на злокачественную опухоль бронхов. Промывные воды и участки пораженной ткани берут для лабораторной диагностики. Обширные воспалительные процессы в плевре являются основанием для торакоскопии — осмотра плевральной полости эндоскопом через прокол в грудной стенке.
- ЭКГ. Для исключения кардиальной причины болей регистрируют электрокардиограмму в 12 стандартных отведениях, чтобы обнаружить типичные признаки «легочного сердца»: отклонение электрической оси сердца вправо, высокий зубец Р, нарушение проводимости правой ножки пучка Гиса. Для уточнения диагноза применяют эхокардиографию и дуплексное сканирование сосудов.
- Лабораторный анализ. Чтобы установить этиологический фактор пневмонии и бронхита, собирают утреннюю мокроту для бакпосева на обогащенные питательные среды. Для подтверждения поражения желчного пузыря измеряют уровень холестерина, прямого и непрямого билирубина, щелочной фосфатазы. Дополнительно проводят анализ крови на уровень онкомаркеров.
Рентгенография органов грудной клетки
Лечение
Помощь до постановки диагноза
При умеренных болях в груди справа, вызванных ушибом, достаточно несколько дней соблюдать покой, накладывать сухие компрессы и мази с противовоспалительными средствами для купирования неприятных ощущений. Если боли не стихают, сопровождаются отеком и синюшностью кожи, следует посетить специалиста для своевременного выявления перелома ребер как вероятной причины симптома. Болевой синдром, возникающий на фоне кашля и одышки, служит показанием для обращения к врачу — самостоятельное лечение заболеваний дыхательной системы чревато серьезными осложнениями.
Консервативная терапия
В большинстве случаев достаточно провести лечение основной причины появления болевых ощущений, но при сильных и нестерпимых болях справа в груди показаны анальгетики (как НПВС, так и наркотические препараты). Для устранения болевого синдрома применяют методы физиотерапии: электрофорез, компрессы на пораженную область с димексидом, кортикостероидами, противовоспалительными средствами. В качестве этиотропной терапии назначают такие лекарственные препараты, как:
- Антибиотики. Лекарства используются для уничтожения бактериальных микроорганизмов, вызвавших пневмонию или гнойный бронхит. Зачастую принимают или вводят бета-лактамные антибиотики и макролиды. Для терапии атипичных пневмоний эффективны фторхинолоны, интерферон.
- Нестероидные противовоспалительные средства. НПВС снижают выработку цитокинов и активных медиаторов, уменьшают местные проявления воспалительного процесса, сбивают фебрильную температуру. При травмах груди они хорошо устраняют боли. Средства используют как перорально, так и наружно в виде мазей.
- Отхаркивающие препараты. Лекарства обеспечивают разжижение мокроты, что позволяет очистить дыхательные пути и ускорить время выздоровления. Применяются муколитики и рефлекторные травяные средства. Для санации верхних дыхательных путей рекомендованы полоскания горла антисептиками.
- Производные урсодезоксихолевой кислоты. Препараты снижают концентрацию токсичных кислот и уменьшают скорость камнеобразования в желчном пузыре за счет нормализации химического состава желчи. УДХК также обладает гиполипидемическим и гипохолестеринемическим действием, защищает мембраны гепатоцитов.
- Витамины. Тиамин, пиридоксин и другие витамины группы В улучшают питание нервных волокон и ускоряют регенерацию миелиновой оболочки. Для лучшего усвоения их можно комбинировать с аскорбиновой кислотой. Токоферол назначается в качестве антиоксиданта.
Хирургическое лечение
При пневмотораксе необходимо сделать плевральную пункцию во 2-3 межреберье для аспирации воздуха и обеспечения быстрого расправления легкого. В случае сильного ателектаза или рецидивирующего пневмоторакса применяют постоянное активное дренирование. Рефрактерные к консервативной терапии плевриты являются показанием к проведению плевродеза — облитерации плевральной полости. При желчнокаменной болезни в запущенной стадии выполняют холецистэктомию лапароскопическим или традиционным методом.

22.11.2018
Содержание:
- Боль в груди
- Циклическая масталгия
- Нециклическая боль в груди
- Изменения во время беременности
- Поводы для беспокойства
- Мастопатия
- Мастит
- Онкопатология
Приблизительно 70% представительниц прекрасного пола сталкивались с проблемой боли в груди. Однако ее появление не должно стать поводом для страха или паники, но и пренебрежительно относиться к ней нельзя. В современном мире, при широком использовании средств массовой информации и Интернета, даже легкое уплотнение ассоциируется с онкопатологией.
Прежде всего, необходимо разобраться, почему болит грудь. Ведь каждый человек должен быть на 100% спокоен за состояние своего здоровья, а при необходимости проконсультироваться у врача.

Боль в груди
Она имеет определенный медицинский термин – масталгии. Она подразделяется на два вида — циклическая и нециклическая. Гиперэстрогения, гиперпролактинемия, снижение уровня прогестерона или сдвиг соотношения эстрадиол / прогестерон — это теории, касающиеся ее патофизиологии. Менструальный цикл, контрацептивы, гормонотерапия, психотропные лекарства, некоторые сердечно-сосудистые средства (например, спиронолактон, дигоксин), психосоциальные проблемы, и эмоциональный стресс также взаимосвязаны с данной симптоматикой.
Хотя она диагностируется у молодых девушек, ее можно почувствовать почти в любом возрасте.
Циклическая масталгия
Анатомические и гистологические структуры желез претерпевают существенные внутренние трансформации в течение всего жизненного пути: начиная с раннего подросткового периода до климакса. На них, прежде всего, влияют фазы овариально-менструального цикла. Нейрогуморальная регуляция стимулирует тонус или расслабление стенок выводных протоков.
Повторяющаяся мастальгия классически ассоциирована с месячными. Она манифистирует за несколько дней (2-7) до физиологического кровотечения. У большей части представительниц прекрасного пола она не вызывает особых жалоб. Как правило, имеет двусторонний характер, диффузная, плохо локализована и обычно описывается как тяжесть, жжение, распирание или гиперчувствительность, часто иррадиирует в подмышечную впадину и в плечо. Это случается всего в лютеиновую фазу в результате задержки воды в строме, вызванной пиком выброса эстрогенов. При этом железистая структура заметно отекает, становится больше в объеме. К ней притекает большое количество крови, а в протоках скапливается огромное количество эпителиальных клеток.
Периодическая масталгия, как правило, встречается у юных девушек, в основном разрешается спонтанно и должна быть отделена от ПМС. Она проходит при смене гуморально-гормонального фона (беременность или климакс).

Болезненность мешает заниматься домашними делами, влияет на ежедневную активность, общее самочувствие и настроение. Если симптоматика усиливается, то, скорее всего, это признак начавшегося патологического процесса. В этой ситуации надо как можно скорее прийти на прием к высококвалифицированному специалисту.

Нециклическая боль в груди
Нециклическая мастодиния не взаимосвязана с месячными и может быть односторонней. Она описывается как острая и жгучая, встречается в 40-50 лет.
Пусковые механизмы:
-
Повышенная секреция эстрогена в яичниках;
-
Недостаточное производство прогестерона;
-
Гиперпролактинемия.
Дискомфорт в торакальной области может быть вызван остеохондрозом, корешковым синдромом при цервикальном артрите, дискинезией желчного пузыря, а также сердечно-сосудистыми нарушениями.
Изменения во время беременности
После зачатия в организме будущей мамы происходят метаморфозы обусловленные эндокринной перестройкой.
С первого триместра и на протяжении всей беременности, избыток эстродиола стимулирует рост железы преимущественно за счет развития протоковой системы и, в меньшей степени, за счет разрастания стромальной жировой ткани. Под воздействием эстрогена и хорионического гонадотропина дольки набухают, а в эктазированных млечных протоках образуется секрет.
Несмотря на роль эстродиола и прогестерона в подготовке к лактации, оба препятствуют выработке молока. Молозиво секретируется в протоковой системе в последние дни вынашивания ребенка, но в количестве всего нескольких миллилитров в день. Выработка на полную мощность начинается только после рождения малыша, когда стимулирующие эффекты пролактина противодействуют ингибирующими эффектами плацентарного эстродиола и прогестерона.
С первых дней интересного положения будущие мамы жалуются, что железы значительно набухли, стали болезненными и чувствительными. В этот период ощущения носят различные характер — от небольшого жжения и пощипывания, до сильного распирания и напряжения, отдающего в поясницу, лопатки и руки. Они чаще всего проходят в 10-12 недель.
Примерно с двадцатой недели организм активно готовится к предстоящему кормлению ребенка. Объем значительно увеличивается, беспокоит покалывание и напряжение, возможно нагрубание. В норме физиологические трансформации в женском организме не провоцируют недомогание. Если во втором триместре нагрубание и покалывание не дают покоя, беспокоят только в определенной точке, то желательно не медлить и проконсультироваться у опытного гинеколога.
Поводы для беспокойства

Обратитесь к доктору, если сильно болит грудь:
-
Без привязки к месячным;
-
Возникает сдавливание или жжение;
-
Только с одной стороны или четко локализована;
-
Прогрессирует со временем;
-
Гипертермия;
-
Изменился размер или форма;
-
Нащупывается уплотнение;
-
Подмышечная аденопатия;
-
Аномалии в районе шрама после вмешательства;
-
Углубление на ареоле или в другом месте;
-
Изменение цвета и текстуры кожи;
-
Прозрачная жидкость или кровь выходит из соска;
-
Не дает покоя ежедневно и длится более двух недель;
-
Мешает работать, трудно носить одежду.
Мастопатия
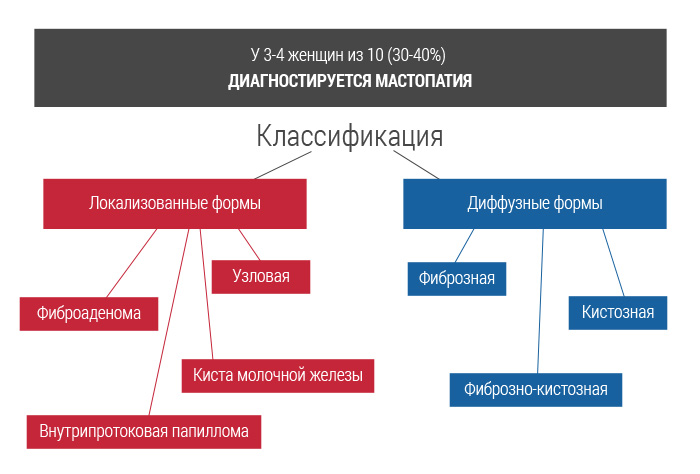
Доброкачественное заболевание чаще всего развивается в 30-50 лет, характеризуется фиброзно-кистозными разрастаниями. При этом нарушается постоянное количественное соотношение между соединительной и эпителиальной тканями. Нераковая патология вызывает нециклический болевой синдром и обусловлена эндокринопатией.
Предпосылки для возникновения:
-
Аборт;
-
Невроз;
-
Радиация;
-
Перенесенные оперативные вмешательства;
-
Воспаление половой сферы;
-
Сбои в работе щитовидной железы;
-
Гормонально-активные опухоли гипофиза;
-
Гепатит и цирроз;
-
Нерегулярная половая жизнь;
-
Резкое прекращение вскармливания.
На формирование фиброзно-кистозного разрастания требуется несколько лет. Он механически сдавливает протоковую систему, а также корешки нервных окончаний. При этом нарушается нормальный отток секрета, деформируются дольки.
Характерные гистологические данные также могут наблюдаться у больных с сахарным диабетом 2 типа, аутоиммунных сбоях, таких как тиреоидит. Точная этиология неизвестна. Одна из теорий заключается в том, что гипергликемия приводит к расширению стромальной матрицы и накоплению продуктов гликозилирования, что в конечном итоге провоцирует воспалительный ответ. Также было высказано предположение, что патология развивается в результате иммунологического ответа на экзогенный инсулин; однако это вряд ли является единственным пусковым механизмом, поскольку также обнаруживается у диабетиков, которые не принимали инсулинсодержащие препараты.
Диабетическая мастопатия, также известная как «склерозирующий лимфоцитарный лобулит» наблюдается у людей с инсулинозависимым (1-го типа) диабетом, особенно у тех, у кого он сопряжен с микрососудистыми осложнениями.
При этом достаточно выражено чувство горения, саднения, распирания. Иногда в клинике тошнота, анорекия, резь в животе. Специфическое состояние требует обязательного врачебного наблюдения и консервативной коррекции.
Мастит
Инфекционный мастит обычно вызван Staphylococcus aureus . Интоксикация не редко сопровождается лимфаденопатией. Если вовремя не диагностировать и не пролечить — перейдет в абсцесс.
Воспалительные и реактивные поражения способны имитировать злокачественный процесс, основанный как на клинических, так и на рентгенологических результатах. Проводится биопсия, чтобы исключить злокачественность.
Для разрешения процесса необходимо постоянное сцеживание молока, обезболивание и антибактериальные препараты. При инфекционном воспалении назначается пенициллин, диклоксациллин и цефалоспорины для стафилококковой и стрептококковой инфекций. Для грамотрицательных агентов может быть целесообразным цефалексин или амоксициллин.
Онкопатология
Рак груди – это наиболее распространенное злокачественное новообразование, поражающее женский пол во всем мире. Он характеризуется образованием и скоплением атипичных клеток, которые с течением времени образуют опухоль. Заболеваемость этой нозологией растет в большинстве стран и, согласно прогнозам, будет увеличиваться в последующие 20 лет, несмотря на все усилия по его предотвращению. В современном мире происходит увеличение числа больных карциномой с основными триггерами, в том числе раннее менархе, роды после 30 лет, бесплодие, отказ от лактации, и более поздний климакс. Предрасполагающие обстоятельства: алиментарное ожирение, курение, потребление алкоголя, гиподинамия и заместительная гормональная терапия.
Поэтому каждая женщина обязана предельно внимательно относиться к своему здоровью, заниматься самообследованием, знать симптоматику. При манифистации злокачественного разрастания обратиться за профессиональной помощью в медицинское учреждение. В этом случае боль нециклическая, односторонняя и хорошо локализована. В западных странах заболеваемость этим видом карциномы в возрасте до 40 лет составляет около 4% в год.
Главная опасность неинвазивной формы состоит в том, что она может развиваться абсолютно бессимптомно.
Вероятность успешного излечения от новообразования зависит от многих обстоятельств:
-
Размер;
-
Ограничена ли торакальной областью и ее точная локализация;
-
Возникает ли перестройка гормонального статуса;
-
Обладают ли мутированные клетки рецепторами фактора роста;
-
Метаморфоз цитологии;
-
Число новообразований;
-
Метастазирование;
-
Можно ли удалить всю атипичную структуру;
-
Онкология в анамнезе.
Диагноз «рак» у многих людей вызывает шок. Такое врачебное заключение может действительно перевернуть мировозрение с ног на голову.
Признаки:
-
«Апельсиновая корка» на кожных покровах;
-
Узел или ямка;
-
Сосок втянут;
-
Кровянистые или желто-зеленые выделения;
-
Болевые ощущения (односторонние) и не сопряжены с физиологическим кровотечением и вынашиванием малыша;
-
Припухлость в плече;
-
Шелушение кожных покровов;
-
Деформация внешнего вида.
Экстрамаммарная патология:
-
Гормонотерапия;
-
Тупая травма;
-
Трение нижнего белья;
-
Прием оральных контрацептивов;
-
Герпес-зостер;
-
Радикулит;
-
ВСД;
-
Плеврит;
-
Пневмония;
-
Остеохондроз;
-
Сердечно-сосудистые нарушения;
-
Межрёберная невралгия;
-
Фурункулёз;
-
Кисты в жировой клетчатке;
-
Гастроэзофагеальный рефлюкс;
-
Пептические язвы.
Если мастодиния сохраняется длительное время, то нужно срочно обратиться к врачу. Он направит консультацию к узким специалистам-эндокринологу или маммологу.
Точное определение источника дискомфорта помогает доктору осуществить целенаправленный физический осмотр и правильный выбор диагностических методов.
Комплексное обследование:
-
Визуальный осмотр и пальпация;
-
Маммография;
-
Сонография;
-
Магнитно-резонансная томография (МРТ);
-
Тканевая биопсия;
-
Онкологические маркеры;
-
Микроволновая радиотермометрия;
-
Исследование уровня гормонов.
Одним из преимуществ маммографического скрининга считается то, что поражения, выявленные при обследовании, менее развиты, чем обнаруженные клинически.
Жир просвечивается рентгеновским аппаратом, поэтому лучи проходят через него относительно беспрепятственно, делая его темным на снимках. Соединительная и эпителиальная ткань рентгенографически плотная по отношению к жиру и в большей степени блокирует лучи, поэтому она, кажется светлее. Рак и микрокальцификации выглядят белыми пятнами на маммограммах, потому что они склонны поглощать больше рентгеновских фотонов.
Маммография является мощным инструментом скрининга для раннего выявления онкопатологии, но она несовершенна, особенно при плотной железе. В этой ситуации показано ультразвуковое исследование.
В случае обнаружения поражения пациентке рекомендуется пройти биопсию, чтобы установить окончательный диагноз. Она выполняется под контролем УЗИ и представляет собой минимально инвазивную и безопасную методику получения гистологического материала. Риск осложнений манипуляции, таких как инфицирование и крупные гематомы (иногда с псевдоаневризмами), очень низок.
После того, как органические причины полностью исключаются, надо обязательно учитывать психогенные факторы, такие как беспокойство, стресс и депрессия.
Устранить проблему можно хирургическим путем, лучевым облучением, химиотерапией и приемом антиэстрогенов. При своевременно выполненных лечебно-диагностических мероприятиях прогноз благоприятный.
Масталгия, или болезненность в молочной железе, может выявляться как сама по себе при пальпации ее сбоку, снизу, сверху, так и наряду с изменением формы, структуры молочной железы (появлением уплотнений или провалов в ткани, новообразований, увеличением лимфоузлов). Боль в обеих или одной молочной железе — очень часто встречающаяся жалоба у пациенток, чаще у молодых, в том числе тех, которые еще не замечали у себя нарушений менструального цикла.
В основном пациентки беспокоятся из-за вероятности онкологического заболевания груди. В действительности боль в разных участках молочной железы редко указывает на онкопатологию: в пользу рака могут говорить деформация, структурные изменения молочной железы, появление и рост новообразований. У мужчин встречается гинекомастия — увеличение молочной железы до формы, свойственной женской, из-за дисбаланса гормонов, иногда сопровождаемое тянущими болями в соске или вокруг молочной железы.
Причины масталгии
В широком смысле боли в молочной железе разделяют на постоянные и периодические (или нециклические, то есть не обусловленные днем менструального цикла). Если боль жгучая и непрерывная, иррадиирует в грудную клетку, она может быть связана с неврологической патологией: остеохондрозом, плечелопаточным периартритом или межреберной невралгией.
В иных случаях среди причин:
- циклические боли в рамках предменструального синдрома;
- травма молочной железы, в том числе постоперационная;
- онкологическое заболевание груди в поздних стадиях, где имеют место разрушение тканей, интоксикация;
- гормональные нарушения в разном возрасте и состояниях: в пубертате, в менопаузальный период, при беременности;
- боль при грудном вскармливании;
- воспаления молочной железы разной этиологии вследствие инфекции: абсцесс, мастит;
- прием некоторых препаратов, в том числе гормональных.
Реже вышеизложенных причин болью в молочной железе проявляют себя патологии на уровне тканей: аденома или фиброаденома, возрастные соединительнотканные изменения — склероз, липосклероз железистой ткани. Редко «болит» рак молочной железы, в основном проявляя себя структурными, наружными изменениями и сопутствующими явлениями: интоксикацией, потерей веса и другими.
Виды и симптомы масталгии
Различают несколько вариантов масталгии с точки зрения их патогенеза.
При циклической масталгии боль развивается в определенный период менструального цикла.
При ней:
- боль начинается накануне менструации и уходит к ее началу; иногда связь с началом менструации нечеткая;
- боль ощущается прежде всего вверху и снаружи молочных желез;
- боль меняет интенсивность: чаще тупая и ноющая, она может меняться до сильной, пульсирующей, отдающей в руки или подмышку, мешающей спать;
- при пальпации ткани молочной железы могут быть слегка бугристыми;
- боль и сопутствующие симптомы усиливаются с возрастом и пропадают в менопаузе.
Циклическую масталгию описывают как гормонозависимую. Она случается у трети женщин, чаще молодых пациенток, хотя изредка встречается у зрелых женщин, вошедших в менопаузу, которым назначена заместительная гормонотерапия.
При ациклической масталгии боль не может быть объяснена течением менструального цикла. Ею чаще страдают женщины после 40 лет.
При ней:
- боль, как правило, локализуется по одной стороне молочной железы, в средней трети или в окружности соска;
- боль режущая, жгучая, острая;
- боль может быть непрерывной или эпизодической.
Длящаяся и четко локализованная боль в груди может быть признаком доброкачественного образования: фиброаденомы, кисты. Для верной диагностики и исключения онкопатологии стоит не откладывать посещение врача.
При инфекционном заболевании, например, мастите, боль сопровождается покраснением тканей, отеком груди, симптомами общей интоксикации: высокой температурой, слабостью, ознобом, головной болью, отсутствием аппетита. Мастит часто развивается после родов из-за инфицирования соска через микротрещины при налаживании грудного вскармливания или застоев молока.
При раке молочной железы боль может как отсутствовать вовсе, так и менять интенсивность на фоне основного признака — опухолевидного образования, чаще вверху и снаружи молочной железы, с нечетким контуром, иногда с изменением вида кожи (сморщиванием, втягиванием соска, бугристостью), выделениями из соска.
Группа риска онкологического заболевания груди обширна: он есть у нерожавших женщин и тех, кто впервые родил в зрелом возрасте, у женщин с онкологией в семейном анамнезе, у женщин с мастопатией, при высоком индексе массы тела.
Диагностика и самообследование
Первый и регулярный шаг в сохранении здоровья груди — самопроверка. После 20 лет самостоятельное обследование стоит включить в регулярную рутину. Его задача в том, чтобы женщина хорошо узнала форму, особенности структуры своей груди и могла обратить внимание на изменения. Самопроверку стоит делать раз в месяц, желательно после завершения менструации, а в менопаузе — в одинаковые дни месяца.
Как проверить свою грудь
- найдите ростовое или поясное зеркало, которое находилось бы на уровне ваших глаз, встаньте перед ним;
- поднимите левую руку вверх, согните ее в локте и заведите ладонь за затылок;
- правой рукой осторожно ощупайте левую молочную железу по кругу, начиная сверху;
- таким же образом ощупайте правую железу левой рукой;
- легко надавите на соски, убедитесь, что из них нет выделений;
- так же по кругу ощупайте впадины подмышек.
Если вы обратили внимание на:
- любые изменения размера, формы, незначительную асимметрию груди (кроме известной вам врожденной);
- уплотнение, нагрубание ткани в молочной железе, подмышкой;
- втянутый или частично втянутый внутрь сосок;
- любые выделения из соска;
- видимые изменения кожи груди — покраснение, бугристость по типу “апельсиновой корки”, запишитесь к маммологу или гинекологу.
Маммолог или гинеколог, в свою очередь, могут пригласить онколога, хирурга для принятия решения об оперативном лечении, генетика для подробной диагностики гормональной и онкопатологии.
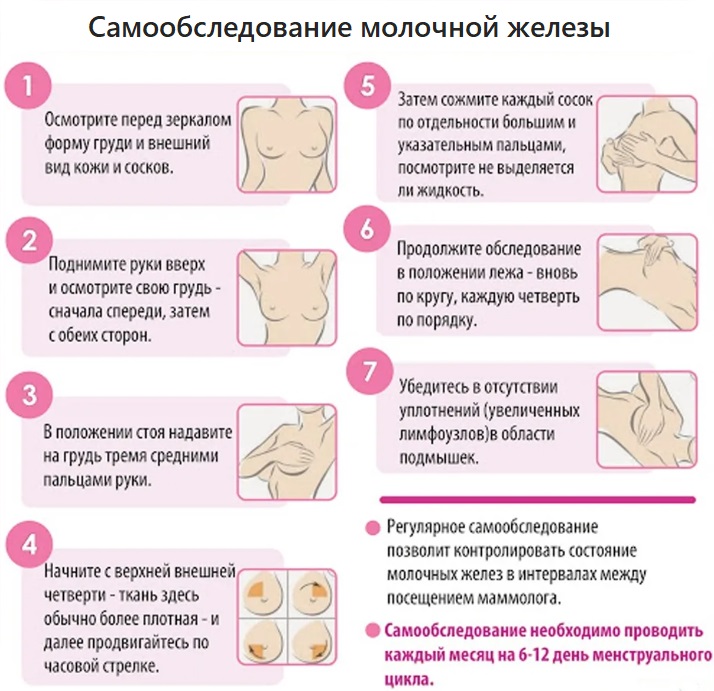
Рекомендации по контролю и диагностике масталгии
- Наряду с ежемесячным самообследованием рекомендуем в течение двух месяцев, начиная с появления первого эпизода боли при надавливании на грудь или боли в подмышке, отдающей в молочную железу, вести дневник наблюдения с указанием интенсивности, характера боли (колющая, тянущая и т. п.) и связанного с нею дня цикла.
- После 35 лет ежегодно посещайте маммолога, гинеколога или онколога.
- После 35 лет ежегодно проходите маммографию — рентгенологическое исследование ткани молочной железы. Это особенно необходимо женщинам из групп риска наследственных онкозаболеваний. Маммография — важный и точный метод ранней онкодиагностики.
- При необходимости лечащий врач предложит вам дополнительно выполнить УЗИ, дуктографию (исследование на проходимость протоков) или, при серьезном подозрении на новообразование по результатам первых диагностик, биопсию ткани молочной железы. Могут понадобиться и лабораторные данные: цитологическое исследование отделяемого из соска, панели гормонов, генетические исследования на степень риска рака молочной железы.
Лечение боли в груди
Довольно часто при масталгии результаты физического обследования и рентгенографии показывают норму. Это означает, что боль скорее всего обусловлена циклическим колебанием гормонального фона. До 80% случаев масталгии при исключении онкопатологии, при отсутствии сохраняющихся уплотнений в груди проходят сами по себе.
Тем не менее сильная (жгучая, острая) боль в груди, которая затрудняет движение, мешает активности несколько дней ежемесячно, либо боль при надавливании в связке с симптомами воспаления (поднявшаяся температура, покраснение, невозможность надавить или прикоснуться к коже) нуждаются в терапии.
Сегодня не хватает достаточно данных исследований о стопроцентно помогающем лечении при масталгии циклической формы. Есть общие рекомендации носить удобное белье, ограничивать продукты, содержащие метилксантины (в основном это кофеиносодержащие продукты), и продукты с высоким содержанием жиров, принимать витамины Е, B.
Диета и витаминотерапия не имеют документальной эффективности, но описаны случаи снижения боли у части женщин, использующих эти рекомендации. Вернее всего, при любых беспокоящих и длящихся симптомах посетить врача; возможно, потребуется гормонотерапия (прием пероральных контрацептивов или антигонадотропинов) для восстановления гормонального баланса. Самолечение не будет безопасным, даже если пациентка решит принять вещества растительного происхождения.
Принцип лечения боли в груди таков: терапия направляется на патологию, которая обусловливает боль. Если патология не найдена, используется план лечения для циклической масталгии. Если в ходе поиска первопричины находят опухоль или кисту, подключают хирургическое лечение. Если опухоль оказывается злокачественной, добавляют химио- или лучевую терапию, в ряде случаев совместно. Выявленный мастит лечат антибиотиком; иногда есть потребность вскрыть очаг острого воспаления.
Болит левая грудь
Боль в левой груди только в некоторых случаях связана с заболеваниями сердца. Организм человека за счет нервной системы представляет собой одно целое. Нервные отростки, отходящие от единого ствола, соединяются сразу с несколькими внутренними органами, например, сердцем, печенью, желудком. Из-за этого можно ощущать боли в области сердца при заболеваниях желудка, а сердечные препараты в этом случаю не принесут облегчения. Как правило, такая боль пройдет после соответствующего лечения первопричины болей.
Боль в левой груди появляется при ущемлении нервов, которые отходят от спинного мозга. Такое довольно часто случается при остеохондрозе, межпозвоночной грыже, различных травмах позвоночника. От спинномозгового центра отходят чувствительные, двигательные и вегетативные нервные волокна. Именно вегетативные нервные волокна связаны с внутренними органами, в случае если происходит защемление этого нервного окончания, то чувствуется боль в том органе, с которым он связан, поэтому основное лечение должно быть направлено на проблемы позвоночника.
Боль в груди у женщин может появиться даже при незначительной травме, поскольку в молочной железе расположено множество нервных окончаний, кровеносных сосудов, протоков. Гормональные изменения в организме женщины также могут являться причиной боли в груди, как в одной, так и в двух сразу. В молочной железе могут развиться некоторые доброкачественные опухоли (фиброаденома, киста и т.п.) которые могут спровоцировать боль. Также гормональная терапия может вызывать болезненные ощущения в груди. Обычно, после прекращения приема лекарств боль проходит.
Причины боли в левой груди
Боль в левой груди чаще всего возникает по следующим причинам:
- при болезнях сердечно-сосудистой системы (стенокардия, острый инфаркт, аневризмы аорты, пролапс митрального клапана и др.)
- при заболеваниях органов дыхания (пневмония, воспаление плевры, эмболия артерии легкого и др.)
- при поражениях грудной клетки или позвоночника (остеохондроз, воспаление реберных хрящей и др.)
- при заболеваниях пищевода (спазмы, гастроэзофагеальная рефлюксная болезнь, злокачественные опухоли и др.)
- заболевания нервной системы (опоясывающий герпес, межреберная невралгия и др.)
Каждое заболевание обычно имеет только ему свойственный характер боли в левой части груди, что существенно облегчает постановку диагноза.
Также причиной болезненных ощущений в левой части груди может быть раковая опухоль. Как видно из многочисленных исследований, злокачественные образования в молочной железы в большинстве случаев развиваются именно в левой груди. У женщин болезненность в груди может быть вызвана гормональными изменениями, доброкачественными образованиями. В некоторых случаях болезненные ощущения через время прекращаются без всякого лечения. Но в любом случае, консультация врача обязательна.
Боль под левой грудью
Выявить источник боли в некоторых случаях бывает очень трудно. Иногда человек ощущает боль в левой груди, а источник боли на самом деле расположен немного ниже, под грудью. Под грудью расположены мышцы грудины, к спазмам которых приводит сильный стресс и тревога. Спазмы мышц могут продолжаться несколько секунд либо несколько дней. Люди, которые регулярно занимаются спортом, могут потянуть мышцы, которые вызовут боль в груди.
Под левой грудью находятся поджелудочная железа, селезенка, левая часть диафрагмы. Боль под левой грудью может быть связана с этими органами. Например, селезенка расположена очень близко к поверхности тела, её работа связана с переработкой «отживших» эритроцитов. Некоторые заболевания могут стать причиной увеличенной селезенки, что может вызвать боль в левой груди. Близкое расположение селезенки к поверхности тела делает её чрезвычайно чувствительной и склонной к разрыву. Разрыв может произойти в результате травмы либо заболевания, такого как инфекционный мононуклеоз, который делает селезенку мягкой и большой по размеру. Но иногда слишком большие размеры селезенки приводят к её разрыву, в этом случае человек чувствует очень сильную боль под левой грудью, также кожа в районе пупка начинает синеть (от скапливающейся внутри крови).
Заболевания желудка также могут отдавать болью под левой грудью. Спровоцировать боли могут такие заболевания как гастрит, язва, рак. В этом случае необходимо пройти полное обследование и установить точную причину появления болей. Также боль под левой грудью может быть при диафрагмальной грыже.
Боль в левой стороне груди
Боль в левой груди может возникать при различных заболеваниях сердца. Сила и продолжительность боли при каждом заболевании будет отличаться. При ишемической болезни боль сжимающая, давящая, длится около 5 – 15 минут. Боль распространяется в область левого плеча или руки, иногда доходит до мизинца. В этом случае боль вызвана спазмом сосудов.
Сильное психическое или физическое перевозбуждение может вызвать приступ стенокардии, которая также будет отдавать болью в левую грудь. Если стенокардию игнорировать и не лечить, со временем это может привести к инфаркту миокарда, при котором боль более продолжительная и сильная. Снять приступы при стенокардии поможет таблетка нитроглицерина.
Кардионевроз – еще одно заболевание, при котором возникает боль в левой стороне груди. Как правило, боль имеет ноющий, продолжительный характер в верхней части груди.
Болезненные ощущения в левой части груди могут быть вызваны воспалением сердечной оболочки – эндокарда (внутренней), перикарда (наружной), миокард (средней). Воспаление может быть развито вследствие инфекционного заболевания (ангина, ревматизм), отравлений. Боль в сердце обычно появляется через несколько недель после выздоровления.
Боль в левой части груди
Боль в левой груди порою трудно диагностировать, даже хорошему врачу, поэтому при болезненности в левой части груди назначаются дополнительное обследование и анализы.
Боль с левой стороны груди может быть вызвана сердечными заболеваниями, болезнями органов дыхания, пищеварительной системы, позвоночника, центральной нервной системы. Все внутренние органы в организме человека связаны с нервными окончаниями, основа которых расположена в спинном мозге. Нервный ствол около грудной клетки разветвляется к отдельным органам, поэтому довольно часто заболевания желудка отдают болезненностью в область сердца.
Также боль в левой груди может быть спровоцирована центральной нервной системой – регулярные стрессы, психические нагрузки приводят к сбоям в работе сердца. Часто возникающие на этом фоне неврозы могут проявляться болью в левой части груди.
Некоторые боли в левой части груди не представляют опасности для жизни, хотя и малоприятны. Но в других случаях от своевременно поставленного диагноза и лечения зависит жизнь человека, поэтому при появлении болей в левой части груди нужно сразу обратиться за консультацией врача.
Боль слева в груди
Боль в левой груди может появиться в результате сердечного приступа, однако, как показывает практика, такое случается только в 20% случаев. Сердечно-сосудистые заболевания наиболее опасные. Сбои в работе сердца приводят к различным заболеваниям, их довольно большое количество, но выделяют основные типы: коронарогенные и некоронарогенные заболевания. Наибольшую опасность представляют коронарогенные заболевания сердца, к ним относится ишемическая болезнь, острый инфаркт миокарда. Такие тяжелые заболевания без соответствующего лечения могут привести к смерти человека.
К некоронарогенным заболеваниям относятся различные пороки сердца, как врожденные, так и приобретенные, а также опухоли, амилоидоз, гемохроматоз и т.п.
Как проявляется боль в левой груди
Боль в левой груди, которая проявляется достаточно резко, сопровождается чувством удушья, говорит о довольно тяжелых заболеваниях сердца, в этом случае тянуть с посещением врача нельзя.
Боль, вызванная приступом стенокардии, начинается внезапно (чаще всего возникает после физической нагрузки), имеет давящий или жгущий характер, болезненные ощущения могут отдавать в левую руку, шею, челюсть. При остеохондрозе также могут возникать отдающие в руку боли.
Простреливающие боли свидетельствуют в основном о нервных заболеваниях.
Боли , которые отдают в спину или лопатки, острые, сильные могут быть вызваны разрывом пищевода, аорты и т.п. Человек в этом случае чувствует будто «разрыв» внутри груди.
Ноющая боль в левой груди
Ноющая боль в левой груди может ощущаться при гормональных изменениях в подростковом возрасте либо при климаксе, также при нарушениях в работе желез внутренней секреции (щитовидной железы).
В подростковом возрасте изменения гормонального фона вызваны усиленной выработкой половых гормонов, которые формируют из ребенка взрослого человека (вторичные половые признаки, распределение жировой клетчатки, оволосение и т.п.). Быстрое изменение тела сказывается на состояние внутренних органов, особенно сердца. В этот период даже незначительные нарушения в работе сердечной мышцы или нервной системы могут проявляться ноющими болями в области сердца. Они могут проявляться по-разному: постоянно, периодически, сильно либо умеренно. Наблюдается тесная связь с нервной системой: тяжелые психологические нагрузки, стрессы усиливают болезненность в левой груди. В большинстве случаев, боль проходит самостоятельно, когда заканчивается подростковый период. При таких состояниях ребенку рекомендуются успокоительные средства, здоровое питание, умеренные физические нагрузки, витаминные комплексы.
При климаксе происходит понижение выработки половых гормонов, что, естественно, отражается на работе внутренних органов. В этот период центральная нервная система испытывает повышенную нагрузку, что приводит к бессоннице, стрессам, приливам крови, потливости, высокому давлению и пр. Многие женщины при климаксе начинают испытывать ноющие боли с левой стороны груди, которые могут усиливаться при психо-эмоциональных или физических нагрузках. Как правило, после установления гормонального фона, боли проходят, но консультация врача необходима, чтобы исключить тяжелые заболевания сердца.
Нарушение функций щитовидной железы также отражается на работе всех внутренних органов, особенно страдает сердце при повышенной работе щитовидки. Гормоны, вырабатываемые щитовидной железой, заставляют сердце сокращаться быстрее. При повышенной работе щитовидной железы (гипертиреозе) человек может испытывать ноющие боли с левой стороны груди, также могут быть нарушения ритма, тахикардия.
Ноющие боли также могут говорить о ряде других тяжелых заболеваний, например о воспалении сердечной мышцы, после перенесенной ангины. В любом случае при появлении болей с левой стороны груди необходима консультация врача.
Резкая боль в левой груди
Резкая боль в левой груди, которую невозможно унять таблетками (валидол, нитроглицерин), она длится более получаса, обычно указывает на инфаркт миокарда. Инфаркт является следствием запущенной стенокардии, повышенной нагрузки на сердце, аритмии. Резкая боль возникает также при стенокардии, но в этом случае приступ можно унять приемом лекарств. Однако в некоторых случаях при инфаркте могут быть и умеренные боли, при которых человек может перенести инфаркт «на ногах».
Резкие боли также могут возникать при защемлении нервов, разрыве внутренних органов, при невралгических заболеваниях и пр.
Внезапная боль в левой груди мешает человеку пошевелиться, любые попытки поднять или опустить руки, повернуться, сделать шаг приводят к резкой боли, часто человеку становится тяжело дышать, появляется одышка. Боль может пронизывать руку, шею, отдавать в спину (в область между лопаток).
При возникновении резких болей в левой части груди необходимо лечь, принять таблетку (валериана, валидол, нитроглицерин) и вызвать скорую помощь.
Резкие боли в груди могут появиться у женщин. В этом случае нужно срочно обратиться за консультацией маммолога и пройти дополнительное обследование. Так может проявляться мастопатия на поздней стадии, когда появились узелки, кисты (фиброзно-кистозная мастопатия). Мастопатия является хорошим фоном для развития злокачественных опухолей, но, обычно, раковые образования протекают безболезненно, сильные боли появляются уже на поздних стадиях.
Колющая боль в левой груди
Колющая боль в левой груди может быть вызвана изменениями в сердце либо в других органах. Ангиозные боли указывают на нарушение кровотока миокарда, характер боли приступообразный, усиливается после эмоциональных или физических нагрузок, может сопровождаться нарушением дыхания (одышкой), может отдавать в плечо, руку. Чтобы снизить боль необходимо в первую очередь успокоится, принять лекарство. В случае если боль слишком сильная и лекарства не помогают её уменьшить, нужно срочно вызывать скорую помощь.
При ревматическом поражении сердца, воспалениях сердечной мышцы боль имеет продолжительный колющий характер, которая усиливается при кашле, попытку глубоко вдохнуть. В этом случае, обезболивающие средства помогут немного улучшить состояние.
Колющие боли в левой части груди могут быть вызваны и не сердечными нарушениями. Заболевания органов пищеварения, кишечника также могут провоцировать колющие боли в области сердца. Тяжелые депрессивные состояния, неврозы могут провоцировать боль в левой груди такого характера. Остеохондроз и сколиоз грудного отдела вызывает чувство покалывания в левой части груди.
Довольно часто панику вызывает колющая боль при вдохе, но чаще всего причиной этого становится межреберная невралгия, а не проблемы с сердцем. При этом заболевании болезненные ощущения усиливаются при движениях руками, наклонах и пр. Короткие стреляющие боли могут развиваться на фоне пневмонии, плеврита, перелома ребер и т.п.
При жалобах на колющие боли, врач, обычно, предполагает сердечный невроз – одно из проявлений вегетососудистой дистонии. При таком диагнозе нужно, прежде всего, обратить внимание на свою нервную систему.
Тупая боль в левой груди
Тупая боль в левой груди может иметь отношение к перикардиту. Боль обычно имеет постоянный характер, в редких случаях боль может быть сильной и резкой. Перикардит – это воспаление «сердечной сумки», специальной оболочки, которая удерживает сердце в правильном положении.
Очень сильная тупая боль по ходу позвоночника, сопровождающаяся слабостью возникает при расслаивающейся аневризме грудной аорты. Тупая боль в глубине грудной клетке развивается при закупорке легочной артерии.
Хроническое заболевание поджелудочной железы сопровождается тупой болью с левой стороны.
Раковые опухоли, которые развиваются в левой части груди (легкого, желудка и т.д.) могут вызывать на поздних стадиях сильные боли.
При появлении тупой боли нужно сразу прекратить любые нагрузки, в частности ходьбу. По возможности нужно лечь, в крайнем случае, сесть, принять таблетку нитроглицерина и вызвать скорую помощь. Не нужно самостоятельно добираться в поликлинику или откладывать посещение врача на неопределенный срок, так как речь идет о жизни.
Тянущая боль в левой груди
Тянущая боль в левой груди у женщин может быть по нескольким причинам. Прежде всего, это проявление мастопатии, напрямую связанной с менструальным циклом. Но, как правило, болезненные ощущения должны присутствовать в обеих грудях, к тому же, помимо боли, наблюдается нагрубание, незначительное отекание молочных желез.
Односторонние тянущие боли могут появиться при остеохондрозе грудного отдела. При грудном остеохондрозе происходит изменение межпозвонковых дисков. Причиной таких патологических изменений может быть неправильная нагрузка, нарушение метаболизма. Обычно развивается грудной остеохондроз от сидения в неудобной позе слишком долгое время, например в офисе, за рулем, а также при сколиозе, когда нагрузка на позвоночник неравномерна.
Ноющая боль под левой грудью
Ноющая боль под левой грудью возникает при увеличении селезенки, гастрите, раке желудка, язвенной болезни, диафрагмальной грыже, ишемии миокарда, остром инфаркте. Также провоцируют боль под грудью неврологические заболевания (межреберная невралгия), межпозвонковые грыжи.
При некоторых заболеваниях желудка появляется ноющая боль в левой части груди — гастрит, язвенная болезнь новообразования в желудке. Такие боли с левой стороны могут указывать на начало воспалительного процесса в поджелудочной железе — панкреатит.
Антацидные препараты, которые обычно выписываются при заболеваниях ЖКТ, немного снижают болевые ощущения.
Покалывание, ноющая боль в левой груди, которая продолжается довольно долго, появляется в состоянии покоя или после волнений, может быть причиной нарушения функций вегетативной системы, нервных срывов.
Сильная боль в левой груди
Сильная боль в левой груди, что появляется внезапно, сопровождается чувством удушья, одышкой может указывать на серьезные заболевания сердца, которые требуют безотлагательной медицинской помощи.
Сильная, стреляющая боль может сопровождать болезни невралгического характера (опоясывающий герпес, невралгические заболевания и пр.).
Разрыв пищевода сопровождается очень сильной болью в груди, обычно такое случается при сильной рвоте, боль может отдавать в спину.
Также резкая сильная боль возникает при разрыве аневризмы аорты, человек чувствует боль в животе, между лопатками, сильную слабость (часто человек теряет сознание).
Боль с левой части груди может спровоцировать вегето-сосудистая дистония. При этом заболевании боль может иметь разный характер, обычно боль очень напоминает серьезные сердечные заболевания, к примеру, инфаркт, стенокардию, с той лишь разницей, что приступы боли при ВСД развиваются не от физической нагрузки, а прием лекарственных препаратов от сердца (валидол, нитроглицерин) не приносит должного эффекта.
Колющая боль под левой грудью
Боль под левой грудью, колющая, которая возникает периодически или носит постоянный характер, может указывать на защемление нерва, при межреберной невралгии. Причины невралгии разнообразные, она может развиться в результате травм, при заболеваниях нервной системы, от воздействий тяжелых металлов, токсинов, некоторых лекарств, при аллергии, при ослабленном иммунитете, при патологиях позвоночника (врожденных или приобретенных). Также межреберная невралгия развивается на фоне сердечно-сосудистых болезней (малокровие, гипертония, атеросклероз), из-за которых к нервам поступает недостаточно кислорода.
Причиной невралгических заболеваний может быть чрезмерное употребление алкоголя, сахарный диабет, при язвенной болезни, гастрите, колите, гепатите (от заболеваний, при которых нарушается обмен веществ в нервных тканях). Подвержены межреберной невралгии, как правило, люди старшего возраста, когда происходят физиологические возрастные изменения в сосудах.
Поскольку нервные окончания расположены по всему организму, межреберная невралгия проявляется в точности как некоторые заболевания сердца, легких и др. внутренних органов. Поэтому боль в левой груди при невралгии, можно принять за проявление более тяжелых болезней, и наоборот, некоторые врачи по невнимательности ставят диагноз межреберная невралгия при более серьезных патологиях.
Острая боль в левой груди
Острая боль в левой груди, которая возникает внезапно, указывает на серьезные заболевания в грудной клетке. С такой болью очень часто обращаются к врачу, в большинстве случаев человек нуждается в срочной медицинской помощи. Приступ острой боли может быть первым и ранним симптомом, на который врач должен обращать первоочередное внимание. Больных с острой болью нужно обследовать тщательней, чтобы поставить правильный диагноз и вовремя оказать помощь.
Основной причиной острых болей в левой груди могут быть:
- сердечные заболевания (перикардит, стенокардия, инфаркт и пр.),
- сосудистые заболевания (расслаивание аневризмы аорты, тромбоэмболия легочной артерии),
- заболевания дыхательной системы (пневмония, спонтанный пневмоторакс, плеврит),
- заболевания ЖКТ (язва, диафрагмальная диафрагма, эзофагит),
- заболевания опорно-двигательного аппарата (травмы грудной клетки, остеохондроз, радикулит грудного отдела),
- заболевания невралгического характера (неврозы, опоясывающий лишай).
Жгучая боль в левой груди
Жгучая боль в левой груди, которая сдавливает, раздирает грудную клетку, является первым признаком инфаркта. Боль может возникнуть после тяжелых нагрузок либо в состоянии покоя, проявляется как приступ, который может повторяться через время. Болезненные ощущения сосредоточены за грудной клеткой, могут распространяться на всю грудь, отдавать в лопатку (лопатки), левую руку (обе руки), спину, шею. Продолжительность боли при инфаркте может составлять от 20 минут до нескольких суток. Обычно боль является единственным симптомом заболевания, изменения ЭКГ развиваются намного позже. Часто жгучую боль в левой груди сопровождает одышка, рвота или тошнота, слабость, сильное потоотделение, учащенное сердцебиение, страх смерти. При инфаркте повторный прием нитроглицерина не приносит положительного результата, для снятия боли необходимы наркотические анальгетики.
Заболевание эндокринной системы могут проявляться жгучей болью в левой части груди. Обычно вегетативные кризы развиваются у женщин в возрасте от 20 до 40 лет.
Жгучая боль в груди может появиться на поздних стадиях воспалительного рака, одновременно с болью появляется краснота, отек, проседание кожи.
Резкая боль под левой грудью
Резкая боль под левой грудью возникает неожиданно, обычно у человека перехватывает дыхание, ему крайне сложно сделать даже малейшее движение. При резкой боли, обычно, человек замирает, старается дышать не глубоко.
Под левой грудью находится селезенка, которая расположена очень близко к поверхности. Некоторые заболевания могут привести к увеличению этого органа, что может вызывать резкую боль в этой области. Чрезмерно большие размеры селезенки могут спровоцировать её разрыв, в этом случае кроме сильной резкой боли у человека появляется синюшность в области пупка из-за скоплений крови. Селезенка может разорваться также при травмах живота, от воспалительного процесса в ней, в результате инфаркта.
Некоторые заболевания желудка могут стать причиной резкой боли в левом боку, иногда возникает тошнота или рвота. Резкая боль в левой груди может сигнализировать о приступе острого панкреатита, для которого также характерны тошнота, рвота, температура.
Острая боль под левой грудью
Довольно редкое заболевание – расслоение аневризмы аорты, может вызвать острую боль ниже левой груди. Данное заболевание развивается на фоне тяжелых физических или эмоциональных нагрузок, боль от нижней части груди распространяется по позвоночнику, животу, может отдавать в ноги. Болевые ощущение при расслоении аневризмы очень сильные, раздирающие грудную клетку, длительность может составлять как несколько минут, так и несколько суток. Как правило, снижают болевой синдром наркотическими анальгетиками.
Если острая боль в левой груди появляется при дыхании, возможно речь идет о заболевании легких – плевропневмония, инфаркт легкого. При этих заболеваниях сильно раздражена плевра, что и приводит к боли при дыхании, кашле. Как правило, при таких заболеваниях боль бывает единственным симптомом, имеющим значение для больного, все другие проявления болезни отступают на второй план. При пневмонии, которая имеет абсцедирующий характер, появляются очень сильные резкие боли в области груди.
Некоторые заболевания пищевода – повреждение слизистой, рак, язвенный эзофагит – вызывают боль при глотании, которая может усиливаться при прохождении пищи. Спазм пищевода в этом случае можно снять спазмолитическими препаратами. Острая боль в левой груди после еды может возникать при диафрагмальной грыже. При таком заболевании характерной особенностью является то, что болезненность проходит в положении стоя, а сидя или лежа боль проявляется сильнее. Как правило, при диафрагмальной грыже наблюдается усиленное слюноотделение, изжога. Часто боль в левой груди при заболевании пищевода или грыже напоминает приступы стенокардии.
Острая боль под левой грудью при движении (повороты, наклоны) может быть проявлением грудного радикулита. Прием сердечных препаратов не улучшает состояние, а вот обезболивающие препараты являются в этом случае довольно эффективными.
Приступ острейшей боли вызывает заболевание невралгического характера – опоясывающего герпеса или лишая. Болезненность в некоторых случаях настолько сильная, что человек не может нормально спать, повторные приемы анальгетиков не приносят облегчения. Острая боль при опоясывающем лишае является первым симптомом, который проявляется несколько раньше, чем характерная сыпь на теле.
Сильная боль под левой грудью
Сильный приступ боли под левой грудью возникает при диафрагмальной грыже. Мышца диафрагмы расположена поверх брюшной полости и отделяет брюшину от грудного отдела. Отверстие в диафрагме, через которое проходит пищевод, может расшириться, из-за ослабления диафрагмы, что при водит к попаданию в грудной отдел пищевода и части желудка.
Ослабление диафрагмальной мышцы может произойти от тяжелых физических нагрузок, при ожирении, возрастных изменениях, иногда развивается на фоне беременности.
Сильная боль в левой груди или под ней может быть связана с заболеваниями нервной системы. При поражениях нервной системы симптомы могут быть неожиданные – боль в левой части груди, под ребром, в середине живота может сопровождать достаточно редкое заболевание – абдоминальную мигрень. Больше всего этому заболеванию подвержены дети и подростки, в редких случаях взрослые до сорока лет. Боль имеет приступообразный характер, нередко начинается тошнота, рвота, бледность кожи, судороги в брюшном отделе. Также сильные боли могут признаками некоторой формы эпилепсии.
Тупая боль под левой грудью
Тупая боль под левой грудью очень часто игнорируется самим человеком. Тупая боль представляет собой некоторое распределение по определенному участку тела, например с левой стороны, в области груди. Как бы сильно не проявлялась тупая боль, её можно перетерпеть, а с посещением врача повременить. Обычно такое отношение приводит к неблагоприятному исходу.
При появлении тупой боли нужно немедленно прекратить любые движения, нужно принять удобное положение (лучше всего прилечь), принять нитроглицерин или валидол. Если тупая боль в левой груди (под ней) беспокоит людей, с ишемической болезнью, важно контролировать уровень холестерина в крови, придерживаться диеты.
Тупая, тянущая боль может быть признаком увеличенной селезенки, заболеваний пищеварительной системы. Обычно тупая боль возникает при острых либо хронических заболеваниях внутренних органов, травмах, послеоперационных осложнениях. При раке желудка возможна как ноющая тупая боль, так и резкая, которая проявляется достаточно сильно.
Боль сбоку левой груди
Боль сбоку левой груди должна наводить на мысли о заболевании сердца. Боль в левой груди может быть вызвана острым инфарктом, приступом стенокардии, перикардитом, левосторонней пневмонией и пр. Различные патологические процессы развиваются в сердце из-за инфекционных заболеваний (ревматизма, гнойной ангины и т.п.).
Довольно частой причиной болей в левой части груди бывает вегето-сосудистая дистония. Для данного заболевания характерны боли самого разного характера, которые чаще всего схожи с серьезными сердечными заболеваниями. Например, при ВСД боль может быть в точности такой, как при остром инфаркте. Но при ВСД болезненность в груди не связана с физическим либо эмоциональным перенапряжением, а также нет эффекта от приема сердечных препаратов.
Боль с левой стороны груди является одной из самых распространенных причин обращения за медицинской помощью. Но по характеру боли (тупая, ноющая, острая и пр.) невозможно поставить точный диагноз. Потребуется более тщательное обследование и дополнительные анализы, изучение анамнеза пациента (предшествующие заболевания, образ жизни, травмы и пр.).
Не всегда боль с левого бока груди связана с сердцем. Очень часто ощущение болезненности в области сердца не имеет никакого отношения к последнему. Боль в левой груди бывает спровоцирована разнообразными заболеваниями внутренних органов и систем – заболевания поджелудочной железы, селезенки, желудка и т.д.
Диагностика боли в левой груди
Как упоминалось выше, боль в левой груди не всегда имеет отношение к сердечным заболеваниям. В медицине существует несколько методов, которые помогают определить причину боли и поставить точный диагноз.
К диагностическим методам болей с левой стороны груди относится:
- ЭКГ – электрокардиография, метод, помогающий установить имеющиеся заболевания сердца. Специальный прибор записывает с помощью электродов, наложенных на определенные места человека, сердечную активность. Сердечные импульсы записываются в виде острых «зубцов», поврежденная мышца не в состоянии проводить полноценные импульсы, что сразу отражается на записи, по которой можно определить наличие того или иного заболевания сердца у человека.
- Анализ крови может показать присутствие определенных ферментов, который высвобождаются при инфаркте миокарда и поступают в кровеносную систему.
- Сцинтиграфия миокарда помогает кардиологу установить причину боли. К примеру, сужение коронарных артерий определятся при помощи ввода в кровеносную систему малого количества некоторого вещества, с помощью специальных камер отслеживается путь прохождения этого вещества через сердце и легкие.
- Ангиография помогает определить препятствия в сердечных артериях. Данный метод заключается в введении в сердечную артерию контрастного вещества, которое позволяет просвечивать артерии рентгеновскими лучами.
- Эхокардиография использует ультразвук для того, что получить изображение сердца в работе.
- ЭЛТ – электронно-лучевая томография определяет микрокальцинаты в стенках коронарных артерий, что позволяет на ранней стадии обнаружить коронарную болезнь.
- МРТ – магнитно-резонансная томография позвоночника дает возможность врачу установить причину болезненных ощущений в грудном отделе, в случае если заболевание вызвано защемлением нервов либо межпозвоночной грыжи.
Если боли в левой части груди вызваны заболеваниями внутренних органов (желудок, селезенка и пр.), обычно, врач назначает в этом случае УЗИ брюшной полости, рентгендиагностику.
Лечение боли в левой груди
Лечение боли в левой груди зависит, прежде всего, от причины. В том случае, если боль в левой груди связана с болезнями сердечно-сосудистой системы, используют несколько групп лекарственных препаратов:
Кардиотонические препараты применяют для восстановления ослабленной сердечной мышцы, снижения частоты сокращения, для улучшения обмена веществ в миокарде. При использовании таких средств снижается артериальное давление, благодаря снижению частоты и силы сердечных ударов.
Сосудорасширяющие средства, или вазодилятаторы снижают артериальное давление при гипертенз

Маммоло́гия (от лат. mamma «молочная железа» + греч. λόγος «наука») — раздел медицины, посвящённый диагностике, лечению и профилактике различных заболеваний молочных желёз: мастопатия, фиброаденома, киста, лактостаз, мастит, рак молочной железы и другие.
Маммология активно развивается, так как рак молочных желёз в структуре онкологических заболеваний во многих странах занимает лидирующее место. Так же маммология активно изучает факторы риска, которые приводят в дальнейшем к различным патологиям молочных желёз.
Пациентки со злокачественным новообразованиям молочной железы могут пройти полный цикл диагностики и лечения заболевания в клинике «НТ- Медицина» Медицинского Центра Диагностики и Профилактики.
В 2020 году операции по удалению новообразований проводятся по полису ОМС. Медицинский центр получил государственное задание на лечение 100 случаев и готов оказать помощь высочайшего класса жителям Ярославля и других регионов России совершенно бесплатно!
Командная работа врача-онколога, маммолога и пластического хирурга позволяет выявить рак молочной железы на ранней стадии, удалить опухоль в кратчайшие сроки, восстановить анатомические структуры женского тела и не допустить рецидива заболевания.
- Для выявления рака молочной железы мы используем УЗИ, цифровую маммографию, трепан-биопсию с последующим гистологическим и иммуногистохимическим исследованием ткани опухоли.
- При обнаружении опухоли мы предлагаем в кратчайшие сроки провести радикальную операцию по удалению опухоли с одномоментной или отсроченной пластикой оперированной молочной железы с использованием современных имплантов или собственных тканей. При необходимости в стационаре проводятся курсы химиотерапии. Эти услуги предоставляются по полису ОМС.
Все операции и последующее восстановление проводятся в клинике «НТ-Медицина» Медицинского Центра Диагностики и Профилактики.
Особо обращаем ваше внимание но то, что опухоли, обнаруженные на ранней стадии, имеют благоприятный прогноз. Регулярно проводите самообследование, посещайте врача-маммолога!
Большинство женщин испытывают те или иные боли в груди в тот или иной момент. Боль в груди обычно легко лечится, но в редких случаях это может быть признаком чего-то более серьезного.
Наиболее распространенные причины болей в груди (масталгия) , способы их лечения и когда обращаться к врачу:
1. Гормоны вызывают боль в груди.
Гормональные колебания являются основной причиной, почему женщины испытывают боль в груди. Грудь становится больной за три-пять дней до начала менструального цикла и перестает болеть после ее начала. Это связано с повышением уровня эстрогена и прогестерона перед началом менструации. Эти гормоны вызывают опухание груди и могут привести к повышенной чувствительности.
Если вы забеременеете, ваша грудь может оставаться воспаленной в течение первого триместра, поскольку увеличивается выработка гормонов. Нежность груди — один из самых ранних признаков беременности для многих женщин.
Шаги, которые вы можете предпринять, чтобы свести к минимуму боль в груди, включают в себя:
- Устранить кофеин
- Соблюдайте диету с низким содержанием жиров
- Уменьшить потребление соли
- Избегайте курения
- Возьмите безрецептурное обезболивающее
- Спросите своего врача, может ли помочь замена противозачаточных таблеток или препаратов заместительной гормональной терапии
2. У вас травма груди.
Как и любая часть вашего тела, грудь может быть повреждена. Это может произойти из-за несчастного случая, во время занятий спортом или операции на груди. Вы можете почувствовать острую стреляющую боль во время травмы. Повышенная чувствительность может сохраняться от нескольких дней до нескольких недель после травмы груди. Обратитесь к врачу, если боль не улучшится или вы заметите любой из этих признаков:
- Сильная опухоль
- Комок в груди
- Покраснение и тепло, которое может указывать на инфекцию
- Синяк на груди, который не проходит
3. Ваша грудь болит из-за неподдерживающего бюстгальтера.
Без надлежащей поддержки связки, которые соединяют грудь со стенкой грудной клетки, могут стать чрезмерно растянутыми и болезненными к концу дня. В результате болит грудь. Это может быть особенно заметно во время тренировки. Убедитесь, что ваш бюстгальтер имеет правильный размер и обеспечивает хорошую поддержку.
4. Боль в груди действительно исходит от вашей грудной стенки.
То, что ощущается как боль в груди, может на самом деле исходить из стенки вашей груди. Это область мышц, тканей и костей, которая окружает и защищает ваше сердце и легкие. Общие причины боли в грудной стенке включают в себя:
- Растянутая мышца
- Воспаление вокруг ребер
- Травма грудной клетки (попадание в грудь)
- Трещина в кости
5. Грудное вскармливание вызывает повышенную чувствительность груди.
Грудное вскармливание иногда может быть источником боли в груди. Некоторые вещи, которые вы можете испытать во время кормления, включают в себя:
- Болезненные соски от неправильной защелки (как ребенок сосет)
- Ощущение покалывания во время подавления (когда молоко начинает течь к ребенку)
- Болезненность соска из-за укуса или сухой кожи, трещин или инфекции
Если у вас болит грудь при грудном вскармливании, лучше поговорить с врачом или консультантом по грудному вскармливанию. Они могут помочь вам решить проблему, поддерживая запас молока.
6. У вас инфекция молочной железы.
Кормящие женщины чаще всего заболевают грудными инфекциями (маститом), но иногда они встречаются и у других женщин. Если у вас инфекция молочной железы, у вас может быть жар и симптомы в одной груди, в том числе:
- Боль
- Покраснение
- Припухлость
Если вы думаете, что у вас может быть инфекция молочной железы, важно обратиться к врачу. Лечение обычно включает антибиотики и обезболивающие.
7. Боль в груди может быть побочным эффектом лекарств.
Некоторые лекарства могут вызывать боль в груди как побочный эффект. Поговорите со своим врачом о лекарствах, которые вы принимаете, и о том, может ли это иметь место для вас. Некоторые лекарства с этим известным побочным эффектом включают в себя:
- Оксиметон, используемый для лечения некоторых форм анемии
- Хлорпромазин, используемый для лечения различных психических заболеваний
- Водные таблетки (мочегонные средства), препараты, которые увеличивают мочеиспускание и используются для лечения заболеваний почек, сердца и высокого кровяного давления
- Гормональная терапия (противозачаточные таблетки, гормональная замена или лечение бесплодия)
- Наперстянка, назначенная при сердечной недостаточности
- Метилдопа, используется для лечения высокого кровяного давления
8. У вас болезненная киста молочной железы.
Если у вас в груди внезапно появляется болезненный комок. Эти заполненные жидкостью комки не опасны и часто не нуждаются в лечении, так как они могут рассосаться самостоятельно. Но важно, чтобы любой ком в вашей груди был осмотрен врачом.
Для диагностики кисты врач может порекомендовать вам маммографию, УЗИ или аспирацию (взятие жидкости из комка). Слив жидкости из кисты также является формой лечения. Если киста не надоедает, вам может вообще не потребоваться лечение.
9. Вы испытываете болезненные осложнения от грудных имплантатов.
У некоторых женщин возникают осложнения с грудными имплантатами, изготовленными из силикона или физиологического раствора. Одной из наиболее распространенных причин боли после операции по увеличению груди является капсулярная контрактура, когда рубцовая ткань формируется слишком плотно вокруг имплантатов. Боль в груди также может быть признаком разрыва одного из ваших имплантатов. Поговорите со своим врачом о любой боли, которую вы должны определить, может ли она быть связана с грудными имплантатами.
10. Боль в груди иногда может быть признаком рака молочной железы.
Воспалительный рак молочной железы часто вызывает боль, но это редко, что составляет от 1% до 5% случаев рака молочной железы. Симптомы этого агрессивного заболевания часто появляются внезапно и быстро прогрессируют. Воспалительный рак молочной железы может стать причиной:
- покраснение или обесцвечивание
- опухоль или тяжесть
- болезненность
Кожа на груди также может утолщаться или покрываться ямочками. Если вас беспокоит воспалительный рак молочной железы, немедленно обратитесь к врачу.
Когда обратиться к врачу по поводу боли в груди
Хотя в большинстве случаев боли в груди являются незначительной, важно поговорить с врачом о ваших проблемах. Если у вас постоянные боли в груди, вам следует пройти обследование. И любой, у кого есть комок — болезненный или нет — должен обратиться к врачу на обследование, чтобы убедиться, что нет проблем.