Электростимуляция мышц
Электростимуляция мышц – один из способов физиотерапевтического воздействия, который направлен на восстановление функции мышечной и нервной ткани после повреждения. При электростимуляции мышц используют импульсные токи различной силы и частоты.
При помощи электростимуляции физиотерапевты Юсуповской больницы восстанавливают или улучшают трофические функции нервных волокон, улучшают процесс иннервации мышц, их сократимость.
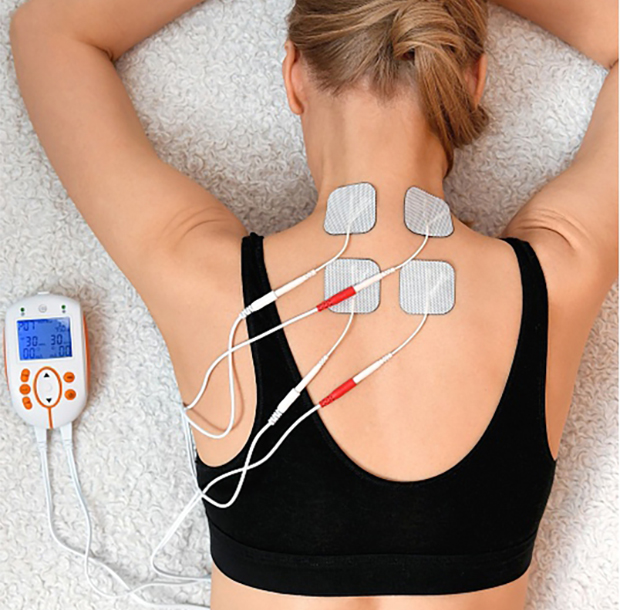
Транскраниальная электростимуляция представляет собой воздействие на головной мозг токов определённых частотных характеристик. Они активируют опиоидные структуры головного мозга и способствуют высвобождению бета-эндорфина. Это позволяет купировать различные болевые синдромы, снизить дозу препаратов для наркоза при хирургическом вмешательстве. В Юсуповской больнице электростимуляцию мышц ног, лица выполняют с помощью новейших приборов для электростимуляции ведущих европейских фирм.
Электростимуляцию мочевого пузыря проводится при расстройствах мочеиспускания, связанных с воспалением, дисфункцией или нарушением иннервации мочевого пузыря, вызванных заболеваниями спинного или головного мозга. Электростимуляция мозга успешно применяется в клинике реабилитации для восстановления после инсульта, лечения хронической боли и депрессивного синдрома. Она улучшает креативность мышления.
Записаться на консультацию
Влияние на организм
Электростимуляция влияет на организм за счёт импульсов разной продолжительности – от 0,5 до 300 мс, при силе тока до 5 мА (на лице), до 100 мА (на теле) и частоте 10-150 Гц, которая действуют с перерывами. Несмотря на то, что во время процедуры пациент не двигается, это влияние идентично обычной работе мышц во время их активности. Ток проходит сквозь ткани, возбуждает клетки и стимулирует активную работу мышцы, а в период пауз она расслабляется.
Ток, благодаря такому ритму работы, не раздражает кожу под электродами и эпидермис не повреждается. При воздействии электрического тока на мышцы или нервы изменяется их биоактивность. Импульсы провоцируют сокращение мышечных волокон, что их укрепляет и приводит в действие. Если мышца перенапряжена, электростимуляция хорошо снимает такое напряжение.
Электростимуляция мышц спины в клинике неврологии проводится пациентам с неподвижным больным или искривлённым позвоночником. Она уменьшает болевые ощущения, восстанавливает чувствительность, укрепляет мышцы. Процедуры на этапе реабилитации после операции на позвоночнике помогают укрепить мышцы спины.
Электростимуляция мышц нижних конечностей позволяет восстановить работу следующих мышц:
|
двуглавой мышцы бедра – восстанавливает сгибание коленного сустава |
икроножной мышцы – помогает восстановить функцию сгибания стопы |
|
перональной мышцы – усиливает тыльное сгибание и отведение стопы |
прямой мышцы бедра – улучшает разгибание ноги в коленном суставе |
Электростимуляция мышц бедра помогает активно бороться с остеоартритом, помогает восстановиться после операции по замене сустава. Электростимуляция мышц лица ускоряет утилизацию кислорода и уменьшает затраты энергии на сокращение. После физических нагрузок накапливается молочная кислота, а ток выводит её с мышц, избавляя от болевых ощущений.
Электростимуляция мышц рук восстанавливает функцию следующих мышц:
- дельтовидной – помогает возобновить отведение плеча в сторону, назад и вперёд;
- разгибателей кисти и пальцев – восстанавливает функцию разгибания;
- трехглавой – улучшает разгибание руки в локтевом суставе;
- двуглавой – поможет сгибать руку в локтевом суставе;
- сгибателей кисти и пальцев – улучшает их сгибание.
Электростимуляцию реабилитологи Юсуповской больницы проводят при всех состояниях, которые сопровождаются параличом или парезом мышц, травматических повреждениях нервов. Показаниями к электростимуляции являются:
- спастические параличи при рассеянном склерозе, боковом амиотрофическом склерозе, полинейропатиях и синдроме Гийена-Барре;
- нарушения чувствительности при корешковых синдромах и различных травматических повреждениях;
- центральные парезы и параличи вследствие перенесенных острых нарушений мозгового кровообращения;
- длительная адинамия мышц, сопровождающаяся их гипотрофией.
Электростимуляция не применяется в качестве средства монотерапии и является дополняющим реабилитационным мероприятием. Она эффективна для мышц спины у пациентов, которые длительно находятся на постельном режиме. Мышцы спины во время процедур восстанавливают устойчивость к нагрузке, бывшую силу.
Существует немало противопоказаний к проведению электростимуляции мышц:
- острый период ишемических поражений тканей мозга, сердца (инсульт, инфаркт миокарда);
- злокачественные новообразования;
- тяжелые заболевания сердечно-сосудистой системы;
- лихорадочные состояния, в том числе сепсис;
- заболевания кожи в месте проведения стимуляции.
Противопоказано проведение электростимуляции пациента, страдающим эпилепсией, в силу того, что процедура может спровоцировать судорожный приступ. При травматических повреждениях нервов, мышц и сухожилий проводить электростимуляцию можно через месяц со времени наложения швов. В противном случае ввиду резко увеличивающейся механической нагрузке при мышечном сокращении во время проведения процедуры может развиться несостоятельность шва. Категорически противопоказана электростимуляция при беременности, ведь электрический стимул может приводить к повышению тонуса матки и вызвать преждевременное прерывание беременности.
Продолжительность терапии электростимуляцией в Юсуповской больнице определяет лечащий врач в зависимости от выраженности симптомов, давности поражения, характера патологического процесса. Длительность одной процедуры о не превышает 40 минут, при этом одна мышца или нерв стимулируется максимум 2-3 минуты. После этого необходима пауза около 10 минут.
Электростимуляцию проводят ежедневно или несколько раз в день. Курс лечения составляет от 10 дней до месяца. Перерыв между кусами делают 30 дней, после чего проводят повторное лечение с использованием этого метода.
Перед электростимуляцией неврологи Юсуповской больницы и находят спазмированные мышцы, устанавливают степень повышения их тонуса и распознают наличие фиброзных изменений. Если процедура проводится на лице, пациентке рекомендуют снять макияж и обезжирить кожу. Затем физиотерапевт наносит на кожу и электроды токопроводящий гель.
Электроды накладывает на области, где расположены двигательные точки: лицо, грудь, спину, живот, конечности и закрепляет. Выбрав необходимую силу тока, частоту и продолжительность, проводит сеанс электрической стимуляции. По окончании процедуры снимает электроды, очищает кожу от геля.
Электростимуляция мышц в ходьбе
Терапия двигательного неврологического дефицита подразумевает использование нескольких схем лечения. Одним из современных способов повышения их эффективности является искусственная коррекция движений. В рамках этого метода пациенту проводят электростимуляцию при ходьбе. Это внешняя электростимуляция мышц, параметры которой реабилитологи Юсуповской больницы подбирают индивидуально в соответствии с особенностями пациента, физиологическими нормами и динамикой ходьбы.
Метод электростимуляции мышц позволяет добиться следующих результатов:
- снижение утомляемости;
- рост амплитуды движений при ходьбе;
- повышение темпа ходьбы;
- увеличение максимального расстояния, которое может пройти пациент.
Электростимуляцию мышц в Москве как метод лечения двигательного неврологического дефицита применяют специалисты клиники реабилитации. Пройти курс лечения можно, позвонив по телефону Юсуповской больницы.
Записаться на консультацию
Оставьте заявку и наши врачи ответят на все ваши вопросы!
Внутритканевая электростимуляция по методу Герасимова в Москве
Многие болезни опорно-двигательного аппарата развиваются вследствие неправильной циркуляции крови в костях и суставах. Физиотерапевтическое лечение не даёт нужного эффекта по той причине, что кожный покров является естественным барьером для проникновения через него какого-либо воздействия извне. Ток, который проходит через кожу, ослабевает в сотни раз. Он доходит до кости и сталкивается с замыкательной пластинкой, обволакивающей кость. Сопротивление становится ещё больше и действие тока не используется так, как планировалось. Чтобы ток доходил до кости, Герасимов использовал металлический проводник в виде иглы, что способствовало нормализации костного кровообращения.
Врачи Юсуповской больницы применяют для лечения пациентов новые лекарственные препараты, мануальную терапию, акупунктурное воздействие и физиотерапевтические процедуры. Но лекарственные препараты не всегда оказываются неэффективными. Они снимают острую боль и бессильны при хронических болезнях. Раздражители, возникшие во время иглоукалывания, иногда не достают до рецепторов костей, которые расположены под хрящом.
Физиологическое обоснование метода внутритканевой электростимуляции
Основным источником болей является кость и надкостница, тогда как нервы и мышцы вовлечены в патологический процесс опосредованно. Внутритканевая электростимуляция воздействует током на костные рецепторы непосредственно в зоне болезненного очага. Ток проходит по нервам, нормализуя их проводимость. Это благотворно сказывается на жизнедеятельности тканей и органов, улучшает костное кровообращение.
Нормализуется питание хрящевой ткани, предотвращается её распад в суставах и межпозвоночных дисках. Дистрофические процессы сначала замедляются, а затем останавливаются. Прекращается образование наростов на костях, уменьшается отёк в тканях, которые давят на корешки спинного мозга. Тем самым устраняется источник боли в костной ткани, ликвидируются триггерные зоны.
Показания к внутритканевой электростимуляции по методу Герасимова
Внутритканевая электростимуляция по методу Герасимова применяется при следующих заболеваниях:
- остеохондроз
- межпозвоночная грыжа
- артрозы
- артриты
- мигрень
- остеоартрозы
- периартрит плечевого сустава
- вегетососудистая дистония
Процедура обладает следующими преимуществами:
- безболезненна;
- не обладает побочными эффектами, не даёт осложнений;
- позволяет отказаться от медикаментозной терапии;
- в 90-95 % случаев приводит к исчезновению болей при остеохондрозе;
- увеличивает в 3 раза срок ремиссии по сравнению с методами традиционной медицины.
Электростимуляция по Герасимову является альтернативой хирургическому лечению, позволяет вылечить заболевание в 3-4 раза быстрее по сравнению с другими методами, в том числе лазерными технологиями. Под воздействием лечебного тока устраняется не только симптоматика заболевания, но и причина, восстанавливается структура тканей периферической нервной системы. Эффект заметен после 1-2 сеансов, а стабильность лечения видна уже через 1-2 недели. Полный цикл электростимуляции состоит из нескольких индивидуально назначенных сеансов по 30 минут, которые проводятся с перерывом в 1-2 дня и не требуют постельного режима.
Противопоказания к электростимуляции по методу Герасимова
Противопоказания к внутритканевой электростимуляции аналогичны другим электропроцедурам:
- гемофилия;
- злокачественные новообразования;
- инфекционные заболевания в острой форме;
- беременность;
- наличие кардиостимулятора;
- гипертоническая болезнь в стадии декомпенсации;
- индивидуальная повышенная чувствительность к электротоку;
- сердечно-легочная недостаточность 3 степени и выше;
- тяжёлая форма аритмии.
Для полного исцеления пациента иной раз достаточно двух сеансов внутритканевой электростимуляции. За это время боль отступает, а последующие 3-4 сеанса дают стойкий эффект. Курс лечения большинства заболеваний обычно не превышает 1-2 недель. Метод Герасимова врачи Юсуповской больницы сочетают с традиционными методами терапии.

Методика внутритканевой электростимуляции по Герасимову
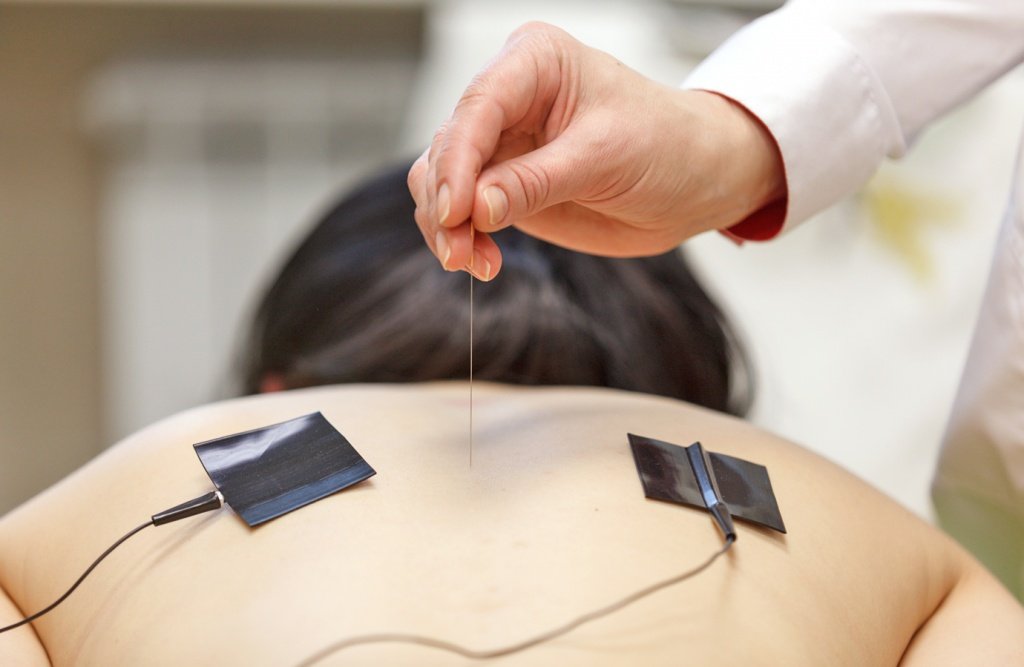
Метод внутритканевой электростимуляции по Герасимову утверждён Минздравом России и числится в государственном реестре под № 2001/115. Для проведения процедуры используют одноразовые иглы. В отличие от иглоукалывания для введения игл вычисляются не специальные точки, а применяется схема сегментарной иннервации тканей. Иглы вводят под кожу в зоне, требующей лечения. По этому проводнику проходит лечебный ток к участку, поражённому патологическим процессом. Его импульсы максимально приближены к биотокам самого организма. После того как по игле начинает идти ток, пациент чувствует лишь небольшую вибрацию.
В результате воздействия тока в костях происходят следующие изменения:
|
улучшается костное кровообращение |
регенерируется хрящевая ткань в межпозвонковых дисках |
|
нормализуется костная структура |
снимается спазм мышц |
|
проходит боль |
становятся гибкими и обретают первоначальную амплитуду движения в суставах |
Процедура абсолютно безболезненна для пациента. О внутритканевой электростимуляции по Герасимову отзывы только положительные.
Для того чтобы пройти курс внутритканевой электростимуляции по методу Герасимова следует позвонить по телефону Юсуповской больницы. Контакт центр работает круглосуточно. Процедуру проводят специалисты, которые прошли специальную подготовку по использованию методов электростимуляции при заболеваниях опорно-двигательного аппарата.
Внутритканевая электростимуляция
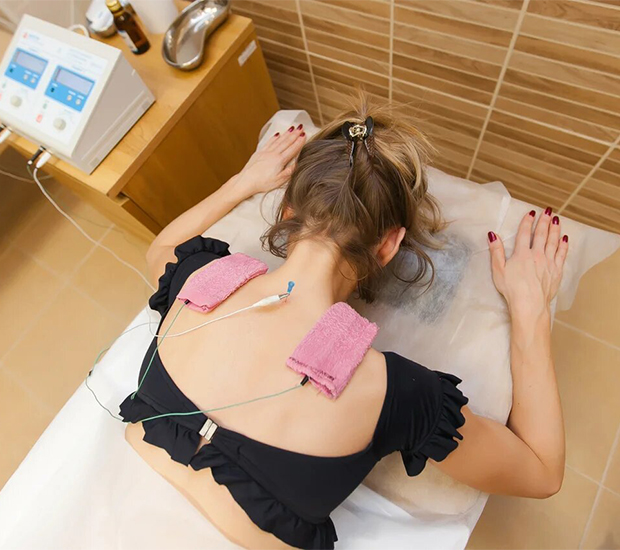
Врачи Юсуповской больницы для лечения головной боли, болевого синдрома при грыже позвоночника, заболеваниях суставов применяют метод внутритканевой электростимуляции. Это физиотерапевтическая процедура, которую проводит врач, прошедший специальную подготовку по применению этого инновационного метода лечения. Внутритканевая электростимуляция колена проводится при гонартрозе.
При проведении процедуры в Юсуповской больнице для доставки лечебного сигнала используют одноразовую тонкую иглу. Её вводят на небольшую глубину в мягкие ткани, чаще всего к остистому отростку позвонка или к суставной поверхности. Для получения лечебного эффекта применяют специальный модулированный электрический сигнал, который по параметрам сходный сигналами, имеющимися в организме человека, но многократно усиленный.
Записаться на консультацию
Механизм действия
Физиотерапевты Юсуповской больницы проводят внутритканевую электростимуляцию при наличии следующих показаний:
- боли в спине, остеохондроз позвоночника;
- небольших грыж межпозвонкового диска, боли и снижении силы в руке или ноге после операций на позвоночнике;
- боли в нижней конечности, причиной которых является протрузия межпозвоночного диска;
- радикулопатии, ишиаса, радикулита, люмбаго;
- повреждения периферического нерва (восстановления происходит в 4-8 раз быстрее);
- сужения позвоночного канала.
Противопоказаниями к внутритканевой электростимуляции являются:
- инфекционные заболевания;
- активная фаза ревматоидного полиартрита;
- наличие установленного кардиостимулятора (водителя ритма);
- беременность;
- злокачественные новообразования.
Внутритканевая электростимуляция при грыже позвоночника способствует уменьшению болевого синдрома и предотвращает прогрессирование процессов дегенерации.
Перед проведением процедуры пациентов консультирует невролог, терапевт, кардиолог, ревматолог. Женщины проходят тест на беременность, их осматривает онколог.
Записаться на консультацию
Оставьте заявку и наши врачи ответят на все ваши вопросы!
Методика
Пациент удобно располагается на мягкой кушетке. Врач-физиотерапевт вводит иглу-электрод и вторым, накожным электродом задаёт направление распространения сигнала. Это несколько зон иннервации одного или двух сегментов спинного мозга. Длительность процедуры варьирует от 30 до 60 минут. Пациент ощущает в это время лёгкую вибрацию. Внутритканевая электростимуляция проводится 1-3 раза в неделю. Курс лечения состоит из 6-8 процедур.
Метод внутритканевой электростимуляции прекрасно сочетается с другими методами реабилитации, используемыми в Юсуповской больнице:
- массажем;
- кинезиотерапией или лечебной физкультурой;
- кинезиотейпированием;
- вытяжением позвоночника;
- теплолечением;
- мануальной терапией.
Оптимальную схему лечения пациента подбирает физиотерапевт во время первой консультации, на которую можно записаться по телефону Юсуповской больницы. Внутритканевую стимуляцию можно пройти по доступной цене в клинике реабилитации.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Профильные специалисты
Консультация врача физической и реабилитационной медицины, первичная 6 240 руб.
Консультация врача физической и реабилитационной медицины, повторная 4 360 руб.
Консультация врача ЛФК, первичная 6 240 руб.
Консультация врача ЛФК, повторная 4 360 руб.
Индивидуальное занятие по восстановлению речевых функций 5 810 руб.
Индивидуальное занятие на вертикализаторе с моделированием ходьбы 5 590 руб.
Индивидуальное занятие на подвесной системе Экзарта, 30 мин. 5 590 руб.
Роботизированная механотерапия, в т.ч. с биологической обратной связью 4 000 руб.
Коррекционное занятие с логопедом-дефектологом 4 830 руб.
Индивидуальный сеанс кинезиотерапии (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии (амбулаторный) 5 590 руб.
Индивидуальный сеанс кинезиотерапии в рамках комплексной программы (до 30 минут) 4 000 руб.
Индивидуальный сеанс кинезиотерапии с использованием подвесной разгрузочной системы Biodex Free Step 4 800 руб.
Описание препарата Неотон (порошок для приготовления раствора для инфузий, 1 г) основано на официальной инструкции, утверждено компанией-производителем в 2021 году
Дата согласования: 23.08.2021
Особые отметки:
Содержание
- Фотографии упаковок
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав
- Описание лекарственной формы
- Фармакологическое действие
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Заказ в аптеках Москвы
- Отзывы
Фотографии упаковок
23.08.2021
Действующее вещество
ATX
Фармакологическая группа
Состав
| Порошок для приготовления раствора для инфузий | 1 фл. |
| активное вещество: | |
| фосфокреатина натрия тетрагидрат | 1 г |
Описание лекарственной формы
Порошок белого цвета в виде гранул.
Растворитель — прозрачная бесцветная жидкость.
Фармакологическое действие
Фармакологическое действие
—
кардиопротективное.
Фармакодинамика
Фосфокреатин играет важную роль в энергетическом механизме мышечного сокращения. Он является резервом энергии в клетках миокарда и скелетных мышц и используется для повторного синтеза аденозинтрифосфорной кислоты (АТФ), при гидролизе которой высвобождается энергия для обеспечения процесса сокращения актомиозина.
Недостаточное поступление энергии в кардиомиоциты, связанное с замедлением окислительных процессов, — это ключевой механизм развития и прогрессирования повреждения миокарда. Недостаток фосфокреатина приводит к снижению силы сокращения миокарда и способности его к функциональному восстановлению. При повреждении миокарда существует тесная корреляция между количеством богатых энергией фосфорилированных соединений в клетках, жизнеспособностью клеток и их способностью восстанавливать сократительную способность.
Доклинические и клинические исследования позволили продемонстрировать кардиопротективное влияние фосфокреатина, что проявляется в дозозависимом положительном эффекте при токсическом воздействии на миокард изопреналина, тироксина, эметина, п-нитрофенола; в положительном инотропном действии при дефиците глюкозы, ионов кальция или при передозировке ионов калия; в снижении отрицательного инотропного действия, обусловленного аноксией.
Кроме того, добавление фосфокреатина в кардиоплегические растворы в концентрации 10 ммоль/л улучшает кардиопротективный эффект:
— снижается риск развития ишемии миокарда при кардиопульмональном обходном шунтировании;
— снижается риск развития реперфузионной аритмии при инфузионном введении до развития экспериментальной регионарной ишемии в результате наложения лигатуры на переднюю нисходящую ветвь левой коронарной артерии на 15 мин;
— снижает деградацию АТФ и фосфокреатина в клетках миокарда, сохраняет структуру митохондрий и сарколеммы, улучшает процесс функционального восстановления миокарда после остановки сердца, вызванной введением большой дозы калия, и снижает частоту реперфузионной аритмии.
Фосфокреатин оказывает кардиопротективное действие в эксперименте при инфаркте миокарда и аритмии, вызванных окклюзией коронарной артерии: сохраняет клеточный пул адениннуклеотидов за счет ингибирования ферментов, обусловливающих их катаболизм, подавляет деградацию фосфолипидов, возможно, улучшает микроциркуляцию в зоне ишемии, что обусловлено подавлением опосредованной аденозиндифосфорной кислотой агрегации тромбоцитов, стабилизирует гемодинамические показатели, предотвращает резкое снижение функциональных показателей сердца, оказывает антиаритмическое действие, снижает частоту и длительность фибрилляции желудочков и ограничивает зону инфаркта миокарда.
Фармакокинетика
Распределение. После однократной внутривенной (в/в) инфузии максимальная концентрация фосфокреатина в плазме крови определяется на 1–3-й мин. Наибольшее количество фосфокреатина накапливается в скелетных мышцах, миокарде и головном мозге. В тканях печени и легких накопление фосфокреатина незначительное.
Выведение. Выведение фосфокреатина двухфазное (быстрая и медленная фазы), что обусловлено его накоплением в тканях с последующим выведением из организма во вторую фазу.
Период полувыведения (T1/2) в быстрой фазе составляет 30–35 мин; в медленной фазе — несколько часов. Выводится почками.
Показания
Неотон применяется в составе комбинированной терапии следующих заболеваний и состояний:
острый инфаркт миокарда;
хроническая сердечная недостаточность;
интраоперационная ишемия миокарда;
интраоперационная ишемия нижних конечностей;
профилактика развития синдрома острого и хронического физического перенапряжения и улучшение адаптации спортсменов к экстремальным физическим нагрузкам (в спортивной медицине).
Противопоказания
повышенная чувствительность к препарату;
хроническая почечная недостаточность (при применении препарата в дозах 5–10 г/день);
возраст до 18 лет (эффективность и безопасность не установлены).
Применение при беременности и кормлении грудью
Клинических данных о применении Неотона при беременности нет. Однако исследования на животных не показали токсического действия препарата на фертильность крыс и эмбриофетальное развитие кроликов. Неотон можно применять при беременности только тогда, когда польза для матери превышает потенциальный риск для плода.
При необходимости применения препарата в период лактации, грудное вскармливание необходимо прекратить.
Способ применения и дозы
В/в (капельно или в виде быстрой инфузии).
Острый инфаркт миокарда. 1-е сут — 2–4 г препарата, разведенного в 50 мл воды для инъекций, в виде в/в быстрой инфузии с последующей в/в инфузией 8–16 г в 200 мл 5% раствора декстрозы (глюкозы) в течение 2 ч; 2-е сут — 2–4 г в 50 мл воды для инъекций в/в капельно (длительность инфузии не менее 30 мин) 2 раза в сутки; 3-е сут — 2 г в 50 мл воды для инъекций в/в капельно (длительность инфузии не менее 30 мин) 2 раза в сутки. При необходимости курс инфузий по 2 г препарата 2 раза в сутки можно проводить в течение 6 дней.
Хроническая сердечная недостаточность. В зависимости от состояния пациента можно начать лечение ударными дозами по 5–10 г препарата в 200 мл 5% раствора декстрозы (глюкозы) в/в капельно со скоростью 4–5 г/ч в течение 3–5 дней, а затем перейти на в/в капельное введение (длительность инфузии не менее 30 мин) 1–2 г препарата, разведенного в 50 мл воды для инъекций, 2 раза/сут в течение 2–6 нед или сразу начать в/в капельное введение поддерживающих доз препарата Неотон (1–2 г в 50 мл воды для инъекций 2 раза в сутки в течение 2–6 нед).
Интраоперационная ишемия миокарда. Рекомендуется курс в/в капельных инфузий длительностью не менее 30 мин по 2 г препарата в 50 мл воды для инъекций 2 раза в сутки в течение 3–5 дней, предшествующих хирургическому вмешательству, и в течение 1–2 дней после него. Во время хирургического вмешательства препарат Неотон добавляют в состав обычного кардиоплегического раствора в концентрации 10 ммоль/л или 2,5 г/л непосредственно перед введением.
Интраоперационная ишемия нижних конечностей. 2–4 г препарата Неотон в 50 мл воды для инъекций в виде в/в быстрой инфузии до хирургического вмешательства с последующим в/в капельным введением 8–10 г препарата в 200 мл 5% раствора декстрозы (глюкозы) со скоростью 4–5 г/ч во время хирургического вмешательства и в период реперфузии.
Для профилактики развития синдрома острого и хронического физического перенапряжения и улучшения адаптации спортсменов к экстремальным физическим нагрузкам (в спортивной медицине) препарат Неотон следует применять в дозе 1 г/сут в 50 мл воды для инъекций в/в капельно (длительность инфузии не менее 30 мин) в течение 3–4 нед.
Побочные действия
Повышенная чувствительность к препарату, снижение артериального давления (при быстром в/в введении).
Взаимодействие
При применении в составе комбинированной терапии препарат Неотон способствует повышению эффективности антиаритмических, антиангинальных средств и средств с положительным инотропным действием.
Неотон сохраняет стабильность в воде для инъекций, 5% растворе декстрозы (глюкозы) и кардиоплегических растворах.
Передозировка
В настоящее время о случаях передозировки препарата Неотон не сообщалось.
Особые указания
Препарат следует вводить в максимально короткие сроки с момента появления признаков ишемии, что обеспечивает более благоприятный прогноз заболевания. Применение препарата Неотон в высоких дозах (5–10 г/сут) сопровождается повышенным захватом фосфатов в почках, что влияет на обмен кальция, секрецию гормонов, регулирующих гомеостаз, функцию почек и обмен пуринов, поэтому не рекомендуется длительное применение препарата Неотон в высоких дозах.
Форма выпуска
Порошок для приготовления раствора для инфузий, 1 г. Во флаконе из нейтрального бесцветного стекла типа II с резиновой пробкой и алюминиевым колпачком под обкатку с отрывающейся крышечкой 1 г порошка. По 1 или 4 фл. вместе с инструкцией по применению помещают в картонную пачку.
Производитель
Альфасигма С.п.А., Виа Э. Ферми 1, 65020 Аланно (Пескара), Италия/Alfasigma S.p.A., Via E. Fermi 1, 65020 Alanno (Pescara), Italy.
Претензии потребителей и рекламации по качеству препарата принимаются по адресу: ООО «Альфасигма Рус», Россия, 125009, Москва, Тверская ул., 22/2, корп. 1, этаж 4-й, пом. VII, комн. 1.
Тел.: (495) 225-36-26.
Эл. адрес: info.ru@alfasigma.com
Условия отпуска из аптек
По рецепту.
Условия хранения
При температуре не выше 30 °C.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не применять по истечении срока годности, указанного на упаковке.
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в
соответствии со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 № 61-ФЗ.
Миотокс — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер:
ЛП-005821
Торговое наименование:
Миотокс.
Международное непатентованное или группировочное наименование:
Ботулинический токсин типа А – гемагглютинин комплекс.
Лекарственная форма:
раствор для внутримышечного введения.
Состав на 1 флакон:
| Наименование компонента |
Количество |
| Действующее вещество: | |
| Ботулинический токсин типа А – гемагглютинин комплекс |
100 ЕД |
| Вспомогательные вещества: | |
| Альбумин человека | 0,5 мг |
| Натрия хлорид | 9,0 мг |
| Вода для инъекций | до 1 мл |
Описание:
Прозрачная или слабо опалесцирующая жидкость от бесцветного до светло-желтого цвета.
Фармакотерапевтическая группа:
Миорелаксант периферического действия.
Код ATX:
М03АХ01.
Фармакологические свойства
Фармакодинамика
Молекула ботулинического токсина типа А состоит из двух цепей: тяжелой (с молекулярной массой 100 000 Да) и легкой (с молекулярной массой 50 000 Да), соединенных дисульфидной связью.
Тяжелая цепь обладает высоким сродством к специфическим рецепторам, локализованным на поверхности нейронов-мишеней. Легкая цепь характеризуется Zn2+ – зависимой протеазной активностью. Она специфична в отношении цитоплазматических участков синаптосомально связанного протеина с молекулярной массой 25 000 Да (SNAP-25), принимающего участие в процессах экзоцитоза.
Первая стадия действия ботулинического токсина типа А заключается в специфическом связывании молекулы с пресинаптической мембраной.
Вторая стадия – проникновение связанного токсина в цитоплазму нейронов путем эндоцитоза. Внутри клетки легкая цепь проявляет Zn2+-зависимую протеазную активность, избирательно разрушая белок SNAP-25, что на третьей стадии приводит к блокаде высвобождения ацетилхолина из пресинаптических окончаний холинергических нейронов.
Конечным результатом является продолжительная хемоденервация.
При внутримышечной инъекции ботулинического токсина типа А развиваются 2 эффекта: прямое ингибирование экстрафузальных мышечных волокон посредством ингибирования альфа-мотонейронов на уровне нервно-мышечного синапса и ингибирование активности мышечных веретен посредством ингибирования гамма-мотонейронного холинергического синапса на интрафузальном волокне. Снижение гамма-активности ведет к расслаблению интрафузальных волокон мышечного веретена и уменьшает активность 1а-афферентов. Это приводит к снижению активности как мышечных рецепторов растяжения, так и эфферентной активности альфа- и гамма-мотонейронов. Клинически это проявляется в выраженном расслаблении инъецированных мышц и в значительном уменьшении боли в них. Наряду с процессом денервации в этих мышцах, идет процесс реиннервации путем появления боковых отростков нервных окончаний, что приводит к частичному восстановлению мышечных сокращений через 4-6 месяцев после инъекции.
Клинически отмечается выраженное расслабление мышц, в которые была произведена инъекция. В денервированных мышцах происходит процесс реиннервации за счет формирования латеральных отростков нервных окончаний через 12 недель после инъекции, что приводит к восстановлению мышечных сокращений. Однако, отростки эффективны частично и впоследствии регрессируют, в то время как первичная нейромышечная передача активируется.
Фармакокинетика
Фармакологический эффект препарата развивается в месте инъекции. Доказано, что пресинаптический захват и ретроградный аксональный транспорт препарата из места введения незначителен.
В терапевтических дозах препарат не проникает через гематоэнцефалический барьер и не вызывает существенных системных эффектов. Выводится почками в виде нетоксичных метаболитов.
Антитела к ботулиническому токсину типа А могут формироваться после повторных инъекций в 1-5 % случаев. Продукции антител способствует введение больших доз препарата, а также повторное введение в малых дозах через короткие промежутки времени (менее 14 дней). При формировании антител к ботулиническому токсину типа А эффект от его дальнейшего применения может быть сниженным.
Показания к применению
Препарат Миотокс применяют у пациентов при следующих заболеваниях:
- Блефароспазм;
- Цервикальная дистония (спастическая кривошея);
- Временная коррекция внешнего вида мимических морщин верхней трети лица (межбровных, лобных морщин и периорбитальных морщин) у взрослых.
Противопоказания
Общие:
- Гиперчувствительность в анамнезе к любому компоненту препарата;
- Воспалительный процесс в месте предполагаемой инъекции (инъекций);
- Острая фаза инфекционных заболеваний;
- Беременность и период грудного вскармливания;
- Детский возраст до 18 лет.
Дополнительные противопоказания при применении при блефароспазме и коррекции морщин верхней трети лица:
- Выраженный гравитационный птоз тканей лица;
- Выраженные «грыжи» в области верхних и нижних век.
- Период менее 3 месяцев после перенесенной хирургической операции на лице.
Дополнительные противопоказания при коррекции морщин верхней трети лица:
- Миастения гравис или синдром Ламберта-Итона.
С осторожностью
Препарат применяют с осторожностью:
- У пожилых пациентов с отягощенным анамнезом и сопутствующей лекарственной терапией;
- У пациентов, имеющих дисфагию и аспирацию в анамнезе;
- У пациентов с патологическими изменениями роговицы (при проведении инъекции в области лица);
- У пациентов с экхимозами в месте введения препарата;
- У пациентов с нарушениями свертываемости крови и в случае сопутствующей терапии антикоагулянтами;
- В случае выраженной слабости или атрофии в мышце, в которую планируется вводить препарат;
- У пациентов с периферической моторной нейропатией (например, при амиотрофическом боковом склерозе или моторной нейропатии);
- У пациентов с субклиническими или клиническими признаками нарушения нервно-мышечной передачи (например, при миастении гравис или синдроме Ламберта-Итона);
- У больных, имеющих высокий риск развития закрытоугольной глаукомы, включая анатомическое сужение угла передней камеры глаза.
- У пациентов с повышенной чувствительностью к препаратам, содержащим белки, следует учитывать риск развития аллергической реакции и до проведения процедуры оценивать возможную пользу от лечения.
Применение при беременности и в период грудного вскармливания
Применение препарата Миотокс при беременности и в период грудного вскармливания противопоказано.
Способ применения и дозы
Для внутримышечного введения.
Введение препарата должно осуществляться только врачами соответствующей квалификации, которые получили специальную подготовку для проведения данного вида лечения и с использованием необходимого оборудования. Допускается проведение инъекций амбулаторно в условиях процедурного кабинета.
В начале терапии необходимо использовать минимальные рекомендуемые дозы. При последующих курсах инъекций эта доза может быть постепенно увеличена до максимально рекомендованной дозы, если это необходимо.
Универсальные оптимальные дозы и количество внутримышечных инъекций не определены для всех показаний. В таких случаях индивидуальный режим лечения для конкретного пациента должен быть определен врачом в соответствии с выраженностью и локализацией мышечной гиперактивности. Оптимальные дозы должны подбираться с помощью титрации, но рекомендуемая максимальная доза препарата не должна быть превышена. В некоторых случаях для более точного установления локализации патологического процесса используется электромиография.
Приготовление и хранение разведенного препарата
Приготовление разведенного раствора и его набор в шприц следует проводить на рабочей поверхности, покрытой бумажным полотенцем в полиэтиленовой подкладке, что дает возможность быстро удалить пролитый препарат.
Флакон препарата содержит 100 ЕД в 1,0 мл раствора. При необходимости, перед применением, для достижения желаемой концентрации, раствор препарата можно дополнительно развести 1-7 мл 0,9 % раствором натрия хлорида для инъекций. Флакон с препаратом помещают на рабочую поверхность и обрабатывают часть резиновой пробки этиловым спиртом. Пробку прокалывают стерильной иглой размером 23-25 G и вводят необходимое количество растворителя во флакон. Запрещается открывать флакон и удалять пробку. После вскрытия (прокалывания пробки флакона) препарат может храниться в оригинальном флаконе при температуре от 2 до 8 °С не более 72 часов. После разведения препарат может быть использован в течение 24 часов при условии правильного хранения. Неиспользованный препарат должен быть утилизирован в соответствии с действующими правилами уничтожения биологических отходов.
Препарат вводят инсулиновым или туберкулиновым шприцем. При введении препарата в мышцы лица положение пациента сидя, затылок зафиксирован.
Концентрации, получаемые при разведении препарата:
| Объем 0,9 % раствора натрия хлорида для инъекций, добавленного во флакон (мл) | Полученный объем препарата во флаконе (мл) | Полученная доза (ЕД на 0,1 мл) |
| без добавления NaCl | 1 | 10 |
| 1 | 2 | 5 |
| 1,5 | 2,5 | 4 |
| 3 | 4 | 2,5 |
| 4 | 5 | 2 |
| 7 | 8 | 1,25 |
Дозы, схемы и способы введения препарата при блефароспазме
Препарат Миотокс следует вводить внутримышечно в дозе 1,25-2,5 ЕД в каждую точку введения. При лечении двустороннего блефароспазма препарат вводить поверхностно внутримышечно шприцом с иглой калибром 28-30 G в следующие точки: две точки на верхнем веке, 1 точка на латеральной половине нижнего века и 1 точка у латерального угла глаза. Суммарная начальная доза не должна превышать 25 ЕД с каждой стороны.
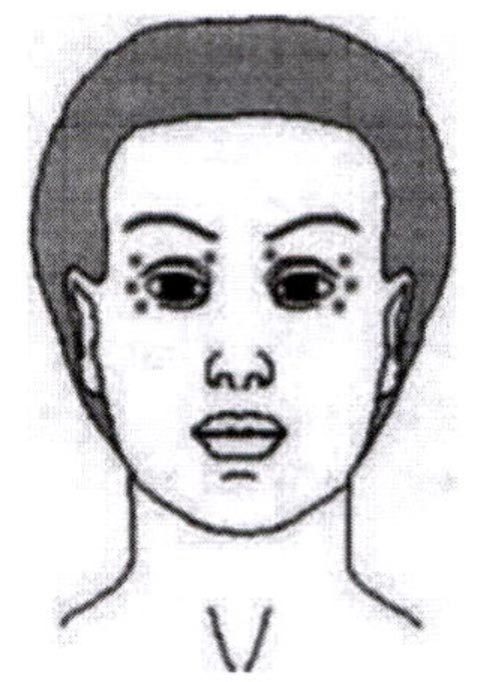
Для профилактики возникновения птоза, как осложнения процедуры, необходимо избегать введения препарата вблизи мышцы, поднимающей верхнее веко. Для профилактики диплопии, как осложнения процедуры, необходимо избегать введения препарата в медиальную часть нижнего века.
Дозы, схемы и способы введения препарата при цервикальной дистонии (спастической кривошее)
Раствор препарата вводят иглой размером 25-30 G. В клинических исследованиях, проводившихся с целью установления безопасности и эффективности препарата при цервикальной дистонии, суммарная доза разведенного препарата составила 200 ЕД.
Как и при любом медикаментозном лечении, для пациентов, не получавших ранее терапии ботулиническим токсином, в качестве начальной дозы используется минимальная эффективная доза. Суммарная доза 200 ЕД распределяется между спастичными мышцами шеи: т. splenis capitis, т. trapesius, т. sternocleidomasoideus, т. scalenus и т. levator scapulae. Инъецируемые мышцы выбираются врачом в зависимости от типа дистонии (антеро-, ретро-, латеро- или торти-коллис) индивидуально для каждого пациента.
При сложных формах кривошеи или слабом эффекте от лечения следует провести ЭМГ мышц шеи для более точного установления локализации напряженных мышц.
Дозы, схемы и способы введения препарата при коррекции мимических морщин:
Оптимальные дозы и число точек инъекций в одну мышцу могут отличаться у разных пациентов, поэтому необходимо выбирать индивидуальный режим дозирования.
Согласно данным клинических исследований, суммарная доза препарата составляет 30-50 ЕД в зависимости от глубины морщин.
Сглаживание межбровных морщин
В процессе формирования межбровных морщин участвуют т. corrugator supercilii (мышца, сморщивающая бровь) и т. procerus (мышца гордецов).
Для определения места инъекций пациента просят нахмуриться, в этот момент хорошо пальпируются т. corrugator supercilii, при этом отмечают точку наиболее выраженной мышечной активности, которая должна находиться на 0,5 см выше верхнего медиального края брови. Аналогичным образом производят разметку на другой стороне. Отмечают точку введения препарата в т. procerus, которая располагается в середине линии, соединяющей медиальные края бровей.
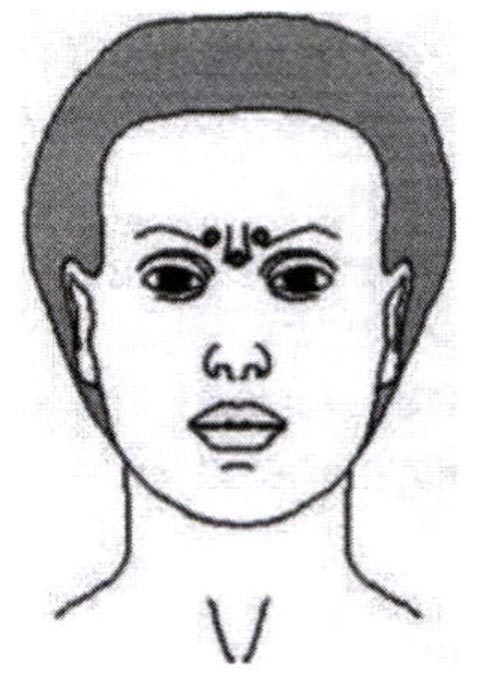
Игла вводится в толщу брюшка, направление иглы – либо под углом 45 °спереди назад, медиально, либо под углом 90°. Глубина введения иглы – 7-10 мм. Если игла упрется в надкостницу, ее надо вытянуть из тканей на 1 мм и после этого ввести препарат.
В каждую отмеченную точку вводят от 4 до 6 ЕД препарата или вводят по 4-4,5 ЕД препарата в обозначенные три точки и по 3 ЕД в две дополнительные латеральные точки т. corrugator supercilii, которые располагаются на 5-7 мм выше и латеральнее первичных. Суммарная доза веденного при коррекции морщин межбровья препарата составляет 15-20 ЕД.
Для снижения риска развития птоза необходимо избегать введения препарата вблизи мышцы, поднимающей верхнее веко, особенно у пациентов с хорошо выраженной мышцей, опускающей бровь. При введении препарата в мышцу, сморщивающую бровь, инъекции необходимо производить в центральную часть мышцы, отступив не менее чем на 1 см выше дуги брови.
Сглаживание горизонтальных морщин в области лба
В образовании горизонтальных морщин в области лба участвует т. epicranius (надчерепная мышца), а именно ее лобная порция т. frontalis.
Для сглаживания лобных морщин пациента просят поднять брови и на максимуме амплитуды отмечают точки с наиболее выраженной мимической активностью. С целью исключения птоза брови, расстояние между точкой инъекции и верхним краем брови должно составлять не менее 2 см. Отмечается от 5 до 10 точек, их количество определяется врачом индивидуально для каждого пациента. Суммарная доза препарата, введенная в лобную мышцу должна составить 10-15 ЕД. Данное количество препарата равномерно распределяется на все отмеченные точки.
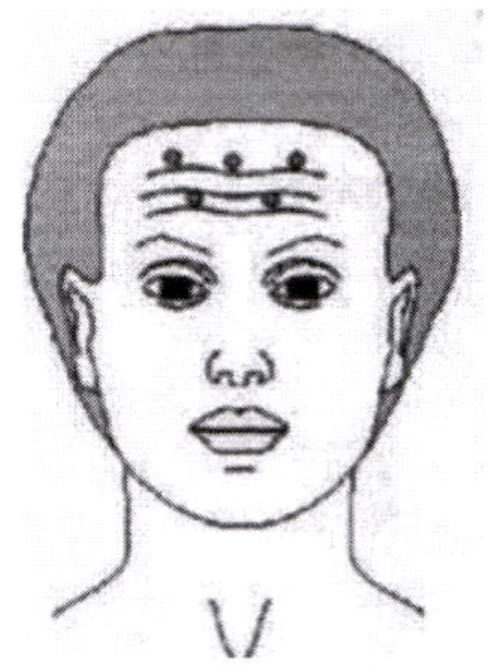
При проведении процедуры следует учитывать, что выраженные инволюционные изменения кожи лба ведут к значительному увеличению риска опущения бровей, что требует снижения дозировок или отказа от введения препарата во фронтальную область.
Для уменьшения риска птоза бровей инъекции должны осуществляться на расстоянии не менее 2-3 см от края брови.
Сглаживание морщин в периорбитальной области
Морщины, расходящиеся радиально вокруг глаз, так называемые «гусиные лапки», возникают в результате активности круговой мышцы глаза. Для выбора точек введения и дозы препарата пациента просят прищуриться и/или улыбнуться и в это время очерчивают примерные границы области с максимальным количеством складок.
Для коррекции «гусиных лапок» инъекции препарата проводят в проекции т. orbicularis oculi (круговая мышца глаза) в 2-4 точки с каждой стороны в область латеральной части нижнего века в местах максимальной мышечной активности. Точки должны располагаться на расстоянии не менее чем 1 см от наружного угла глаза в местах максимальной мышечной активности.
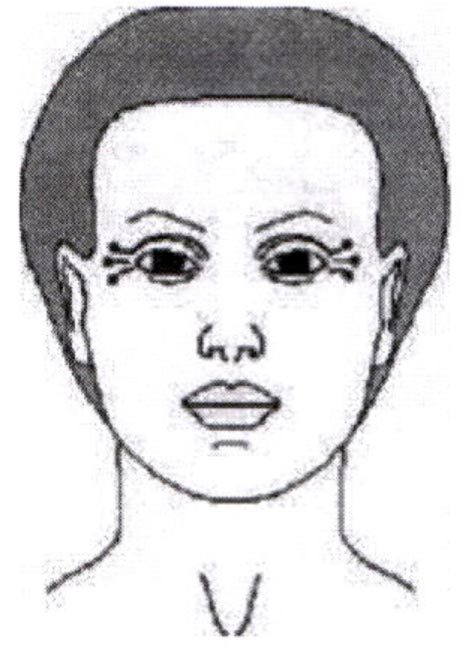
В каждую точку вводят 1-3 ЕД препарата, так чтобы суммарная доза препарата с каждой стороны составила 2,5-7,5 ЕД. Максимальная доза не должна превышать 20 ЕД препарата с каждой стороны за одну процедуру. Чтобы не нарушать пропорций лица необходимо тщательно следить за симметричностью расположения точек введения. Препарат в области «гусиных лапок» не вводится очень низко и глубоко, так как возможно нарушение симметричности углов рта и носогубной складки вследствие диффузии препарата в область т. zygomatius major (большая скуловая мышца).
Общие рекомендации для всех показаний к применению
При неэффективности первой процедуры, по сравнению с исходным состоянием, при любом выше описанном лечении, через 1 месяц после введения препарата, необходимо:
- Клиническое подтверждение действия токсина на инъецированную мышцу (мышцы), которое может включать электромиографическое (ЭМГ) исследование, выполняемое опытным специалистом в специализированном отделении;
- Анализ причин неэффективности процедуры, например, неадекватный выбор точек для инъекции, недостаточная доза, неправильная техника инъекции, признаки фиксированной контрактуры, слабость мышц-антагонистов, формирование токсиннейтрализующих антител;
- Повторная оценка целесообразности лечения ботулиническим токсином типа А;
- При отсутствии каких-либо нежелательных эффектов, связанных с первым введением препарата, при повторной процедуре должны быть соблюдены следующие условия: коррекция дозы с учетом анализа причин неэффективности предыдущей процедуры; ЭМГ-контроль; интервал между процедурами должен составлять не менее 3 мес.
- При отсутствии эффекта от введения препарата или снижения его выраженности после повторных инъекций, следует рекомендовать другие методы лечения.
Особые группы пациентов
Пожилые пациенты
Адекватных исследований дозировок в гериатрической популяции не проводилось. Рекомендовано использование наименьшей дозы, необходимой для достижения эффекта, соблюдая наибольший клинически допустимый интервал между введениями. При лечении пожилых пациентов с отягощенным анамнезом и сопутствующей терапией необходимо соблюдать осторожность.
Побочное действие
Указанные побочные эффекты и нежелательные реакции выявлены в ходе клинических исследований, а также в ходе опыта применения препаратов, содержащих ботулинический токсин типа А в качестве действующего вещества.
Как правило, нежелательные реакции проявляются в течение первых дней после инъекции и являются преходящими. В редких случаях длительность нежелательных реакций может составлять несколько месяцев и более.
Локальная мышечная слабость отражает ожидаемое фармакологическое действие ботулинического токсина на мышцу. Однако большие дозы могут вызвать слабость мышц помимо непосредственно тех, что локализованы в месте инъекций.
Как и при любой инъекционной процедуре, в месте введения могут отмечаться локальная болезненность, воспаление, парестезии, гипестезии, уплотнение кожи, отечность, эритема, локализованная инфекция, кровотечение и / или гематомы. Связанная с процедурой боль и / или тревога могут приводить к вазовагальным реакциям, включая транзиторную гипотензию и обмороки.
Описано повышение температуры и возникновение гриппоподобного синдрома.
Указанные ниже побочные эффекты приведены в соответствии с частотой их возникновения и представлены для каждого показания: очень часто (≥1/10), часто (<1/10, ≥1/100), нечасто (<1/100, ≥1/1000), редко (<1/1000, ≥1/10000), очень редко (<1/10000).
Блефароспазм
Нарушения со стороны нервной системы:
Нечасто: головокружения, парез мимической мускулатуры, паралич мимической мускулатуры.
Нарушения со стороны органа зрения:
Очень часто: блефароптоз.
Часто: точечный кератит, лагофтальм, сухость в глазах, фотофобия и повышенное слезоотделение, раздражение глаз.
Нечасто: кератит, эктропион (выворот века), диплопия, энтропион (заворот века), ухудшение и снижение остроты зрения.
Редко: отек века.
Очень редко: язвенный кератит, дефект эпителия роговицы, перфорация роговицы.
Нарушения со стороны кожи и подкожных тканей:
Часто: экхимозы.
Нечасто: сыпь / дерматит.
Общие расстройства и нарушения в месте введения:
Часто: раздражение и отек кожи лица.
Нечасто: утомляемость.
Цервикальная дистония (спастическая кривошея)
Инфекционные и паразитарные заболевания:
Часто: ринит и инфекции верхних дыхательных путей.
Нарушения со стороны нервной системы:
Часто: головокружение, гипертонус, гипестезия, сомноленция, головная боль.
Нарушения со стороны органа зрения:
Часто: диплопия и птоз.
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения:
Нечасто: одышка и дисфония.
Нарушения со стороны желудочно-кишечного тракта:
Очень часто: дисфагия.
Часто сухость во рту, тошнота.
Нарушения со стороны скелетно-мышечной и соединительной ткани:
Очень часто мышечная слабость.
Часто: скованность и болезненность движений.
Общие расстройства и нарушения в месте введения:
Очень часто: боль.
Часто: астения, гриппоподобный синдром, общее недомогание.
Нечасто: лихорадка.
Межбровные морщины
Инфекционные и паразитарные заболевания:
Нечасто: инфекции.
Нарушения психики:
Нечасто: тревожность.
Нарушения со стороны нервной системы:
Часто: головная боль, парестезии.
Нечасто: головокружение.
Нарушения со стороны органа зрения:
Часто: птоз века.
Нечасто: блефариты, боль в глазах, нарушения зрения (включая снижение его остроты).
Нарушения со стороны желудочно-кишечного тракта:
Часто: тошнота.
Нечасто: сухость во рту.
Нарушения со стороны кожи и подкожных тканей:
Часто: экхимозы, эритема, ощущение стянутости кожи.
Нечасто: отечность (лица, век, периорбитальной области), фотосенситизация, зуд, сухость кожи.
Нарушения со стороны скелетно-мышечной и соединительной ткани:
Часто: локальная мышечная слабость.
Нечасто: мышечные подергивания.
Общие расстройства и нарушения в месте введения:
Часто: боль в области лица, отек места инъекции, боль / жжение в месте инъекции.
Нечасто: гриппоподобный синдром, астения, лихорадка.
Лобные морщины
Инфекционные и паразитарные заболевания:
Часто: ОРВИ.
Нарушения психики:
Часто: чувство напряженности.
Нарушения со стороны нервной системы:
Очень часто: птоз брови, головная боль.
Нарушения со стороны органа зрения:
Очень часто: отек век.
Нарушения со стороны желудочно-кишечного тракта:
Часто: тошнота.
Нарушения со стороны кожи и подкожных тканей:
Часто: зуд лба.
Общие расстройства и нарушения в месте введения:
Часто: боль в области лба, гриппоподобный синдром.
Травмы, интоксикации и осложнения манипуляций:
Очень часто: синяки / кровоизлияния.
Периорбитальные морщины
Инфекционные и паразитарные заболевания:
Часто: гриппоподобный синдром.
Нарушения со стороны нервной системы:
Часто: головная боль.
Нарушения со стороны органа зрения:
Часто: опущение латеральной части верхнего века, отек века.
Общие расстройства и нарушения в месте введения:
Часто: геморрагии в месте инъекции.
Нечасто: боль в месте инъекции, парестезии.
Примечание: геморрагии и боль в месте инъекции связаны с процедурой инъекции.
Передозировка
Симптомы передозировки ботулиническим токсином проявляются через некоторое время после инъекции.
Чрезмерные дозы могут вызвать локальный или дистанционный, генерализованный и нейромышечный паралич.
В случае передозировки при инъекции или случайном приеме внутрь пациент должен находиться под медицинским контролем в течение нескольких недель с целью наблюдения возможных симптомов увеличения мышечной слабости, локальной или удаленной от места инъекции, и которые могут включать: птоз, диплопию, дисфагию, расстройство речи, общую слабость или дыхательную недостаточность. Необходимо предусмотреть возможность оказания немедленной медицинской помощи, в том числе, в условиях стационара.
В случае поражения мышц глотки и пищевода может произойти аспирация с последующим развитием аспирационной пневмонии.
При параличе дыхательных мышц необходимо проведение интубации и перевод на искусственную вентиляцию легких до улучшения состояния пациента. В дополнении к другим мерам общего поддерживающего лечения, может потребоваться проведение трахеостомии и продолжительная искусственная вентиляция.
При передозировке введение противоботулинической сыворотки (антитоксина) целесообразно в течение первых 3 часов. Однако введение сыворотки не способно купировать уже развившиеся к моменту ее введения клинические эффекты ботулинического токсина.
Взаимодействие с другими лекарственными средствами
Эффект ботулинического токсина типа А может усиливаться при одновременном применении с антибиотиками группы аминогликозидов, эритромицина, тетрациклина, полимиксинов или спектиномицином, а также с другими лекарственными средствами, влияющими на нейромышечную передачу (например, миорелаксантами).
Эффект препарата может быть снижен действием производным 4-аминохинолина. Эффект введения различных серотипов ботулинического нейротоксина одновременно или с интервалом в несколько месяцев неизвестен. Возможно усугубление нейромышечной слабости при введении другого ботулинического токсина до исчезновения эффектов ранее введенного ботулинического токсина.
Исследования по лекарственному взаимодействию не проводились. Клинически значимых случаев лекарственного взаимодействия не описано.
Особые указания
Инъекции препарата Миотокс должен проводить врач высокой квалификации, прошедший курс специальной подготовки в лечении подобных состояний ботулиническим токсином типа А.
Препарат применяется в специализированных медицинских учреждениях, а также амбулаторно в условиях процедурного кабинета при наличии средств противошоковой терапии. Препарат хранится в отдельной закрытой маркированной коробке в холодильнике. Оставшийся после проведения инъекций неиспользованный раствор препарата, а также вспомогательные инструменты и материалы, находившиеся в контакте с препаратом (шприцы, иглы и т.д.), должны быть утилизированы в соответствии с действующими правилами уничтожения биологических отходов.
Рекомендуемые дозы и частота введения препарата не должны быть превышены в связи с потенциальным риском передозировки, чрезмерной мышечной слабости, дистантного распространения токсина и формирования нейтрализующих антител. При первичном курсе лечение необходимо начинать с самой минимальной рекомендуемой дозы для конкретного показания к применению.
Врачи и пациенты должны быть осведомлены, что побочные реакции могут возникнуть, несмотря на хорошую переносимость предыдущих инъекций. Необходимо соблюдать осторожность и внимательность при каждой процедуре.
Пациенты, получающие препарат в терапевтических дозах, могут также испытывать выраженную мышечную слабость.
Следует применять с крайней осторожностью и под постоянным контролем у пациентов с субклиническими или клиническими признаками нарушения нервно-мышечной передачи, например, при миастении гравис или миастеноподобных синдромах, у больных с периферическими моторными нейропатическими заболеваниями (например, боковым амиотрофическим склерозом или моторной нейропатией), а также у пациентов с сопутствующей неврологической патологией. Эти пациенты могут иметь повышенную чувствительность к данной группе препаратов даже в терапевтических дозах, что может приводить к развитию выраженной мышечной слабости и высокому риску возникновения клинически значимых системных эффектов, включая тяжелую дисфагию и нарушения дыхания. В таких случаях ботулинический токсин должен быть использован под контролем специалиста и только тогда, когда польза от лечения превышает риск. Больные с дисфагией и аспирацией в анамнезе должны лечиться с особой осторожностью.
При проведении инъекций в область лица у пациентов с высокой степенью миопии, закрытоугольной глаукомой, введение препарата определяется по результатам заключения офтальмолога. Редкое моргание, связанное с введением ботулинического токсина в круговую мышцу глаза, может приводить к возникновению патологических изменений роговицы, персистирующим дефектам эпителия, особенно у пациентов с патологией VII пары черепно-мозговых нервов, и требует дальнейшего наблюдения у специалиста. Следует тщательно изучить чувствительность роговицы глаз, которые были ранее оперированы, избегать введения препарата в область нижнего века для профилактики развития выворота века, а также активно лечить любые дефекты эпителиального покрова. Для этого могут применяться капли с защитными свойствами, мази, терапевтические мягкие контактные линзы, закрытие глаза повязкой или другим способом.
В мягких тканях век легко возникают экхимозы. Для снижения частоты их появления необходимо легко надавить на место инъекции сразу после введения препарата.
При отягощенном аллергологическом анамнезе, особенно при наличии у пациента повышенной чувствительности к препаратам, содержащим белки, следует учитывать риск возникновения аллергической реакции при оценке возможной пользы лечения.
Препарат необходимо с осторожностью применять в следующих случаях:
— При выраженной асимметрии лица,
— При птозе, дерматохалазисе.
— Глубоких рубцах,
— У пациентов с плотной кожей или при отсутствии значительного сглаживания вертикальных мимических межбровных морщин при механическом растяжении кожи.
Пациентам и лицам, осуществляющим уход, следует рекомендовать немедленно обратиться за медицинской помощью в случае возникновения нарушений глотания, речи и дыхания.
Следует с осторожностью вводить препарат в непосредственной близости от легких, особенно их верхушек.
Как и при любом методе лечения, дающем ранее обездвиженным пациентам возможность вернуться к физической активности, пациента следует предупредить о важности восстанавливать активность постепенно.
Перед инъекцией препарата Миотокс необходимо уточнить анатомию соответствующих областей и любые изменения анатомии в результате предшествовавших операций; следует избегать инъекций в легко повреждаемые анатомические структуры.
Формирование нейтрализующих антител к ботулиническому токсину может снижать эффективность препарата за счет инактивации биологической активности токсина. По данным клинических исследований, введение препарата с большей частотой и в больших дозах может приводить к росту случаев формирования антител. Потенциальное формирование антител может быть минимизировано путем введения наименьших эффективных доз с максимальными клинически допустимыми интервалами между инъекциями.
Клинические флюктуации при повторном применении препарата Миотокс (как и для всех ботулинических токсинов) могут быть результатом различий в технике разведения препарата, интервалах между инъекциями и инъецируемых мышцах, а также небольших колебаний значений активности препарата, определяемой биологическим методом.
Пациентам с цервикальной дистонией
Пациенты со спастической кривошеей должны быть проинформированы о возможности развития дисфагии различной степени выраженности: от легкой до тяжелой. Дисфагия может сохраняться от 2 до 3 недель после введения препарата, было сообщено о случае сохранения дисфагии до 5 месяцев. Дисфагия может явиться потенциальной причиной аспирации, диспноэ, требующих интубации. В редких случаях возможно развитие аспирационной пневмонии с летальным исходом.
Показано, что группу повышенного риска развития дисфагии составляют больные со сниженной массой мышц шеи, а также у пациентов, которым препарат вводится в грудинно-ключично-сосцевидные мышцы с обеих сторон. Развитие дисфагии связывают с проникновением токсина в мышечный слой стенки пищевода. Введение препарата в мышцу, поднимающую лопатку, может быть связано с повышением риска развития инфекционных заболеваний верхних дыхательных путец и дисфагии.
Дисфагия может вносить вклад в ограничение поступления в организм пищи и воды, что приводит к потере массе тела и дегидратации. Группу повышенного риска развития дисфагии после введения препарата составляют пациенты с субклинической дисфагией.
Примечание: При назначении препарата Миотокс следует учитывать, что единицы действия препарата являются специфическими и не могут сравниваться с таковыми других препаратов, содержащих ботулинический токсин.
Утилизация препарата:
Сразу же после проведения инъекции оставшийся раствор препарата во флаконе и в шприце необходимо инактивировать разбавленным раствором гипохлорита натрия, содержащим 1% активного хлора (в течение не менее 18 ч), или при помощи автоклавирования при температуре (120±2) °С, давление пара 0,11 МПа (или 1,1 атм.), время выдержки (45±2) мин. Пролитый раствор препарата вытирают абсорбирующей салфеткой, смоченной в разбавленном растворе гипохлорита натрия.
Дезинфекцию необходимо проводить согласно установленным требованиям. Все вспомогательные материалы, находившиеся в контакте с раствором препарата, должны быть утилизированы способами, предусмотренными для уничтожения биологических отходов, или в соответствии со стандартной больничной практикой.
В случае контакта препарата с кожей нужно смыть раствор большим количеством воды. В случае попадания препарата в глаза нужно тщательно промыть глаза водой или раствором для промывания глаз. Раны, порезы и царапины в случае попадания в них препарата нужно тщательно промыть водой.
Влияние на способность управлять транспортными средствами, механизмами
Препарат Миотокс способен приводить к астении, мышечной слабости, головокружению и расстройствам зрения. В случае развития таких симптомов может создаваться опасность при управлении автомобилем или работе с движущими механизмами.
Форма выпуска
Раствор для внутримышечного введения 100 ЕД.
Первичная упаковка
По 1 мл во флаконах из стекла 1-го гидролитического класса, укупоренных резиновыми пробками, и завальцованных комбинированными колпачками. На флакон наносят этикетку.
Вторичная упаковка
1 флакон помещен в контурную ячейковую упаковку, которую вкладывают в картонную пачку вместе с инструкцией по медицинскому применению.
Условия хранения
При температуре от 2 до 8 °С. Замораживание не допускается.
Хранить в недоступном для детей месте!
Условия транспортирования
При температуре от 2 до 8 °С. Замораживание не допускается.
Срок годности
2 года.
Не применять по истечении срока годности, указанного на упаковке.
Условия отпуска
Отпускают по рецепту.
Юридическое лицо, на имя которого выдано регистрационное удостоверение, и организация, принимающая претензии на территории РФ:
ООО «Иннофарм», 1 15093, Российская Федерация, г. Москва, пер. Павловский 3-й, дом 14, комн.1.
Производитель:
ФГБНУ «ФНЦИРИП им. М.П. Чумакова РАН», Россия, г. Москва, поселение Московский, посёлок Института полиомиелита.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Действующим веществом препарата Лиотон 1000® Гель является гепарин (гепарина натриевая соль). Препарат Лиотон 1000® Гель выпускается в виде геля, предназначенного для нанесения на кожу. При нанесении на пораженные участки гепарин предотвращает образование тромбов в поверхностных венах, улучшает местную микроциркуляцию (циркуляцию крови в малых сосудах) и уменьшает отечность.
Лиотон 1000® Гель используется для:
• симптоматического лечения при заболеваниях поверхностных вен (такие, например, заболевания, для которых характерно варикозное расширение вен и их осложнения, образование тромбов в пораженных венах с воспалением или без воспаления стенки вен, воспаление тканей, окружающих вены, а также язвы, появляющиеся на коже в области варикозно расширенных вен);
• лечения при воспалении стенки вены, пораженной вследствие оперативных вмешательств;
• уменьшения выраженности явлений, имеющих место после оперативных вмешательств, проведенных на венах (например, синяки и отеки);
• устранения отеков и синяков в области суставов и мышц после их травм и растяжений.
Лиотон 1000® Гель можно использовать в качестве отдельно взятого препарата при наличии показаний к местному лечению, или же в комбинации с системным лечением.
• при наличии аллергии на гепарина натриевую соль или любые другие компоненты данного лекарственного средства (перечислены в разделе Состав).
Перед началом применения препарата Лиотон 1000® Гель обратитесь за консультацией к врачу или работнику аптеки:
• Если у Вас имеется повышенная склонность к кровотечениям. В этом случае Вашему врачу необходимо тщательно взвесить возможность применения препарата Лиотон 1000® Гель;
• Если у Вас после использования препарата Лиотон 1000® Гель появляются признаки аллергии (гиперчувствительность). В этом случае использование препарата Лиотон 1000® Гель должно быть немедленно прекращено;
• Если у Вас в области, где должен наноситься препарат, есть открытые раны, кровотечения на коже или же имеет место кожная инфекция: Лиотон 1000® Гель на такие места наносить нельзя. Лиотон 1000® Гель также не следует использовать на участках, не покрытых кожей (например, половые органы, рот).
Дети и подростки
Лиотон 1000® Гель не следует использовать у детей и подростков, поскольку безопасность и эффективность препарата в этой возрастной группе не выяснена.
В препарате Лиотон 1000® Гель содержатся метилпарагидроксибензоат (Е218), пропилпарагидроксибензоат (Е216), неролиевый ароматизатор и лавандиновое масло.
В этом лекарственном препарате содержатся вспомогательные вещества метилпарагидроксибензоат (Е218), пропилпарагидроксибензоат (Е216) в качестве консервантов. Они могут вызвать аллергические реакции, возможно, замедленного типа.
В этом лекарственном препарате содержатся ароматизаторы, в состав которых входят цитраль, цитронеллол, кумарин, D-лимонен, фарнезол, гераниол и линалоол. Цитраль, цитронеллол, кумарин, D-лимонен, фарнезол, гераниол и линалоол могут вызвать аллергические реакции.
Если Вы в настоящее время принимаете, принимали в недавнем прошлом или могли принимать любые другие лекарственные средства, сообщите об этом врачу или работнику аптеки.
Соблюдайте особую осторожность, если Вы принимаете пероральные антикоагулянты (т. е. лекарства для профилактики образования тромбов). В этих случаях нанесение гепарина на кожу может способствовать удлинению времени свертывания крови.
Данные по использованию препарата Лиотон® 1000 гель в период беременности или лактации отсутствуют.
В случае беременности или кормления грудью, а также при наличии возможной или планируемой беременности перед применением данного препарата обращайтесь за консультацией к врачу или работнику аптеки.
Лиотон 1000® Гель не оказывает влияния на способность управлять автомобилем и обслуживать механизмы.
Данный препарат следует использовать строго в соответствии с назначениями лечащего врача или указаниями, полученными от работника аптеки. Если у Вас имеются сомнения, проконсультируйтесь с лечащим врачом или работником аптеки.
Дозировка и способ применения
Наносите гель на пораженный участок от одного до трех раз в сутки и втирайте массажными движениями. Рекомендуется выдавливать из тюбика полоску геля длиной 3-10 сантиметров. Если симптомы, наблюдаемые у Вас, усугубились или же по истечении 7 дней улучшение не наступило, обратитесь к врачу.
Если Вы нанесли большее количество препарата Лиотон 1000® Гель, чем следовало
О случаях передозировки препарата Лиотон 1000® Гель сообщений не поступало.
В случае передозировки возможна нейтрализация действия гепарина протамина сульфатом.
Если Вы забыли нанести Лиотон 1000® Гель
Если Вы забыли нанести препарат Лиотон 1000® Гель, нанесите его, как только об этом вспомните. Не используйте препарат в двойной дозе для компенсации пропущенного нанесения.
Если у Вас появятся дальнейшие вопросы по применению данного препарата, обратитесь к своему врачу или работнику аптеки.
Как и все лекарственные средства, данный препарат может вызывать побочные действия, хотя они возникают не у всех.
Аллергические реакции на гепарин после его нанесения на кожу наблюдаются очень редко (менее чем у 1 из 10 000 пациентов).
В единичных случаях (неизвестно: на основании имеющихся данных частота оценке не поддается) могут развиться реакции повышенной чувствительности, такие как покраснение кожи и зуд. Эти реакции, обычно, исчезают вскоре после отмены препарата.
Сообщение о побочных действиях
При появлении каких-либо побочных действий обратитесь к врачу или работнику аптеки. Это касается любых возможных побочных действий, в том числе и тех, которые не описаны в данном листке-вкладыше. Вы также можете сообщить о побочном действии непосредственно через национальную систему оповещения. Сообщая о побочных действиях, Вы можете помочь собрать больше информации о безопасности данного лекарственного препарата.
Хранить в недоступном для детей месте.
По истечению срока годности, указанного на картонной упаковке и тубе, данное лекарственное средство больше не используйте. Датой окончания срока годности является последний день указанного месяца.
Срок годности препарата составляет 5 лет.
После первого вскрытия упаковки срок годности препарата составляет 6 месяцев.
Хранить при температуре не выше 25°С!
Не выбрасывайте никакие лекарственные препараты в канализацию. Проконсультируйтесь с работником аптеки в отношении того, как утилизировать ненужный лекарственный препарат. Эти меры способствуют защите окружающей среды.
— Действующим веществом является гепарина натриевая соль: 1000 ME (международных единиц) на 1 г геля.
— Прочие компоненты: этанол 96%, карбомер, триэтаноламин, метилпарагидроксибензоат (Е218), пропилпарагидроксибензоат (Е216), неролиевый ароматизатор (в нем содержатся линалоол, D-лимонен, гераниол, цитраль, цитронеллол и фарнезол), масло лавандиновое (в нем содержатся линалоол, D-лимонен, гераниол и кумарин), вода очищенная.
Лиотон 1000® Гель представляет собой бесцветный или слегка желтоватого оттенка почти прозрачный гель вязкой консистенции с приятным запахом.
Первичная упаковка представляет собой тубы, изготовленные из мягкого алюминия и покрытые изнутри нетоксичной эпоксидной смолой.
В одной оригинальной упаковке содержится:
тубы по 30г №1 с листком-вкладышем
тубы по 50г №1 с листком-вкладышем
тубы по 100г №1 с листком-вкладышем
В продаже имеются упаковки не всех размеров.
Без рецепта.
Владелец регистрационного удостоверения и производитель
Владелец регистрационного удостоверения
А. Менарини Индустриэ Фармачеутикэ Риунитэ с.р.л.
Виа Сеттэ Санти 3
Флоренция, Италия
Производитель
А. Менарини Мэнюфекчеринг Лоджистикс энд Сервисиз С.р.л.
Виа Сеттэ Санти 3
Флоренция, Италия
Лиотон® 1000 (Lioton® 1000)
💊 Состав препарата Лиотон® 1000
✅ Применение препарата Лиотон® 1000
Описание активных компонентов препарата
Лиотон® 1000
(Lioton® 1000)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2019.12.04
Владелец регистрационного удостоверения:
Код ATX:
C05BA03
(Гепарин натрия)
Лекарственная форма
| Лиотон® 1000 |
Гель д/наружн. прим. 1000 МЕ/1 г: тубы 30 г, 50 г или 100 г рег. №: П N012107/01 |
Гель для наружного применения бесцветный или со слегка желтоватым оттенком, почти прозрачный, вязкой консистенции, с приятным запахом.
Вспомогательные вещества: карбомер 940 — 1.25 г, метилпарагидроксибензоат — 0.12 г, пропилпарагидроксибензоат — 0.03 г, этанол 96% — 30 мл, неролиевое масло — 0.05 г, лавандовое масло — 0.05 г, троламин (триэтаноламин) — 0.85 г, вода очищенная — до 100 г.
30 г — тубы алюминиевые (1) — пачки картонные.
50 г — тубы алюминиевые (1) — пачки картонные.
100 г — тубы алюминиевые (1) — пачки картонные.
Фармакологическое действие
Прямой антикоагулянт для наружного применения. При наружном применении оказывает местное антитромботическое, антиэкссудативное, умеренное противовоспалительное действие. Блокирует образование тромбина, угнетает активность гиалуронидазы, активирует фибринолитические свойства крови. Проникающий через кожу гепарин уменьшает воспалительный процесс и оказывает антитромботическое действие, улучшает микроциркуляцию и активирует тканевой обмен, благодаря этому ускоряет процессы рассасывания гематом и тромбов и уменьшения отечности тканей.
Фармакокинетика
Незначительное количество гепарина абсорбируется с поверхности кожи в системный кровоток. Cmax активного вещества в крови отмечается через 8 ч после аппликации. Гепарин натрия выводится главным образом почками, T1/2 12 ч. Не проникает через плацентарный барьер.
Показания активных веществ препарата
Лиотон® 1000
Заболевания поверхностных вен: варикозное расширение вен, хроническая венозная недостаточность и связанные с ней осложнения (поверхностный тромбофлебит, поверхностный перифлебит); тупые травмы и ушибы мягких тканей; подкожные гематомы (в т.ч. гематомы после флебэктомии); локализованные инфильтраты и отеки мягких тканей.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Наружно. Гепарин натрия в соответствующей лекарственной форме наносят на кожу. Применяют 1-3 раза/сут ежедневно до исчезновения воспалительных явлений, в среднем от 3 до 7 дней.
Побочное действие
В отдельных случаях: реакции повышенной чувствительности, которые могут быть обусловлены активным веществом, а также вспомогательными веществами, входящими в состав используемого лекарственного препарата — покраснение кожи, кожный зуд, которые, как правило, проходят после прекращения применения препарата.
Противопоказания к применению
Повышенная чувствительность к гепарину натрия, язвенно-некротические изменения кожи в местах предполагаемого нанесения лекарственного средства, травматическое нарушение целостности кожных покровов, повышенная склонность к кровоточивости, тромбоцитопения, возраст до 18 лет.
Применение при беременности и кормлении грудью
Применение при беременности и в период грудного вскармливания возможно в случае, если предполагаемая польза для матери превышает потенциальный риск для плода. Гепарин натрия не проникает через плацентарный барьер и в грудное молоко. В связи с незначительным всасыванием гепарина при наружном применении, не оказывает системного действия на организм.
Применение у детей
Противопоказано применение у детей и подростков в возрасте до 18 лет.
Применение у пожилых пациентов
Специальных предостережений не имеется.
Особые указания
Не рекомендуется применять при кровотечениях, при наличии местных гнойных процессов, а также наносить на открытые раны, слизистые оболочки.
С особой осторожностью следует применять при повышенной проницаемости сосудов.
Не рекомендуется при тромбозе глубоких вен.
При продолжительном применении препарата на обширных участках кожи и одновременном применении антикоагулянтов непрямого действия (в т.ч. варфарина, аценокумарола), следует контролировать протромбиновое время и время свертывания крови.
Лекарственное взаимодействие
Препарат для наружного применения, содержащий гепарин натрия не рекомендуется смешивать с другими средствами для наружного применения.
Не рекомендуется одновременное нанесение с НПВС, тетрациклинами, антигистаминными средствами.
Совместное применение с пероральными антикоагулянтами может вызвать удлинение протромбинового времени.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Гепарин
(УСОЛЬЕ-СИБИРСКИЙ ХИМФАРМЗАВОД, Россия)
Гепарин
(МОСКОВСКИЙ ЭНДОКРИННЫЙ ЗАВОД, Россия)
Гепарин
(ТАТХИМФАРМПРЕПАРАТЫ, Россия)
Гепарин
(ПРОМОМЕД РУС, Россия)
Гепарин
(МУРОМСКИЙ ПРИБОРОСТРОИТЕЛЬНЫЙ ЗАВОД, Россия)
Гепарин
(ЗЕЛЕНАЯ ДУБРАВА, Россия)
Гепарин
(СИНТЕЗ, Россия)
Гепарин
(ФАРМПРОЕКТ, Россия)
Гепарин 1000
(АТОЛЛ, Россия)
Гепарин ДС
(ДАНСОН-БГ, Болгария)
Все аналоги
Лиотон 1000 гель : инструкция по применению
- Лекарственная форма•
- Состав•
- Описание•
- Фармакотерапевтическая группа•
- Фармакологические свойства•
- Показания к применению•
- Способ применения и дозы•
- Побочные действия•
- Противопоказания•
- Лекарственные взаимодействия•
- Особые указания•
- Передозировка•
- Форма выпуска и упаковка•
- Условия хранения •
- Срок хранения •
- Условия отпуска из аптек•
- Производитель•
- Цены•
100 г геля содержит
активное вещество — гепарина натрия 100 000 МЕ,
вспомогательные вещества: карбомер, метилпарагидроксибензоат, пропилпарагидроксибензоат, этанол, масло померанцевых цветов (неролиевое масло), лавандиновое масло, троламин, вода очищенная.
Почти прозрачный гель, бесцветный или слегка желтоватого цвета, вязкой консистенции, с ароматным запахом
Ангиопротекторы. Лечение синдрома варикозного расширения вен. Гепаринсодержащие препараты для местного применения Гепарин.
Код АТХ С05В А03
Фармакокинетика
В исследованиях фармакокинетики на животных установлено, что гепарин натрия всасывается в кровь при местном применении, его содержание в крови доходит до максимального уровня спустя 8 часов после применения и через 12-24 часа возвращается к норме, после чего гепарин натрия выводится, главным образом, с мочой.
При наружном применении Лиотон® 1000 гель не вызывал изменений показателей свертывающей системы крови человека.
Фармакодинамика
Лиотон® 1000 гель является антикоагулянтом прямого действия. Помимо хорошо известных антикоагуляционных свойств гепарин и гепариноиды могут оказывать противовоспалительное действие, подавлять развитие повышенной проницаемости стенок сосудов, вызванной гистамином, брадикинином и простагландином E1, уменьшать боли, препятствовать образованию и дальнейшему росту тромбов, а также способствовать их рассасыванию. Таким образом, Лиотон® 1000 гель, введенный чрескожным путем, оказывает противоотечное, антигрануломатозное, антиэкссудативное, противовоспалительное и антитромботическое действие.
— лечение заболеваний поверхностных вен: варикозное расширение вен, лимфангит, флеботромбоз, флебит, тромбофлебит, поверхностный перифлебит, постинъекционный флебит
— травмы и ушибы (травмы и растяжения мышечно-сухожильных и капсульно-связочных структур); инфильтраты и локализованные отеки; подкожные гематомы
Взрослым наружно: от одного до трех раз в день. 3 — 10 см (0,5-1г) столбика геля наносят на пораженный участок кожи и осторожно втирают.
Переносимость — как местная, так и общая — очень хорошая.
Редко
— аллергические реакции на гепарин в виде покраснения кожи и зуда, которые быстро исчезают после прекращения применения препарата
— чувствительность к гепарину или к любому другому компоненту препарата, в том числе на парабены
-детский и подростковый возраст до 18 лет
Применение гепарина может способствовать удлинению протромбинового времени у пациентов, принимающих пероральные антикоагулянты.
Не назначают местно одновременно с нестероидными противовоспалительными средствами, тетрациклинами и антигистаминными препаратами. Тем не менее, взаимодействия с другими лекарственными средствами при местном применении не наблюдалось, чего, однако невозможно исключить в случае длительного применения.
При наличии геморрагий следует тщательно взвесить вопрос о применении препарата Лиотон® 1000 гель.
Лиотон® 1000 гель не следует применять при кровотечениях, наносить на открытые раневые поверхности или на слизистые оболочки, а также на инфицированные участки при наличии гнойных процессов.
В Лиотоне® 1000 геле содержатся в качестве вспомогательных веществ метил-п-гидроксибензоат и пропил-п-гидроксибензоат; поэтому его нельзя применять у пациентов с аллергией на парабены.
Применение в педиатрии
Из-за ограниченного опыта применения препарата у детей и по причине того, что имеется недостаточное количество данных исследований, использовать этот препарат при лечении детей не следует.
Беременность и период лактации
Специфических данных по применению препарата во время беременности и в период кормления грудью не имеется.
Гепарин не преодолевает плацентарный барьер и не выводится с материнским молоком. Однозначных данных о том, что при местном применении гепарин способствует развитию врожденных пороков, не имеется. В период грудного вскармливания Лиотон® 1000 гель не следует наносить на область груди. В период беременности и кормления грудью гепарин должен применяться только в случаях крайней необходимости, после тщательной оценки соотношения пользы для матери и риска для плода.
Особенности влияния лекарственного средства на способность управлять транспортным средством и потенциально опасными мехнаизмами
Лиотон® 1000 гель не влияет на реакционную способность, поэтому отрицательного воздействия на способность к вождению транспортного средства и обслуживанию машин не оказывает
До сих пор случаи передозировки не описаны. При местном применении передозировка маловероятна. При случайном проглатывании геля могут развиться системные побочные действия, выраженность которых зависит от количества принятого внутрь препарата. Принятый внутрь гепарин не всасывается. Тем не менее, в случае передозировки лечение должно носить симптоматический, поддерживающий характер.
По 30, 50 и 100 г препарата помещают в алюминиевую тубу.
По 1 тубе вместе с инструкцией по применению на государственном и русском языках помещают в картонную пачку.
Хранить при температуре не выше 25 °C
Хранить в недоступном для детей месте!
5 лет
После истечения срока годности лекарственное средство использовать нельзя.
6 месяцев после вскрытия тубы.
А. Менарини Мэнюфекчеринг Лоджистикс энд Сервисиз С.р.л., Италия
50131 Флоренция, Италия


