Интерпретация лабораторных данных (справочное пособие)
Категория:
КазМУНО (АГИУВ). Кафедра анестезиологии и реаниматологии
Информация
Интерпретация лабораторных данных
(справочное пособие)
Интерпретация лабораторных данных
Справочное пособие – 2010, 40 с.
Составители: к.м.н. Батырханова Н.М., ассистент Прмагамбетов Г.К., резидент Иманбекова К.Б., резидент Тлеубаев С.С., под редакцией доцента Чурсина В.В
Справочное пособие содержит информацию об основных лабораторных показателях и об отклонении величин этих показателей при различных состояниях. Предназначается для врачей всех специальностей, курсантов ФПК и студентов медвузов.
Интерпретация основных лабораторных показателей
1. Форменные элементы крови
Эритроциты
Эритроциты – норма – 4-5,5 млн. в 1 мкл крови у мужчин; 3,9-4,7 млн. в 1 мкл у женщин.
Основная функция эритроцитов – обеспечение дыхания тканей: перенос кислорода от легких к тканям и углекислого газа в обратном направлении.
Изменение числа эритроцитов. Повышение числа эритроцитов и их массы (гематокрит) в целом указывает на эритроцитоз, который может быть первичным (поражение эритропоэза, заболевания системы крови) или вторичным. Вторичный эритроцитоз чаще всего развивается вследствие кислородного голодания тканей и наблюдается при легочных заболеваниях, врожденных пороках сердца, при гиповентиляции, пребывании на высоте, накоплении карбоксигемоглобина при курении, молекулярных изменениях гемоглобина, нарушении выработки эритропоэтина вследствие образования опухоли или кисты. Относительное повышение эритроцитов определяется при гемоконцентрации, например, при ожогах, диарее, приеме диуретиков и т.д.
Понижение гемоглобина и эритроцитов является прямым непосредственным указанием на анемию (малокровие). Острая кровопотеря до одного литра принципиально не влияет на морфологию эритроцитов. Если в отсутствии кровопотери число эритроцитов снижается, то, естественно, следует предположить нарушение эффективности эритропоэза. Эффективный (действительный) эритропоэз может быть оценен с помощью следующих тестов: определения уровня утилизации железа эритроцитов, определения количества ретикулоцитов и скорости их созревания, измерения продолжительности жизни эритроцитов и других функциональных характеристик, определяющих их полноценность.
Скорость оседания эритроцитов (СОЭ)
Норма 1-10 мм/час у мужчин, 2-15 мм/час у женщин (несколько выше при беременности и, возможно при голодании).
Повышение СОЭ – высокочувствительный тест, но неспецифический, так как указывает на активно протекающий воспалительный процесс, не определяя его природы. При пониженном числе эритроцитов в крови СОЭ возрастает независимо от природы анемии.
Снижение СОЭ наблюдается при различных эритроцитозах.
Гематокрит:
у новорожденного – 44-62%
у трехмесячного – 32-44%
у ребенка в возрасте 1 года – 36-44%
у ребенка в возрасте 10 лет – 37-44%
у взрослого мужчины – 40-54%
у взрослой женщины – 36-47%
Ретикулоциты (Р) или полихромофильные клетки, — популяция новообразованных эритроцитов, еще сохранивших остатки эндоплазматического ретикулома и РНК; на выявлении одного из этих компонентов основана их идентификация. Норма 5-15% общего количества эритроцитов. Время жизни в костном мозге 36-44 часа; в периферической крови – 24-29 ч.
Повышение количества Р может служить критерием активации кроветворения в костном мозге. Наблюдается при кровопотере (особенно острой), гемолитических анемиях; в начале ремиссии при гипопластической анемии; при эффективной терапии анемий.
Снижение числа Р (абсолютное или относительное) – показатель снижения интенсивности кроветворения. Наблюдается при гипопластической анемии; при анемиях вызванных недостаточностью железа, витамина В12 или фолиевой кислоты; а также при приеме цитостатиков, лучевой болезни.
Лейкоциты
В норме 4000-9000 в 1 мкл крови.
Гранулоциты (Г). Сегментоядерные Г – крупные клетки, основная особенность которых заключается в наличии зернистости. Различают азурофильную (диаметр гранул 0,8 мкм) и специфическую (0,5 мкм) зернистость. Основная функция гранулоцитов (прежде всего нейтрофильных) – обнаружить, захватить и переварить с помощью гидролитических ферментов чужеродный для организма материал. Для эозинофильных гранулоцитов более типично двухсегментоядерное ядро. Они, наряду с другими лейкоцитами, способны к фагоцитозу, принимают участие в дезинтокискации продуктов белковой природы и играют значительную роль в аллергических реакциях организма.
Базофилы. Их структура изучена хуже других. Наличие в базофильных гранулах гистамина дает основание считать, что базофилы, наряду с эозинофилами, участвуют в аллергических реакциях организма, а также в обмене гистамина и гепарина. Основная функция базофилов – участие в иммунологических реакциях немедленного и замедленного типа.
Моноциты. Их основная функция состоит в эндоцитозе, переработке антигенов и представлении их Т-хелперами в комплексе с антигенами.
Лимфоциты крови здоровых людей можно разделить на 4 группы: большие лимфоциты (11,7±1,3%), малые светлые лимфоциты (75,25±1,66%), малые темные (12,12±1,14%) и лимфоплазмоциты (0,93±,15).
Изменение числа лейкоцитов
Повышение числа лейкоцитов (Л) в крови до нескольких сотен тысяч указывают на лейкоз. При хроническом лейкозе такое повышение наблюдается в 98-100% случаев, при острых лейкозах — в 50-60%. Изменение соотношения лейкоцитарного ряда в пунктате костного мозга и в крови служит основой диагностики лейкозов.
Повышение Л до нескольких десятков тысяч описывается как лейкоцитоз. Наблюдается пи острых воспалительных и инфекционных процессах; исключения составляют брюшной тиф, грипп, некоторые стадии сыпного тифа, корь. Наибольший лейкоцитоз (до 70-80 тыс.) отмечается при сепсисе.
Повышение числа Л при инфекционных заболеваниях в большинстве случаев сопровождается сдвигом формулы влево, то есть возрастанием палочкоядерных, юных, а в тяжелых случаях – миелоцитов, промиелоцитов, миелобластов.
При тяжелых инфекционных заболеваниях возможно изменение морфологии нейтрофилов: дегрануляция, вакуолизация и т.д.
Эозинофилия характерна для аллергических реакций, гельминтозов и стадии выздоровления при инфекционных болезнях.
Моноцитоз характерен для туберкулеза, сифилиса, бруцеллеза, протозойных и вирусных инфекционных заболеваний.
Лимфоцитоз типичен для коклюша, инфекционного мононуклеоза, при заболеваниях системы крови.
Снижение числа Л в крови ниже 4000 указывает на лейкопению. Обычно это чаще всего касается нейтрофилов, то есть лейкопения проявляется как нейтропения – агранулоцитоз. Нейтропения может быть проявлением хронической идиопатической нейтропении, возникать под влиянием цитостатиков, болезни системы крови, системной красной волчанки, ревматоидного артрита, малярии, сальмонеллеза, бруцеллеза. Развитию нейтропении способствует алкоголизм, диабет, тяжелый шок.
Лимфоцитопения при первичных иммунопатологических состояниях — агаммаглобулинемии разных типов, тимоме и др., при болезнях системы крови, синдроме Кушинга, почечной недостаточности. Как специфический синдром – при СПИДе, а также под влиянием облучения, кортикостероидной терапии, приема алкирующих препаратов и при тяжелых отеках.
Синдром эндогенной интоксикации
Маркеры эндогенной интоксикации
Лейкоцитарный индекс интоксикации (Кальф – Калиф Я.Я., 1941 г.)
Нормальные значения ЛИИ колеблются от 0,3 до 1,5
М – миелоциты Плазм.кл. – плазматические клетки
Ю – юные Мц – моноциты
П – палочкоядерные Лц – лимфоциты
Сегм. – сегментоядерные Эоз. – эозинофилы
Ядерный индекс интоксикации (Даштаянц Г.А., 1978 г.)
Норма – 0,05-0,08 — состояние больного оценивается как удовлетворительное, 0,3-1,0 – средней степени тяжести, более 1,0 — тяжелое
Продукты секреции макрофагов
Протеазы: активатор плазминогена, коллагеназа, эластаза, ангиотензин конвертаза.
Медиаторы воспаления и иммуномодуляции: интерлейкин 1, фактор некроза опухоли а, интерферон g, лизоцим, фактор активации нейтрофилов, компоненты комплемента С1, С2, С3, С5, пропердин, фактор В, Д, ИЛ-3, ИЛ-6, ИЛ-8, ИЛ-10, ИЛ-12, ИЛ-15.
Фактор роста: КСФ-ГМ, КСФ-Г, КСФ-М, фактор роста фибробластов, трансформирующий фактор роста.
Фактор свертывающей системы и ингибиторы фибринолиза: V, VII, IX, ингибиторы плазминогена, ингибиторы плазмина.
Адгезивные вещества: фибронектин, тромбоспондин, протеогликаны.
Функции мононуклеарных фагоцитов – участие в различных защитных реакциях организма и, в частности, в реакциях гуморального и клеточного иммунитета, выработка различных факторов, влияющих на кроветворение.
2. Показатели белкового обмена
Общий белок
Изменения концентрации белка могут иметь как абсолютный, так и относительный характер. Последний обычно наблюдается при изменении объема крови (плазмы). Так, гипергидратация приводит к относительной гипопротеинемии, дегидратация может скрыть абсолютную гипопротеинемию. Для того, чтобы отличить абсолютные изменения содержания белка в плазме от относительных, необходимо установить объем плазмы, либо определить гематокрит.
Гипопротеинемия /почти всегда связана с гипоальбуминемией/
1) относительная гипопротеинемия – вследствие гемодилюции (гипергидратации), например при сердечной декомпенсации, отеках на почве цирроза печени с асцитом, при избыточной инфузии безбелковых жидкостей.
2) недостаточное поступление белка с пищей – голодание, нарушение функции ЖКТ
3) понижение процессов биосинтеза белка в печени (развивается главным образом гипоальбуминемия) – хронический паренхиматозный гепатит, токсический гепатит, длительные нагноительные процессы, злокачественные новообразования, тяжелый тиреотоксикоз, эклампсия и др.
4) потеря белка – острые и хронические кровотечения, резко увеличенная проницаемость стенок капилляров (главным образом гипоальбуминемия), например при нефротическом синдроме (липоидный нефроз) в почках, при ожогах.
5) нарушения в синтезе белка – анальбуминемия, болезнь Вильсона 6) у женщин в период лактации и последних месяцев беременности
Гиперпротеинемия /почти всегда связана с гиперглобулинемией/
Относительная гиперпротеинемия – сгущение крови при дегидратации.
Абсолютная гиперпротеинемия (главным образом за счет гиперглобулинемии):
— незначительная, при инфекционном или токсическом раздражении ретикулоэндотелиальной системы, в клетках которой синтезируется глобулин, что имеет место при хроническом полиартрите и других хронических воспалительных процессах;
— стойкая (до 120 г/л м выше), при миеломной болезни (плазмоцитома), макроглобулинемии Вальденштрема.
Белковые фракции
Альбумин (сывороточный альбумин)
Физиологическая функция: поддержание коллоидно-осмотического (онкотического) давления плазмы крови, транспорт веществ как эндо-, так и экзогенного происхождения, воды, медикаментов.
Увеличение содержания альбумина:
— сгущение крови вследствие дегидратации.
Уменьшение содержания альбумина:
— общая гемодилюция, потери белка, нарушения его синтеза и увеличение распада
Альфа-глобулины
В них сосредоточена основная масса белков острой фазы.
Увеличение их концентрации:
— в остром периоде многих заболеваний, а также при активировании хронических процессов – каждый раз, когда имеет место воспаление в результате инфекции, аллергии или деструкции. Это можно наблюдать при лихорадке, хронических инфекциях, ревматизме, инфаркте миокарда, ожогах, травмах, злокачественных опухолях, особенно при их метастазировании.
Уменьшение содержания:
— угнетение их синтеза в печени на ранних стадиях гепатита или при общем снижении активности биоэнергетических процессов, наступающих при гипотиреозе.
Бета-глобулины
В них сосредоточена основная масса липопротеидов.
Увеличение их содержания:
— при гиперлипопротеидемиях любой этиологии, в том числе сопутствующих атеросклеротическому процессу, при нефротическом синдроме, диабете, гипотиреозе.
Гамма-глобулины
В их фракции преобладают иммуноглобулины, как неспецифические, так и несущие функции разнообразных антител.
Увеличение их содержания:
— при интенсификации иммунобиологических процессов, вызванных вирусными или бактериальными инфекциями, воспалениями, деструкцией тканей и ожогами – во всех случаях тогда, когда организм вырабатывает антитела и аутоантитела;
— при множественной миеломе и некоторых других онкологических заболеваниях, при которых развиваются клеточные клоны, вырабатывающие в больших количествах парапротеины – иммуноглобулины, лишенные свойств антител, которые относятся к категории патологических белков;
— относительное увеличение (сравнительно редко) при белковой недостаточности и голодании.
Уменьшение содержания:
— первичные гипо- и агаммаглобулинемии – многочисленные заболевания и состояния, приводящие к истощению иммунной системы: аллергия, хроническое воспаление, злокачественные опухоли в терминальной стадии, длительная терапия глюкокортикоидами.
Диспротеинемии — изменения процентного соотношения отдельных белковых фракций при нормальном общем содержании белка.
Комплексная оценка изменений белковых фракций
– тип протеинограмм (электрофореграмм).
1. Соответствующий острым воспалительным процессам (начальная стадия пневмонии, острый полиартрит, экссудативный туберкулез легких, острые инфекционные заболевания, сепсис, обширный инфаркт миокарда):
— альбумины: значительно уменьшены;
— альфа-1 и альфа –2 глобулины: больше выражены;
— гамма-глобулины: увеличение в поздние стадии заболевания.
2. Характерный для хронического воспаления (поздняя стадия пневмонии, хронический туберкулез легких, эндокардит, холецистит, цистит и пиелит):
— альбумины: значительное уменьшение;
— альфа-2 и гамма-глобулины: выраженное увеличение.
3. Отражающий нарушение функции почечного фильтра (генуинный или липоидный нефрозы, амилоидный нефроз, нефриты, нефросклероз, токсикоз беременности, терминальная стадия туберкулеза легких, кахексия и др.):
— альбумины: значительное уменьшение;
— альфа-2 и бета-глобулины: повышение;
— гамма-глобулины: умеренное снижение.
4. Соответствующий злокачественным новообразованиям (метастазы с различной локализацией первичной опухоли):
— альбумины: резкое снижение;
— глобулины: значительное увеличение всех фракций, особенно уровня бета-
глобулинов.
5. Характерный для гепатитов:
— альбумины: умеренное уменьшение;
— бета-глобулины: незначительное увеличение;
— гамма-глобулины: более выраженное увеличение.
6. Соответствующий циррозу печени:
— альбумины: значительное снижение;
— гамма-глобулины: сильное увеличение.
7. Характерный для механической желтухи:
— альбумины: уменьшение;
— альфа-2, бета- и гамма-глобулины: умеренное увеличение.
Пробы коллоидоустойчивости — косвенно обнаруживают изменения в составе белков сыворотки крови (диспротеинемические тесты).
Проба Вельтмана — реакция коагуляции с хлористым кальцием.
Норма: при добавлении 0,5-0,4 мл хлористого кальция или в 6-7 пробирках
Коагуляционная лента
|
№ пробирки |
1 | 2 | 3 | 4 | 5 | 6 | 7 | 7,5 | 8 | 9 | 10 |
| CaCl2 в мл | 1,0 | 0,9 | 0,8 | 0,7 | 0,6 | 0,5 | 0,4 | 0,35 | 0,3 | 0,2 | 0,1 |
укорочение норма удлинение
(сдвиг влево) (сдвиг вправо)
Удлинение полосы или повышение содержания гамма-глобулинов:
— фиброзные и пролиферативные процессы, паренхиматозное повреждение печени, гемолитические состояния. Например: болезнь Боткина, циррозы печени, острая желтая атрофия печени после переливания крови, многие воспалительные заболевания.
Укорочение полосы – увеличение количества альфа- и бета-глобулинов:
— острые воспалительные и экссудативные процессы – некрозы, опухоли. Например: экссудативная фаза ревматизма, активный процесс туберкулеза легких, нефрозы, злокачественные опухоли, экссудативный перитонит, большие потери жидкости, острые инфекционные заболевания.
Крайнее укорочение ленты (отрицательная проба) – при остром ревматизме.
Сулемовая проба
Норма: 1,6-2,2 мл (сулемы)
Положительная проба – меньше нормы (абсолютное или относительное увеличение бета – и гамма-глобулинов):
— без повышения температуры – поражение печени;
— с повышением температуры – хронические инфекционные заболевания (неспецифическое раздражение РЭС). Например: заболевания печени, хронические нефриты, нефрозы, пневмонии, туберкулез легких, миелома, инфекционные заболевания и др.
Тимоловая проба
Норма: 0-4 ЕД
Она становится положительной при уменьшении содержании альбуминов и увеличении уровня бета-, гамма-глобулинов и связанных с бета-глобулинами липидов (липопротеидов). Она гораздо более специфична для функционального исследования печени, чем другие коллоидноосадочные пробы.
Положительная проба – больше нормы:
— токсический гепатит;
— постгепатитный и постнекротический, особенно желтушный цирроз печени (в отличие от других форм цирроза);
— коллагеновые заболевания;
— вирусные инфекции.
Отрицательная проба:
— механическая желтуха (в 75% случаев), если не осложняется паренхиматозным гепатитом.
3. Остаточный азот и его компоненты
Сумма циркулирующих в крови низкомолекулярных азотистых соединений, которые являются шлаками и должны быть выделены из организма, называется остаточным азотом. При этом имеется в виду азот веществ, остающихся в растворе после осаждения белков (небелковый азот).
В остаточноазотную фракцию входят азот мочевины (50%), аминокислот (25%), креатинина (2,5%), креатина (5%), мочевой кислоты (4%), индикана (0,5%), аммиака и других небелковых веществ.
Остаточный азот
Около половины остаточного азота крови составляет азот мочевины. Клиническая трактовка изменений того и другого показателя практически одинакова, однако, определение мочевины методически проще. В настоящее время отдается предпочтение мочевине.
Увеличение остаточного азота в крови – азотемия. Ее причины в следующем разделе.
Мочевина
Подавляющая часть поступающих с пищей атомов азота в конечном итоге выводится из организма в виде мочевины. Она синтезируется в печени из азота аммиака и аминокислот в цикле последовательных реакций, который называется циклом мочевины. Выводится главным образом почками путем фильтрации в клубочках, однако в канальцах часть ее может реабсорбироваться. Сама по себе она малотоксична. Состояние, когда концентрация ее в крови в несколько раз превышает нормальную, называется уремией. Ее тяжесть определяется накоплением не самой мочевины, а других веществ, в частности калия и токсических производных гуанитидина.
Увеличение содержания мочевины в крови:
1. Почечная недостаточность:
— надпочечные причины: циркуляторная недостаточность, в результате которой нарушается фильтрация в клубочках, например при сердечной слабости, кровопотере, шоке, острой дегидратации;
— почечные причины: заболевания, приводящие к потере или временному выключению части клубочков;
— нарушение оттока мочи при закупорке мочевыводящих путей камнем, аденомой простаты, раком.
2. Усиленный распад тканей (гиперкатаболизм белков):
— обширная травма, ранний послеоперационный период, лихорадочные состояния, перитонит и др. При здоровых почках увеличение мочевины не может быть значительным, но, накладываясь на их недостаточность приводит к выраженным сдвигам.
3. Хлоропривная уремия:
— развивается вследствие недостатка хлорида натрия в организме, возникает чрезвычайно редко и, видимо, бывает опосредована нарушением гемодинамики.
Креатинин
Повышение креатинина в крови:
— наступает при потере значительного количества нефронов. В то время как уровень мочевины в крови чутко реагирует даже на небольшие функциональные изменения, креатинин долгое время остается в пределах нормы. Зато клиренс креатинина позволяет оценивать клубочковую фильтрацию и в диагностическом отношении очень важен.
Клиренс (очищение) эндогенного креатинина (проба Реберга): в крови и моче определяют концентрацию креатинина, затем по специальным формулам рассчитывают фильтрацию и реабсорбцию. Величина клубочковой фильтрации является показателем количества функционирующей почечной паренхимы, т.е. по клиренсу креатинина можно судить о степени поражения почек.
Норма:
— клубочковая фильтрация: 80-120 мл/мин;
— канальциевая реабсорбция: 0,97-0,99 (97-99%).
4. Ферменты
Согласно международной договоренности, о количестве фермента судят по его активности, поэтому оба эти понятия употребляются как синонимы.
| Название фермента |
Заболевание или состояние, при котором активность фермента в плазме повышена, а диагностическое значение |
|
| существенно | несущественно | |
| аспартатаминотрансфераза | инфаркт миокарда |
гепатиты, недостаточность правого сердца, повреждение мышц, почек и мозга |
| аланинаминотрансфераза | гепатит | инфаркт миокарда |
| лактатдегидрогеназа |
гемолиз, анемии, мононуклеоз, физические нагрузки |
|
| изоферменты ЛДГ1 и ЛДГ2 |
инфаркт миокарда, другие поражения мышцы сердца (ревмокардит, операции) |
отравления, тиреотоксикоз, опухоли |
| ЛДГ2 , ЛДГ3 и ЛДГ4 |
заболевания бронхов и легких |
панкреатиты |
| ЛДГ5 |
паренхиматозный гепатит, нефрит |
злокачественные опухоли |
| креатинфосфокиназа |
инфаркт миокарда, злокачественная гипертермия, связанная с наркозом |
физическая нагрузка, мышечная дистрофия, операции на сердце (включая массаж и коронарографию), травмы мышц, склеродермия, миозиты, нарушения мозгового кровообращения, менингиты, наркоз фторотаном, электрошок |
|
щелочная фосфатаза – изофермент печеночный (ШФ1) |
холангит |
гепатиты, злокачественные новообразования, прием психофармакологических, противозачаточных средств, антикоагулянтов, кортикостероидная терапия |
|
изофермент печеночный (ШФ2) |
болезни и травмы костей у детей, рахит |
|
| фосфатаза кислая (КФ) |
разрушение тканей (признак выхода лизосомальных ферментов) |
хронические воспаления, ревматизм, травмы, пневмония |
| изофермент простатический |
опухоль предстательной железы |
простатиты, манипуляции на предстательной железе |
| альфа-амилаза | панкреатит |
болезни слюнных желез, реактивный панкреатит, кишечная непроходимость, прием препаратов опия |
4.1 Аминотрансферазы
Они переносят аминогруппы от аминокислот на кетокислоты.
4.1.1 Аспартатаминотрансфераза – (АСТ)
(глутамикоаспарагиновая трансаминаза – ГОТ)
Она содержится во всех клетках, особенно много в сердце и почках.
Повышение активности:
1. Имеющее существенное диагностическое значение – инфаркт миокарда (в 80-100% случаев). АСТ начинает повышаться через 4-6 часов после возникновения болевого синдрома или его эквивалента, а через 24-48 часов достигает максимального значения, а возвращается к норме через 4-7 суток.
2. Не имеющее существенного диагностического значения – гепатиты, недостаточность правого сердца, гемолиз, повреждение мышц, почек, мозга.
4.1.2 Аланинаминотрансфераза – (АЛТ)
(глутамикопировиноградная трансаминаза – ГПТ)
Она содержится главным образом в цитоплазме печеночных клеток.
Повышение активности:
1. Имеющее существенное диагностическое значение – гепатит. При вирусном гепатите уже до появления желтухи. Максимум на 6-10 день, возврат к норме к 15-20 дню. Повышается при токсическом гепатите, обострении хронического гепатита, травме печени. При механической желтухе, если в патологический процесс вторично вовлечена печень. При циррозе печени нет значительного увеличения.
2. Не имеющее существенного значения – инфаркт миокарда – не столь резкое повышение, как АСТ.
4.1.3 Коэффициент де Ритиса – отношение активности АСТ/АЛТ
Норма: 1,33 плюс/минус 0,42
Повышение: при болезнях сердца (инфаркт миокарда);
Снижение: при болезнях печени (гепатит).
4.2 Лактатдегидрогеназа – ЛДГ
Она принадлежит к числу окислительно-восстановительных ферментов (оксиредуктаз). Она ускоряет реакцию окисления молочной кислоты в пировиноградную, при этом водород передается на НАД. ЛДГ состоит из 4 субъединиц двух типов: Н и М. Н характерны для органов с аэробным типом обмена, М – с анаэробным.
ЛДГ1 (НННН) и ЛДГ2 (МННН) специфичны для сердца, мозга, эритроцитов, тромбоцитов.
ЛДГ3 (ММНН) и ЛДГ4 (МММН) специфичны для легких, поджелудочной железы, щитовидной железы, надпочечника, лимфоцитов.
ЛДГ5 (ММММ) специфична для печени, скелетной мускулатуры, гранулоцитов.
Распределение изоферментов ЛДГ плазмы крови в относительных процентах: ЛДГ1 – 31,3 плюс/минус 1,7; ЛДГ2 – 46,5 плюс/минус 2,2; ЛДГ3 – 11,3 плюс/минус 1,2; ЛДГ4 – 4,6 плюс/минус 0,4; ЛДГ5 – 4,1 плюс/минус 0,2.
Повышение активности общей ЛДГ: не имеет существенного диагностического значения. Имеет место при гемолизе, анемиях, мононуклеозе, физических нагрузках. При остром инфаркте миокарда она начинает увеличиваться через 24-48 ч, достигает максимума на 3-5 сутки и возвращается к норме на 10-15 сутки после начала заболевания.
Повышение ЛДГ1 и ЛДГ2:
1. Имеющее существенное диагностическое значение — инфаркт миокарда, другие поражения мышц сердца (ревмокардит, операции). При инфаркте миокарда увеличение активности начинается через 8-10 часов, достигает максимума через 24-92 часа и возвращается к норме через 15 и более суток после начала заболевания.
2. Не имеющее существенного диагностического значения: отравления, тиреотоксикоз, опухоли.
Повышение ЛДГ2, ЛДГ3, ЛДГ4:
1. Имеющее существенное диагностическое значение — заболевания бронхов и легких.
2. Не имеющее существенного диагностического значения — панкреатиты.
4.3 Креатинфосфокиназа – КФК (креатинкиназа)
Она ускоряет перенос фосфатной группы с аденозинтрифосфорной кислоты на креатин. Содержится в мозге, гладкой мускулатуре, скелетных мышцах и миокарде.
Повышение активности:
1. Имеющее существенное диагностическое значениеН
— инфаркт миокарда (в 80-100% случаев). Начало через 2-4 часа, максимум – через 24-36 часов, возвращение к норме – на 3-4 сутки.
— злокачественная гипертермия, связанная с наркозом.
2. Не имеющее существенного диагностического значения:
— физическая нагрузка, мышечные дистрофии, операции на сердце (включая массаж и коронарографию), травмы мышц, склеродермия, миозиты, нарушения мозгового кровообращения, менингиты, наркоз фторотаном, электрошок.
Изменения активности некоторых ферментов при остром инфаркте миокарда
| Фермент | Начало увеличения активности | Максимум увеличения активности | Возвращение к норме |
| КФК | 2-4 ч | 24-36 ч | 3-4 сут |
| ЛДГ общая | 24-48 ч | 3-5 сут | 10-15 сут |
| ЛДГ1 и ЛДГ2 | 8-10 ч | 24-92 ч | 15 и более сут |
| АСТ | 4-6 ч | 24-48 с | 4-7 сут |
4.4 Фосфатазы
Они отщепляют остаток фосфорной кислоты от ее органических эфирных соединений.
4.4.1 Щелочная фосфатаза – ЩФ
Ее особенно много в костной ткани, печени и желчных путях, клетках слизистой оболочки кишечника, плаценте, гранулоцитах. При физиологических условиях секретируется с желчью.
Повышение активности:
1. имеющее существенное диагностическое значение
— холангит (за счет печеночного изофермента вследствие холестаза);
— болезни и травмы костей у детей, рахит (за счет костного изофермента).
2. не имеющее существенного диагностического значения
— гепатиты, злокачественные новообразования, цирроз печени, прием психофармакологических, противозачаточных средств, антикоагулянтов, кортикостероидная терапия.
4.4.2 Кислая фосфатаза – КФ
Она входит в состав лизосом и обычно рассматривается как маркер лизосомальных ферментов. Содержится главным образом в предстательной железе (изофермент2), в печени и других паренхиматозных органах (изофермент3), в эритроцитах (изофермент4). Освобождается из тромбоцитов при свертывании крови.
Повышение активности:
1. имеющее существенное диагностическое значение
— разрушение тканей (признак выхода лизосомальных ферментов).
— опухоль предстательной железы.
2. не имеющее существенного диагностического значения
— хронические воспаления, ревматизм, травмы, пневмонии;
— простатиты, манипуляции на предстательной железе.
4.5 Альфа-амилаза (диастаза, птиалин)
Она осуществляет гидролитическое расщепление полисахаридов до декстринов и мальтозы. Содержится в слюне, поджелудочной железе, печени, дуоденальном и кишечном секрете. С мочой выделяется в основном панкреатическая амилаза.
Повышение активности в сыворотке крови:
1. имеющее существенное диагностическое значение
— панкреатит. При остром панкреатите максимальное повышение через 12-24
ч, нормализация на 2-6 сутки. Ожидаемое увеличение – в 10-20 раз. При тотальном панкреонекрозе активность не повышается!
2. не имеющее существенного диагностического значения:
— болезни слюнных желез, реактивный панкреатит, кишечная непроходимость, перитонит, прием препаратов опия.
Повышение активности альфа-амилазы в моче:
— амилазурия почки почти всегда сопровождает амилаземию, но определение активности альфа-амилазы мочи не всегда может служить точным показателем диагностики, так как выход амилазы в мочу связан с функцией почек.
При хронических заболеваниях почек и острой почечной недостаточности активность альфа-амилазы крови увеличена, в то время как в моче она резко снижена.
Маркеры некроза миокарда
Тропонины. Наиболее чувствительным и специфичным маркером некроза кардиомиоцитов является повышение концентрации тропонинов I и Т, входящих, как известно, в состав тропомиозинового комплекса сократительного миокарда. В норме кардиоспецифические тропонины в крови не определяются или их концентрация не превышает самых минимальных значений, устанавливаемых отдельно для каждой клинической лаборатории. Некроз кардиомиоцитов сопровождается сравнительно быстрым и значительным увеличением концентрации тропонинов I и Т, уровень которых начинает превышать верхнюю границу нормы уже через 2–6 ч после ангинозного приступа и сохраняется высоким в течение 1–2 недель от начала инфаркта.
Миоглобин. Очень чувствительным, но малоспецифичным маркером некроза является концентрация миоглобина в крови. Его повышение наблюдается через 2–4 ч после ангинозного приступа и сохраняется в течение 24–48 ч после него. Выход миоглобина из сердечной мышцы и повышение его концентрации в крови происходит еще до формирования очага некроза, т.е. на стадии выраженного ишемического повреждения сердечной мышцы. Следует также помнить, что увеличение концентрации миоглобина в крови может быть обусловлено и другими причинами (кроме инфаркта): болезнями и травмами скелетных мышц, большой физической нагрузкой, алкоголизмом, почечной недостаточностью.
Показатели углеводного обмена
Глюкоза
Гипергликемия:
1. сахарный диабет, острый панкреатит, панкреатические циррозы (эти заболевания дают гипергликемию, связанную с недостаточностью в организме инсулина).
2. токсическое, травматическое, механическое раздражение ЦНС: травма, опухоль мозга, эпилепсия, менингит, отравление окисью углерода, синильной кислотой, эфиром, ртутью (центральная гипергликемия).
3. повышение гормональной деятельности щитовидной железы, коры и мозгового слоя надпочечников, гипофиза (выброс в кровоток гормонов – антагонистов инсулина).
4. после обильного приема с пищей углеводов она может длиться 2-3 часа, не превышая 8 ммоль/л (150 мг/100 мл) – алиментарная гипергликемия.
5. сильное эмоциональное и психическое возбуждение (усиленный гликогенолиз в печени вследствие гиперадреналинемии).
Гипогликемия:
1. передозировка инсулина (во время лечения сахарного диабета);
2. заболевание почек, когда нарушается процесс реабсорбции в канальцах;
3. плохое всасывание углеводов вследствие заболевания тонкого кишечника;
4. иногда при сердечной недостаточности;
5. сниженная гормональная деятельность щитовидной железы, коры и
мозгового вещества надпочечников, гипофиза;
6. спленомегалия (у детей);
7. отравление фосфором, бензолом, хлороформом;
8. после большой кровопотери;
9. гиперфункция островков Лангерганса поджелудочной железы (аденома, гиперплазия, гипертрофия);
10.несбалансированная диета (при неправильном соотношении пищевых веществ), от недоедания и голода – алиментарная гипогликемия.
Интерпретация результатов пробы толерантности к глюкозе
(исследование капиллярной крови по методу Хагедорна-Йенсена)
| Содержание глюкозы в крови, моль, л | Глюкозурия | |||
| натощак | через 1 ч | через 2 ч | Нет | |
| Норма | < 6,7 | < 10 | < 6,7 | Нет |
|
Сомнительные результаты |
< 6,7 6,7-7,2 |
< 10
10-11 |
6,7-8,3 < 6,7 |
Нет |
|
Латентный диабет |
< 6,7 | <11 | > 8,3 | Нет |
|
Уверенный диагноз латентного диабета |
< 6,7 | > 11 | > 8,3 |
Часто отсутствует |
| Явный диабет | > 7,2 | > 11 | > 8,3 |
Почти всегда есть |
Молочная кислота – МК
Она является конечным продуктом гликолиза и гликогенолиза, образуется в организме в результате восстановления пировиноградной кислоты в анаэробных условиях; ее накопление вызывает метаболический ацидоз (лактат-ацидоз).
— интенсивная мышечная работа
— судорожные состояния: эпилепсия, тетания, столбняк и др.
— гипоксии: дыхательная недостаточность сердечная недостаточность, шок, анемии и др.
— злокачественные новообразования
— острый гепатит (особенно в терминальных состояниях цирроза печени)
— токсикозы.
Показатели липидного обмена
Гиперлипемия:
— после приема пищи — механическая и паренхиматозная желтуха — сахарный диабет — липоидный нефроз — ожирение — атеросклероз, ишемическая болезнь сердца — гипотиреоз — панкреатит — злоупотребление алкоголем
Гиполипемия:
— тяжелые анемии — тиреотоксикоз
Гиперхолестеринемия:
— механическая желтуха — сахарный диабет — нефрозы — атеросклероз — гипотиреоз
Гипохолестеринемия:
— анемии — резкие катаболические состояния, лихорадки — острые инфекционные заболевания — паренхиматозная желтуха (без холестаза) — гипертиреоз
Кетоновые тела (ацетоновые тела) — ацетоуксусная кислота, бета-гидроксимасляная кислота и ацетон (синтезируются в печени из Ацетил-КоА)
Гиперкетонемия:
— сахарный диабет
— голодание
Она обычно сопровождается резким увеличением содержания кетоновых тел в моче.
Билирубин — желчный пигмент, который образуется в организме при распаде гемоглобина.
Различают:
1. общий билирубин (неконьюгированный + коньюгированный)
2. неконьюгированный (непрямой, свободный, предпеченочный)
3. коньюгированный (прямой, связанный, постпеченочный)
При повышении уровня общего билирубина крови сверх 27-34 мкмоль/л (1,6-2,0 мг/100 мл) появляется желтуха.
Повышение коньюгированного и в меньшей степени неконьюгированного билирубина:
— гепатоцеллюлярные (печеночные) желтухи, вызванные инфекционными и токсическими гепатитами, а также циррозом. Причина – неспособность поврежденных печеночных клеток эффективно экстрагировать из плазмы в желчь неконьюгированный билирубин.
Повышение уровня уробилиноидов мочи и появление коньюгированного билирубина (желчных пигментов) в моче.
В самых тяжелых случаях преимущественное увеличение содержания неконьюгированного билирубина плазмы, уменьшение содержания уробилина мочи.
Повышение коньюгированного билирубина:
— обтурационные (подпеченочные, механические) желтухи. Причина – полное или частичное препятствие выведению желчи в кишечник вследствие перекрытия протока камнем, опухолью и т.д.
При полной непроходимости протока отсутствие стеркобилина в кале (ахолический, бесцветный кал) и уробилина в моче.
Показатели электролитного обмена
Его концентрацию определяют в плазме. Одно время думали, что его внутриэритроцитарная концентрация характеризует также содержание в других клетках и тем самым может служить мерилом гипокалиемии, но оказалось, что тесной связи тут нет.
Влияние рН на концентрацию калия в плазме
При нормальном содержании в организме калия снижение рН (ацидемия) сопровождается увеличением концентрации калия в плазме, при повышении рН (алкалемия) – уменьшением.
Величины рН и соответствующие нормальные показатели калия в плазме:
рН 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7
К+ 6,7 6,0 5,3 4,6 4,2 3,7 3,25 2,85
Увеличение концентрации Калия в плазме вызывают:
— ацидемия;
— процессы катаболизма;
— дефицит натрия;
— олигурия, анурия.
Уменьшение концентрации Калия в плазме:
— алкалемия;
— процессы анаболизма;
— избыток натрия;
— полиурия.
Она наблюдается при дефиците калия в организме. Однако следует помнить, что гипокалиемия не всегда отождествляется с истинной гипокалиемией, т.е. уровень калия в крови не всегда показывает содержание калия в клетках тканей: при гипокалиемии допустимо существование нормакалиемии и, даже гиперкалиемии. Это может быть при сгущении крови, при нарушении функции почек и олигурии.
При отсутствии указанных влияний можно считать, что в условиях гипокалиемии выше 3 ммоль/л общий дефицит калия примерно составляет 100-200 ммоль, при концентрации калия ниже 3 ммоль/л – от 200 до 400 ммоль, апри его уровне ниже 2 ммоль/л – 500 и более моль.
Причины дефицита калия в организме:
1. Недостаточное поступление в организм (норма 60-80ммоль/сут):
— стенозы верхнего отдела пищеварительного тракта; — диета, бедная калием и богатая натрием;
— парентеральное введение растворов, не содержащих калий или бедных им;
— анорексия нервно-психическая;
а) надпочечные потери:
— гиперальдостеронизм после операции или другой травмы;
— болезнь Кушинга, лечебное применение АКТГ, глюкокортикоидов;
— первичный (синдром Кона) или вторичный (II синдром Кона) альдостеронизм (сердечная недостаточность, цирроз печени);
б) почечные и другие причины: хронический пиелонефрит, почечный канальциевый ацидоз — стадия полиурии острой почечной недостаточности, осмотический диурез, особенно при сахарном диабете, в меньшей степени при инфузии осмодиуретиков — введение диуретиков — алкалоз.
3. Потери через ЖКТ: рвота, желчные, панкреатические, кишечные свищи, диарея, непроходимость кишечника, язвенный колит, слабительные, ворсинчатые опухоли прямой кишки.
4. Нарушения распределения:
— повышенный захват калия клетками из внеклеточного сектора, например, при синтезе гликогена и белка, успешном лечении диабета, введении буферных оснований при лечении метаболического ацидоза;
— повышенная отдача клетками калия во внеклеточное пространство, например, при катаболических состояниях, а почки его быстро выделяют.
Она наблюдается при избытке калия во внеклеточной жидкости (плазма + межклеточная жидкость). Может сопровождаться гиперкалией (избыток калия в организме) или же гипокалией (дефицит калия в организме). Во всех случаях (кроме случаев введения калия в организм) избыток калия является относительным и зависит от перехода его из клеток в кровь, хотя в целом количество калия в теле человека может быть нормальным или даже уменьшенным. Его концентрация в крови увеличивается, кроме того, при недостаточной экскреции почками.
Концентрация калия в плазме выше 6,5 ммоль/л опасна, а в пределах 10-12 ммоль/л – смертельна.
1. Избыточное поступление калия в организм, особенно при сниженном диурезе.
2. Выход калия из клеток:
— ацидоз дыхательный или метаболический
— стресс, травмы, ожоги
— дегидратации
— гемолиз
— после введения сукцинилхолина при появлении подергиваний мышц
– кратковременный подъем концентрации калия в плазме, что может вызвать признаки калиевой интоксикации у больного с уже имеющейся гиперкалиемией (ожоговая болезнь, политравма, сепсис, столбняк, ОПН)
3. Недостаточная экскреция калия почками:
— почечная недостаточность острая и хроническая
— кортикоадреналовая недостаточность
— болезнь Аддисона
Он определяет осмолярность внеклеточного пространства (плазма + интерстициальная жидкость), за исключением таких патологических процессов, как сахарный диабет (при выраженной гипергликемии) и уремия (при высокой концентрации мочевины).
1. Абсолютная гипонатриемия:
— синдром солевой недостаточности – характеризуется чистым или преобладающим дефицитом соли в сочетании с отрицательным водным балансом (соледефицитная, гипотоническая или внеклеточная дегидратация).
Причины:
а) потери соли: — хронический пиелонефрит, особенно при бедном солями питании — стадия полиурии острой почечной недостаточности — осмотический диурез, например при сахарном диабете — кортикоадреналовая недостаточность, например, болезнь Аддисона — потери соли при церебральных нарушениях – после энцефалита, травмы ствола мозга с повреждением паравентрикулярного или супраоптического ядра гипоталамуса — диуретики — слабительные, ворсинчатые опухоли прямой кишки — диета, бедная натрием.
б) потери жидкостей тела, возмещаемые водой, не содержащей электролитов: — сильное потоотделение с замещением водой, напитками, не содержащими электролиты (работа в горячих цехах) — потеря из пищеварительного тракта (рвота, диарея, свищи) и возмещение водой, чаем — промывание желудка или кишечника водой (при промывании желудка надо использовать изотонический раствор хлорида натрия, но не чистую воду) — длительное отсасывание из желудка при замещении потерь бессолевыми жидкостями — голодание (при распаде тканей образуется вода, не содержащая электролитов)
2. Относительная гипонатриемия:
— при введении в организм большого количества жидкостей, не содержащих солей, что способствует разведению, гипоосмолярности плазмы, при этом развивается гипотоническая клеточная гипергидратация (водная интоксикация).
а) чрезмерно активное лечение обезвоживания водой, бессолевыми растворами, особенно при неполноценной функции почек; — анурия или олигурия, например, при ОПН или функциональной недостаточности («Почка при шоке»); — болезнь Аддисона, кахексия Симмондса; — после операций и травм; — повышенная секреция антидиуретического гормона (вазопрессина) при опухолях мозга, энцефалите, субарахноидальных и интрацеребральных кровоизлияниях, под влиянием медикаментов (морфин, барбитураты, циклофосфамид и др.); — повышение активности АДГ (вазопрессина) под влиянием введения окситоцина или при неоплазмах.
б) заболевания, сопровождаемые отеками: — при образовании отеков можно вначале ожидать развитие изотонической гипергидратации, однако, благодаря
бессолевой диете, применению диуретиков, трансминерализации и т.п. она может перейти в гипотоническую форму. Таким образом, заболевания с отеком
могут сопровождаться и гипотонической гипергидратацией;
в) хронические истощающие заболевания: — голодание и хронический энергетический дефицит, например, при раке, туберкулезе и т.д.
Гипотоническую гипергидратацию можно ожидать у больных, которые потеряли более 15% массы тела.
1. Абсолютная гипернатриемия: наблюдается при избыточном поступлении в организм растворов соли, вызывающих повышение осмотического давления в плазме; это приводит к гипертонической, внеклеточной гипергидратации.
Причины:
а) энтеральное поступление насыщенных солевых растворов – питье морской воды;
б) парентеральное введение изотонических или гипертонических солевых растворов при ограниченной функции почек: — после операций, вследствие обильных инфузий изотонических растворов на фоне усиленной секреции АДГ и альдостерона, вызывающих снижение диуреза и натрийуреза (это может произойти при любом стрессе) — острая почечная недостаточность, острый гломерулонефрит, особенно при чрезмерном введении растворов гидрокарбоната натрия — опухоль коры надпочечников.
2. Относительная гипернатриемия: чаще всего вызвана потерей воды, когда она преобладает над потерей натрия. Это приводит к гипертонической, вододефицитной или клеточной дегидратации.
Причины:
а) недостаточное поступление воды в организм: — применение концентрированных питательных смесей при кормлении через зонд тяжелобольных — нарушении глотания — потеря чувства жажды — заболевания ЖКТ;
б) потеря гипотонической жидкости, воды: — лихорадка, повышенное потоотделение — водянистый стул — трахеобронхит, пневмония, трахеостомия — гипо- и изостенурия при хронических заболеваниях почек — стадия полиурии острой почечной недостаточности — осмотический диурез, например при сахарном диабете — несахарный диабет.
Хлор
Нарушения обмена хлора обычно сопровождают нарушения обмена натрия, так как основная часть хлора находится в организме в виде хлористого натрия. Однако не всегда изменения концентрации хлора идут параллельно изменениям концентрации натрия. В этих случаях нарушается кислотно-щелочное равновесие.
— потеря хлора через ЖКТ, продолжительная рвота
— кортикоадреналовая недостаточность, например болезнь Аддисона
— при введении в организм большого количества жидкости, не содержащей соли
— метаболический алкалоз
Потеря хлористого натрия ведет к потере воды – наступает резкое обезвоживание организма и обеднение его хлором. В связи с гиповолемией нарушается клубочковая фильтрация, что приводит к развитию экстраренальной (хлоропривной) уремии, гипохлоремической коме. Это имеет место редко.
— избыточное введение в организм хлористого натрия в виде изо- или гипертонических растворов — недостаточное поступление в организм воды (относительная гиперхлоремия)
— задержка хлоридов в организме при заболеваниях почек (нефритах, нефрозах, нефросклерозах)
— метаболический ацидоз
Различают 3 фракции кальция в плазме:
1. связанный с белком (в основном с альбумином) – 1 ммоль/л
2. ультрафильтруемый в виде комплексов с фосфатом, цитратом, бикарбонатом – 0,17 ммоль/л
3. ионизированный кальций – 1,34 ммоль/л; он имеет наибольшее значение для нормального протекания различных физиологических процессов.
— гипопаратиреоз (тетания)
— авитаминоз Д — нарушение реабсорбции кальция (и витамина Д), например, при нарушениях всасывания жиров (недостаточность панкреаса, муковисцидоз, ахолия, идиопатическая стеаторея, целиакия), нарушения реабсорбции при клубочковых заболеваниях почек, иногда после резекции желудка или гастрэктомии, при заболеваниях, сопровождающихся диареей, обширные резекции кишечника — рахит — трансфузия больших объемом цитратной крови
— некоторые болезни почек: нефрозы (гипопротеинемия), хронические нефриты (задержка фосфатов) — бронхопневмония (почти постоянный симптом, причем степень ее соответствует тяжести процесса) — при алкалозах уменьшается ионизирование фракции кальция плазмы за счет увеличения белковосвязанного кальция, что может привести к симптомам тетании.
Гиперкальциемия: гиперпаратиреоз — интоксикация витамином Д — повышенный распад костной ткани: миеломы, множественные остеолитические метастазы, болезнь Педжета, острый остеопороз после неактивности (например, поперечный паралич, апаллический синдром) — идиопатическая гиперкальциемия у грудных детей.
Магний
Гипомагниемия (при дефиците магния при определенных обстоятельствах концентрация магния в плазме может быть нормальной или даже повышенной!)
1. Экзогенные причины:
— богатая белком пища — богатая кальцием пища — дефицит витамина В6 — хронический алкоголизм — пониженное содержание магния в пище и инфузионных растворах
2. Нарушения абсорбции: свищи тонкого кишечника — понос — состояния плохой абсорбции
3. Заболевания почек: стадия полиурии острой почечной недостаточности — влияние диуретиков
4. Другие заболевания: цирроз печени — период лечения диабетического ацидоза — первичный гиперпаратиреоидизм — острый панкреатит
Гипермагниемия: почечная недостаточность — болезнь Иценко-Кушинга — экзикоз — диабетический ацидоз, кома при потере воды — чрезмерное введение магния
Показатели кислотно-щелочного состояния
Нормы даны для артериальной или артериализированной капиллярной крови с температурой тела больного 37 градусов Цельсия.
рН (potentio hydrohenii – сила водорода)
— показатели реакции крови, десятичный логарифм концентрации Н-ионов с обратным знаком. рН обратно пропорционален концентрации водородных ионов.
Норма
: 7,35 – 7,45 (концентрация Н+=44 – 36 нмоль/л)
рН выше нормы
– алкалемия. Причины: алкалоз метаболический или дыхательный, некомпенсированный или субкомпенсированный (при полностью компенсированном алкалозе рН находится в пределах нормы).
рН ниже нормы
– ацидемия. Причины: ацидоз метаболический или дыхательный, некомпенсированный или субкомпенсированный (при полностью компенсированном ацидозе рН находится в пределах нормы).
рСО2 – парциальное давление углекислого газа
Норма
: 35-45 мм.рт.ст. (4,5-6,0 кПа)
рСО2 выше нормы – гиперкапния (гиперкарбия):
1. Первичный сдвиг – дыхательный ацидоз; если при этом рН ниже нормы – ацидоз не- или субкомпенсированный, если рН в пределах нормы — ацидоз компенсированный.
2. Вторичный сдвиг – дыхательная компенсация при метаболическом алкалозе (начинается сразу, но достигает максимума через 12-24 часа).
рСО2 ниже нормы – гипокапния (гипокарбия).
1. Первичный сдвиг – дыхательный алкалоз; если при этом рН выше нормы – алкалоз не- или субкомпенсированный, если рН в пределах нормы – алкалоз компенсированный).
2. Вторичный сдвиг – дыхательная компенсация при метаболическом ацидозе (начинается сразу, но достигает максимума через 12-24 часа)
SB (standart bicarbonate) стандартный бикарбонат Содержание бикарбоната (НСО3 -) в плазме крови, полностью насыщенной кислородом, при рСО2 – 40 мм.рт.ст. и температуре 370 т.е. при стандартных условиях.
Показатель бикарбоната выше нормы – избыток бикарбоната
1. Первичный сдвиг – метаболический алкалоз; если при этом рН выше нормы – алкалоз не- или субкомпенсированный, если рН в пределах нормы – алкалоз компенсированный)
2. Вторичный сдвиг – почечная компенсация при хроническом дыхательном ацидозе, хронической гиперкапнии (начинается через 6-18 часов, достигает максимума только через 5-7 суток).
Показатель бикарбоната ниже нормы – дефицит бикарбоната
1. Первичный сдвиг – метаболический ацидоз; если при этом рН ниже нормы – ацидоз не- или субкомпенсированный, если рН в пределах нормы – ацидоз компенсированный)
2. Вторичный сдвиг – почечная компенсация при хроническом дыхательном алкалозе, хронической гипокапнии (начинается через 6-18 часов, достигает максимума только через 5-7 суток).
ВВ (buffer base) – буферные основания
Сумма всех буферных анионов (бикарбонаты, фосфаты, белки и гемоглобин) крови.
Норма: 42 — 55 ммоль/л — 41,7 – 0,042 х Нв г/л
Величина ВВ в зависимости от концентрации гемоглобина г/л:
Нв – 80 130 150 200
ВВ – 45 47 48 50
Причины избытка оснований (гипербаземия) или их дефицита аналогичны SB.
ВЕ (base excess) избыток оснований – сдвиг буферных оснований
Различие между фактической величиной ВВ и их нормальным значением (ВЕ = ВВ – НВВ)
Норма: от –3,0 до +3,0
(ВЕ = 0 при рН 7,38 и рСО2 40 мм рт. ст.)
Причины избытка оснований (гипербаземия) или их дефицита (гипобаземия) аналогичны SB и ВВ.
Сводные данные о нарушениях КЩС
↑ — повышен
↓ — снижен
Н – норма
длинная стрелка – первичное изменение
Показатели системы гемостаза
Оценка сосудисто-тромбоцитарного гемостаза
Оценка сосудистого компонента гемостаза – пробы на резистентность (ломкость) капилляров
Принцип.
После механического воздействия на капилляры кожи (давление) у здорового человека не наступает каких-либо существенных изменений. При нарушении нормального состояния стенок капилляров они приобретают повышенную ломкость, и после механического воздействия на месте давления возникают многочисленные петехии или кровоподтек, свидетельствующие о причине нарушения гемостаза.
Проба щипка
Клиницист собирает под ключицей кожу в складку и делает щипок. У здоровых людей никаких изменений не наступает ни сразу после щипка, ни спустя 24 часа. Но если резистентность капилляров нарушена, на месте щипка появляются петехии или кровоподтек, особенно через сутки.
Модифицированные пробы Коха и Гесса
Клиницист обследует у больного места внутримышечных и подкожных инъекций. Если же у больного нарушена резистентность капилляров, на месте инъекций отмечаются кровоподтеки различных давности и размеров. Особенно неблагоприятно протекают болезни, сопровождающиеся обширными синебагровыми кровоподтеками после внутримышечных инъекций. У таких больных часты кровоизлияния в мозг, легкие и другие паренхиматозные органы.
Манжеточная проба
На коже верхней части ладонной поверхности предплечья очерчивают круг диаметром 5 см. Накладывают на плечо этой же руки манжету сфигмоманометра и поддерживают в ней в течение 5 минут давление 90-100 мм.рт.ст. Снимают манжету и через 5 минут после восстановления кровообращения в руке подсчитывают число петехий в очерченном круге. Обращают также внимание на размеры кровоизлияний.
Нормальные величины: число петехий не превышает 10, а их размер составляет не более 1 мм, 11-20 петехий – слабо положительная проба, 21-30 петехий – положительная проба, более 30 петехий – резко положительная проба. Важен учет не только числа, но и размера кровоизлияний. При патологии микроциркуляторного гемостаза они более 1 мм в диаметре.
Причины снижения резистентности капилляров:
1. При выпадении ангиотрофической функции тромбоцитов;
2. При всех видах тромбоцитопении (особенно при снижении количества тромбоцитов в крови ниже 30 х 109/л);
3. При многих тромбоцитопатиях (тромбастении Гланцмана, болезнь Виллебранда и др.)
4. При неполноценности стенок микрососудов, связанной с инфекционно- токсическими влияниями (сепсис, сыпной тиф и др.), гиповитаминозом С (цинга), эндокринными нарушениями (менструальный период, патологический климакс);
5. При некоторых коагуляционных нарушениях: синдроме ДВС, передозировке антикоагулянтами (кумаринов, гепарина), дефиците факторов протромбинового комплекса (II, VII, IX, X).
Оценка тромбоцитарного компонента гемостаза
Оно отражает суммарную способность тромбоцитов к адгезии и агрегации. Остается нормальным при снижении количества тромбоцитов до 100*109/л.
Практическое значение имеет удлинение времени кровотечения. Укорочение его свидетельствует лишь о повышенной спастической способности микроциркуляторного русла. Метод Дьюка недостаточно чувствителен и нередко дает ошибочные результаты. Поэтому лучше пользоваться методом Айви и другими.
1. При резко выраженных тромбоцитопениях (ниже 100*109/л) и тяжелых формах неполноценности тромбоцитов – тромбоцитопатиях (особенно при болезни Виллебранда).
2. При тяжелых острых и подострых формах синдрома ДВС (в результате тромбоцитопатии и тромбоцитопении потребления).
3. При значительной гипергепаринемии, которая вызывает агрегацию тромбоцитов и их уменьшение в циркулирующей крови.
При нарушениях свертывания крови (гемофилиях и т.д.) оно обычно остается нормальным или удлиняется лишь слегка, поскольку остановка кровотечений в зоне микроциркуляции обеспечивается, в основном, тромбоцитами, а не гемокоагуляцией.
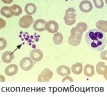
Норма: 180 – 320*109/л.
Увеличение – тромбоцитоз:
1. При травмах с размозжением мышц («миогенный» тромбоцитоз преимущественно перераспределительного характера).
2. При асфиксиях, ожогах, гемолитических кризах, после кровотечений (в связи с реактивным возбуждением тромбоцитопоэза).
3. После удаления селезенки (следствие прекращения тормозящей костный мозг функции селезенки).
4. При некоторых лейкозах.
5. При многих хронических вариантах синдрома ДВС; связан с миелопролиферативным процессов (эссенциальная геморрагическая тромбоцитемия, эритремия и др.), а также с некоторыми видами гиперпродукции тромбоцитов (некоторые разновидности рака); при этих формах интенсивная убыль тромбоцитов в агрегаты и тромбы перекрывается избыточной их продукцией в костном мозге. Вместе с тем имеются хронические формы синдрома ДВС, протекающие с тромбоцитопенией, обычно умеренной (при хронической почечной недостаточности и гемодиализе, циррозах печени и др.).
Снижение – тромбоцитопения:
1. При острой и подострой формах синдрома ДВС вследствие тромбоцитопении потребления, особенно часто при токсических, инфекционно-токсических (сепсис) и токсико-аллергических состояниях, жировой эмболии.
2. При идиопатической тромбоцитопенической пурпуре (болезни Верльгофа).
3. При гиперспленических состояниях.
4. При гипопластических и апластических состояниях костного мозгового кроветворения.
5. При остром лейкозе и миеломной болезни.
Важно: при количестве тромбоцитов менее 50*109/л развивается геморрагический диатез. У нехирургического больного количество тромбоцитов менее 10*109/л связано с высоким риском кровотечения. У хирургического больного во время операции количество тромбоцитов должно быть выше 50*109/л, желательно около 100*109/л. Одна единица концентрата тромбоцитов обычно после его введения внутривенно увеличивает количество тромбоцитов примерно на 5-109/л у человека весом 70 кг.
Ретракция кровяного сгустка
Тест, характеризующий способность тромбоцитов стягивать волокна фибрина в сгустки, в результате чего объем сгустка уменьшается и из него отжимается сыворотка (ее количество выражается в %).
Недостаточная ретракция: при выраженных тромбоцитопениях (менее 30*109/л) и некоторых формах качественной неполноценности тромбоцитов, чаще всего при тромбастении Гланцмана, уремической тромбоцитопатии и др.
Для правильной оценки ретракции ее показатели всегда необходимо сопоставить с гематокритом и с содержанием в плазме фибриногена. При гипофибриногенемии, анемии, низком гематокрите сгусток мал и это приводит к ложному завышению показателя ретракции (даже в том случае, когда последняя снижена). С другой стороны, при избытке эритроцитов (полиглобулия, эритремия), увеличения гематокрита, гиперфибриногенемии сгусток велик, что ведет к ложному снижению показателя ретракции.
Адгезивность (ретенция) тромбоцитов
Ее исследование осуществляется путем просасывания крови с определенной скоростью через поливиниловую трубку, заполненную стандартными стеклянными шариками диаметром 0,5 мм, через косичку из стекловолокна или через трубки, заполненные коллагеном. Об адгезивности (ретенции) судят по уменьшению числа тромбоцитов в крови до и после фильтрации.
Нормальные показатели адгезивности тромбоцитов чаще составляют 20-50%. Диагностическое значение имеет резкое снижение (менее 10%) адгезивности, что связано либо с качественной неполноценностью тромбоцитов, либо с дефицитом в плазме фактора Виллебранда.
Увеличивается: при высоком тромбогенном риске, латентных или явных тромбозах, при первой фазе острого синдрома ДВС, хроническом синдроме ДВС.
Уменьшается: при тромбоцитопатиях и выраженной тромбоцитопении, при второй-третьей стадиях синдрома ДВС.
Это термостабильный компонент тромбоцита, нейтрализующий гепарин (антигепариновый фактор). Он освобождается из тромбоцитов на ранних этапах процесса адгезии и агрегации, в связи с чем концентрация его в плазме нарастает, наступает гиперкоагуляция и может развиться тромбоз.
Увеличивается: при синдроме ДВС, массивном тромбообразовании; нередко нарастает у больных с атеросклерозом в периоды внутрисосудистой адгезии и агрегации тромбоцитов.
Оценка коагуляционного гемостаза
Оценка I фазы свертывания крови – образования протромбиназы
Время свертывания крови
Оно складывается из времени образования протромбиназы, тромбина и фибрина, то есть времени всех трех фаз свертывания. Поскольку I фаза свертывания занимает почти 99% времени коагуляции, время свертывания крови изменяется только в результате нарушения образования протромбиназы, а не сдвигов II и III фаз.
В основном проба используется для экспресс-диагностики наиболее тяжелых нарушений свертывания крови. По чувствительности она на много уступает современным стандартизированным методикам исследования гемокоагуляции.
Удлинение – гипокоагуляция:
1. Врожденный и приобретенный дефицит факторов, участвующих во внутреннем механизме образования протромбиназы (XII, XI, IX, VIII факторов).
2. Острый и подострый синдромы ДВС после предшествующей кратковременной гиперкоагуляции; может развиться полная несвертываемость крови.
3. Повышение скорости инактивации активных форм прокоагулянтов: гипергепаринемия, увеличение в крови ПДФ.
4. Гипо- и афибриногенемия.
5. Резкое снижение (до 5-10%) факторов протромбинового комплекса (II, VII, IX, X), например, при тяжелой форме инфекционного гепатита, особенно при прекоматозном состоянии, передозировке непрямых антикоагулянтов.
Укорочение – гиперкоагуляция — склонность к тромбозам. Однако необходимо помнить, что при уже существующем массивном внутрисосудистом свертывании крови (латентном или клинически выраженном) часто возникает вторичная гипокоагуляция и гипоагрегация тромбоцитов вследствие усиленного потребления факторов свертывания и кровяных пластинок. При этом будут положительны паракоагуляционные тесты (этаноловый, протаминсульфатный и др.) и повышены ПДФ в крови.
Тест не пригоден для контроля за заместительной терапией и предоперационной подготовки больных гемофилией, поскольку нормализуется уже при 4% содержании VIII и IX факторов в плазме, тогда как надежный гемостаз обеспечивается лишь при повышении уровня этих факторов более 25-30%.
Время рекальцификации цитратной плазмы
Это время свертывания плазмы после добавления к ней оптимального количества кальция хлорида. Этот тест вышел из употребления поскольку ошибка его составляет 100% и более!
Активированное частичное (парциальное) тромбопластиновое время – АЧТВ или АПТВ (каолин-кефалиновое время)
Одна из наиболее ценных общих проб для получения представления о системе свертывания крови. АЧТВ чувствительно к изменению активности факторов внутренней системы активации фактора Х, хотя легкий недостаток этих факторов на нем не отражается. Причины удлинения или укорочения АЧТВ те же, что и времени свертывания крови.
Оценка 2 фазы свертывания крови – образования тромбина
Протромбиновое время или протромбиновый индекс по Квику
Это суммарный показатель взаимодействия К-витаминзависимых факторов свертывания крови (II, VII, IX, X и.др.) т.н. «протромбинового комплекса», которые образуются в печени. Фактор II протромбин превращается протромбиназой в тромбин. Седьмой фактор имеет основное значение в образовании протромбиназы по «внешнему» пути и в превращении протромбина в тромбин. Девятый фактор участвует во «внутреннем» пути формирования протромбиназы. Десятый фактор является ключевым компонентом протромбиназного комплекса, превращающего протромбин в тромбин.
Часто результаты исследования выдают в виде протромбинового индекса, который представляет собой выраженное в процентах отношение протромбинового времени нормальной плазмы к протромбиновому времени исследуемой плазмы. Уменьшение протромбинового индекса имеет такое же
значение, как удлинение протромбинового времени.
Удлинение протромбинового времени или снижение протромбинового индекса при нормальном содержании в плазме фибриногена и нормальном тромбиновом времени — дефицит К – витаминозависимых факторов свертывания, который развивается при следующих нарушениях:
1. Недостаточное образование в кишечнике витамина К – энтероколиты с профузными поносами, кишечные дисбактериозы медикаментозного генеза, геморрагическая болезнь новорожденного.
2. Недостаточное всасывание витамина К из-за отсутствия желчи в кишечнике – механическая желтуха.
3. Нарушение синтеза К-витаминозависимых факторов в печени при тяжелых поражениях ее паренхимы – острая дистрофия печени, паренхиматозные гепатиты, паразитарные поражения и др.; при этом нарушен синтез и других факторов свертывания, которые вырабатываются печенью.
Удлинение протромбинового времени или снижение протромбинового индекса при одновременном удлинении тромбинового времени:
1. Гипо- и дисфибриногенемии.
2. Избыток в крови таких антикоагулянтов как гепарин или продуктов фибринолиза (ПДФ).
Международное нормализованное отношение (МНО, INR – International Nomalized Ratio) – значение протромбинового отношения, полученного при использовании в качестве тромбопластина международного стандарта ВОЗ, индекс чувствительности которого принят за 1,0.
Норма: 0,8- 1,3.
Протромбиновое время больного
МНО = ___________________________________
Протромбиновое время норм. плазмы
При повышении МНО имеет место дефицит К-витаминозависимых факторов свертывающей системы. МНО= 1,5 примерно соответствует ПТИ= 80%.
МНО используется для контроля терапии оральными антикоагулянтами (непрямыми).
Оценка III фазы свертывания крови – образования фибрина
Фибриноген А / «воспалительный фибриноген»/
Первый фактор свертывания крови, образуется в печени. Под влиянием тромбина превращается в фибрин, составляющий основу тромба.
1. Нарушение синтеза фибриногена – при болезнях печени.
2. Острый синдром ДВС – в результате усиленного потребления (гипофибриногенемия не развивается, если была исходная гиперфибриногенемия).
3. Врожденные а- и гипофибриногенемии.
4. Дисфибриногенемии, врожденные и приобретенные.
Уменьшение концентрации фибриногена менее 1 г/л может вызвать кровотечение.!!!
1. Многие острые и затяжные воспалительные, иммунные и деструктивные процессы (пневмонии, ревматизм, ревматоидный артрит, гломерулонефрит, инфаркт миокарда и др.)
2. Хронические, затяжные и подострые формы синдрома ДВС, особенно инфекционно-септического генеза.
3. Беременность.
В результате увеличения концентрации фибриногена в крови резко увеличивается СОЭ, вязкость крови, но не усиливается гемокоагуляция. Однако тромбы, образуемые в крови с высоким содержанием фибриногена значительно плотнее, чем в крови здорового человека.
Фибриноген В («коагуляционный фибриноген») или проба с бетта-нафтолом
Промежуточный продукт превращения фибриногена в фибрин. Фибрин-мономер не только полимеризуется и образует сгустки, но и создает комплексы с фибриногеном, фибринопептидами А и В. Все эти комплексы легко взаимодействуют с бетта-нафтолом и выпадают в осадок. Вот почему преобразованный под действием тромбина фибриноген (а точнее растворимый фибрин и фибринкомплексы) называются фибриногеном В. Реакция оценивается по интенсивности выпадения хлопьев и по помутнению после добавления нафтола (градация от 1+ до 4+). Этот тест менее специфичен, чем этаноловый. Он нередко бывает положительным при выраженных диспротеинемиях, гиперфибриногенемиях воспалительного генеза.
Появление фибриногена В свидетельствует об интенсивной внутрисосудистой коагуляции, вызванной тромбинемией. Наблюдается, например, в послеоперационном периоде, при травме тканей, в послеродовом периоде, особенно при патологических родах, при ДВС, гемолизе эритроцитов и других состояниях, при которых происходит внутрисосудистая активация свертывающей системы крови.
Этаноловый тест
Это определение растворимых фибринмономерных комплексов (РФМК), продуктов паракоагуляции. Под влиянием 50% этилового спирта в плазме образуется желеобразный сгусток («желирование крови»).
Положительный тест: синдром ДВС или массивный тромбозы; чаще на ранних стадиях процесса; может стать отрицательным в период выраженной коагулопатии потребления, гипофибриногенемии, а также после поглощения фибринмономерных комплексов макрофагальной системой.
Протаминсульфатный тест
Это определение растворимых фибринмономерных комплексов и (или) ранних продуктов деградации фибрина. Образуется гель в плазме после добавления слабого раствора протамина сульфата.
Положительный тест: синдром ДВС или массивные тромбозы на ранних этапах развития процесса.
Тест может давать ложно положительный результат при выраженной гиперфибриногенемии (более 8 г/л). Реже дает положительный результат, чем этаноловый тест, но нередко определяется положительным даже тогда, когда последний становится уже отрицательным. Поэтому эти тесты дополняют, а не заменяют друг друга.
Оценка антисвертывающей активности крови
Определяется время образования сгустка плазмы при добавлении к ней тест- тромбина известной активности.
1. Избыток в плазме гепарина или ПДФ.
2. Гипофибриногенемия.
3. Некоторые молекулярные аномалии фибриногена.
Полная несвертываемость плазмы после добавления к ней тест-тромбина:
1. Значительная гипергепаринемия (в этом случае она устраняется добавлением протамина сульфата).
2. III фаза тяжелого острого синдрома ДВС.
Толерантность плазмы к гепарину
После внесения в плазму гепарина определенной концентрации время ее рекальцификации изменяется в зависимости от коагуляционной или антикоагуляционной активности крови. Если после ведения гепарина резко увеличивается время образования сгустка, значит, толерантность плазмы к гепарину понижена, и наоборот, если гепарин после его внесения в исследуемую плазму не замедляет свертывание плазмы, — толерантность плазмы к гепарину повышена.
Уменьшение толерантности (показатель больше нормы) — гипокоагуляция:
1. Повышение антикоагулянтной активности крови вследствие введения больному гепарина (при достаточном содержании в ней антитромбина III).
2. Любой дефицит факторов свертывания, особенно факторов протромбинобразования, а также при выраженной тромбоцитопении (дефицит 4-го тромбоцитарного фактора, антигепаринового).
Повышение толерантности (показатель меньше номы)- гиперкоагуляции:
1. Истощение в крови антитромбина III или его врожденный недостаток.
2. Внутрисосудистое свертывание крови (появление в кровеносном русле активных факторов коагуляции).
3. Циркуляция в крови тканевого тромбопластина – вследствие оперативного вмешательства, токсикозов беременности, патологических родов, гемолиза, септицемии, синдрома ДВС и др.
Показатели тестам в наибольшей степени зависят от содержания в плазме антитромбина III, дефицит которого резко ослабляет гипокоагуляционный эффект гепарина.
Первичный эндогенный антикоагулянт, который под влиянием гепарина трансформируется из постепенно действующего в быстро действующий ингибитор свертывания. На его долю приходится около 75-90% всей спонтанной антикоагуляционной активности крови. По мере снижения в плазме концентрации антитромбина ІІІ противосвертывающее действие гепарина все более и более ослабляется, становясь вообще малозаметным при концентрации антитромбина ниже 15-30% нормы. Методы определения антитромбина очень трудоемкие (коагулологические) или требуют применения иностранных реактивов (амидолитические, иммунологические).
1. Приобретенное: атеросклероз, ИБС, сахарный диабет, массивный тромбоз, синдром ДВС, нефротический синдром и другие заболевания почек с высоким риском тромбообразования, интенсивная гепаринотерапия.
2. Врожденное: наследственная тромбофилия, гомоцистинурия, некоторые виды гиперлипидемий.
Продукты деградации фибрина и фибриногена (ПДФ)
Они образуются при фибринолизе и обладают антикоагулянтным и антиагрегантным действием. ПДФ с большой молекулярной массой тормозят полимеризацию (самосборку) мономеров фибрина, а ПДФ с малой молекулярной массой угнетают агрегацию тромбоцитов. Поскольку они образуются при фибринолизе, их появление в крови свидетельствует об активации фибринолитической системы.
1. Синдром ДВС и массивные тромбозы, сопровождающиеся активацией фибринолиза; появление ПДФ в крови имеет большое значение для ранней диагностики синдрома ДВС;
2. При лечении тромболитиками.
D-димеры
D-димеры – специфические продукты деградации фибрина, входящие в состав тромба. Они образуются в процессе лизиса сгустка крови под влиянием плазмина и некоторых неспецифических фибринолитиков. Концентрация D-димеров в сыворотке пропорциональна активности фибринолиза и количеству лизируемого фибрина. Этот тест позволяет судить об интенсивности процессов образования и разрушения фибриновых сгустков. D-димеры – показатель того, что в процессе фибринолиза расщепляется именно фибрин, а не фибриноген или фибрин-мономеры. Тромбоз глубоких вен нижних конечностей — пусковым механизмом данного патологического состояния являются травмы, тяжелые физические нагрузки, вынужденное статическое положение (длительный постельный режим, длительная иммобилизация), беременность и ранний послеродовый период, длительная гормонотерапия, острый период инсульта и др. Уровень D-димера позволяет проводить максимально раннюю диагностику и лечение данного грозного осложнения в группах риска.
Акушерство и гинекология — при физиологически протекающей беременности в системе гемостаза происходят компенсаторно-приспособительные изменения, в связи с чем уровень D-димера постепенно возрастает и к моменту родов может превышать исходный в 3-4 раза. Значительное повышение уровня D-димера наблюдается у женщин с патологически протекающими беременностью и родами (привычное невынашивание, гестоз, преждевременная отслойка плаценты).
Повышение уровня D-димеров в крови определяется при возникновении венозных тромбозов, атеротромбозе, тромбоэмболии легочной артерии, ДВС-синдроме, после операций, особенно при большом операционном поле и других состояниях с повышенным образованием фибрина. D-димеры достаточно долго циркулируют в крови, время их полувыведения составляет более 24 ч, повышение D-димеров может персистировать в течени нескольких недель после острого тромбоза. Уровень D-димеров повышен у больных с тромбозом глубоких вен бедра, с тромбоэмболией легочной артерии, он может повышаться после обширных хирургических вмешательств, травм, при онкологических заболеваниях. На содержание D-димеров влияют такие факторы, как величина тромба, время от начала клинических проявлений до назначения антикоагулянтной терапии, прием антикоагулянтов, на фоне которых уровень D-димеров постоянно снижается. Поэтому более важной для исключения диагноза тромбоза является отрицательная диагностическая значимость теста.
Оценка фибринолитической (плазминовой) системы
Время лизиса эуглобулиновых сгустков
Измеряется время спонтанного лизиса сгустка, получаемого из эуглобулиновой фракции бестромбоцитной плазмы при добавлении к ней раствора кальция хлорида.
Укорочение: повышение фибринолитической активности, когда активируется плазминоген вследствие увеличения как экзогенных, так и эндогенных активаторов:
1. Внутрисосудистое свертывание крови в сочетании с защитной реакцией организма на угрозу образования тромбов (вторичный или реактивный фибринолиз).
2. Самостоятельное включение плазминовой системы ее активаторами в патологическом процессе, например, во время оперативного вмешательства на органах, богатых активаторами фибринолиза – легких, предстательной железе, матке; этот первичный фибринолиз наблюдается значительно реже, чем вторичный.
Увеличение: снижение фибринолитической активности вследствие нарушения активации плазминогена из-за недостатка его активаторов, замедления калликреин-кининовой активации, ингибиции фактора XIIa, уменьшения количества плазминогена; замедление лизиса считают признаком предтромбоза, который отражает состояние гиперкоагуляции или способствует его развитию. Наблюдается у больных тромбозами, с предтромботическими состояниями, 3-4 стадиями острого синдрома ДВС, у страдающих геморрагическим васкулитом, сепсисом, токсикозами беременности.
Тест склеивания стафилококков (ТСС)
Метод основан на способности некоторых штаммов золотистого стафилококка склеиваться в присутствии ПДФ. Это экспресс-метод определения ПДФ. Согласно этому тесту у здоровых людей среднее содержание ПДФ в сыворотке составляет 0,103 ± 0,010 мг/л или 1,03 ± 0,10 мг %.
Повышение содержания ПДФ наблюдается при всех видах тромбинемии, внутрисосудистого свертывания крови, при лечении тромболитиками, системных васкулитах и др.
Аутокоагуляционный тест (АКГ)
– метод оценки состояния как прокоагулянтного, так и антикоагулянтного звеньев системы свертывания крови. Принцип АКТ –
стандартизированная двухступенчатая методика, отражающая динамику нарастания, а затем инактивации тромбопластин-тромбиновой активности в исследуемой крови. Стандартизация фосфолипидной и контактной активации начальной фазы процесса свертывания крови достигается использованием гемолизата эритроцитов исследуемого. В тесте не используются тромбопластин, тромбин, кефалин и другие недостаточно стандартизированные реактивы, а
результаты его выражаются безотносительно к показателям к показателям, полученным на случайных образцах нормальной плазмы. Это существенно повышает точность и воспроизводимость получаемых результатов.
Чтение результатов по данным АКТ в процентном выражении на миллиметровой бумаге вычерчивают аутокоагулограмму и определяют следующие ее параметры:
А – свертывающая активность на 2-й минуте инкубации гемолизат-кальциевой смеси (ГКС); норма: М=15,4%, δ = ±11,8, m = ± 2.9. Этот параметр наиболее изменчив, так как отражает самые начальные этапы образования протромбиназы и тромбина в ГКС.
МА – максимальная свертывающая активность; норма: М = 100%, δ = ± 1,1.
Т1, мин – время достижения половины МА; норма: 3,7±0,2 мин.
Т2, мин – время достижения максимальной свертывающей активности; норма: 10 мин.
Ф – время снижение тромбопластин-тромбиновой активности до 50% МА.
ИИТ – индекс инактивации тромбопластиа и тромбина.
Рассчитывается по формуле:
МА,%
ИИТ = ________
А60, %
МА — Максимальная свертывающая активность, в %
А60 — Свертывающая активность на 60 минуте инкубации в %
Норма: М = 2,1; δ = ± 0,5; м = ± 0,1
Клиническое толкование.
Восходящая часть кривой АКГ отражает динамику нарастания и максимальную активность (МА) тромбопластина и тромбина в исследуемой крови при стандартизированной контактной и фосфолипидной активации. Нисходящая часть этой кривой характеризует скорость и интенсивность инактивации тромбина в результате его сорбции на фибрине (антитромбин 1), влиянии медленно действующих (прогрессивных) антитромбинов III и IV и продуктов фибринолиза. Таким образом, АКТ дает представление о состоянии как прокоагулянтного, так и антикоагулянтного звеньев системы свертывания крови, отражая кинетику обоих процессов.
При дефиците факторов внутреннего механизма образования протромбиназы (XII, XI, IX, VIII), а также факторов X, V, II, как и при избытке быстро действующих антикоагулянтов (гепарина и др.), уменьшаются параметры А и, особенно, МА, удлиняется время Т1 и Т2. При повышенном содержании медленно действующих антитромбинов и значительной активации фибринолиза наблюдается более крутое снижение нисходящей части кривой АКТ и увеличивается ИИТ. Мало отражается на показаниях теста дефицит фактора VII и III тромбоцитарного фактора.
Замечания по методу
. Если исследователя интересуют лишь МА, то аутокоагулограмму можно выполнить в укороченном варианте, сократив время исследования и уменьшив расход крови больного. Так, для контроля за лечением гепарином достаточно исследовать МА лишь на 10 минуте инкубации ГКС, для диагностики гемофилии – на 10, 20 и 30 минутах, для выявлении гиперкоагуляции – на 4, 6, 8, 10 и 60 минутах.
Список использованной литературы
1. Баркаган З.С. Геморрагические заболевания и синдромы, М.: Медицина, 1980.
2. Бунятян А.А., Рябов Г.А., Маневич А.3. Анестезиология и реаниматология. 2-е изд. перераб. и доп. М., Медицина, 1984.
3. Гельфанд Б.Р., Гологорский В.А. и др. Карманный справочник анестезиолога. Москва, 1998.
4. Иванов Е.П. Диагностика нарушений гемостаза. Минск: Беларусь, 1983.
5. Козинец Г.И.Интерпретация анализов крови и мочи. Москва, 1998г. – 104 с.
6. Малышев В.Д. Интенсивная терапия острых водно-электролитных нарушений. М.:Медицина,1985. 192 с.
7. Почки и гомеостаз в норме и патологии / Пер. с англ. под ред. Клар С. М.: Медицина, 1974.
8. Практическое руководство по анестезиологии по ред.профессора Лихванцева В.В., Москва, 1998.
9. Справочник по анестезиологии и реаниматологии /Под ред. А.А. Бунятяна. М.: Медицина, 1982.
10. Уилкинсон А.У. Водно-электоролитный обмен в хирургии / Пер. с англ. М.: Медицина, 1974.
11. Цыганий А.А.. Карманный справочник анестезиолога. Москва, 2002.
12. Чибуновский В.А. Интерпретация результатов клинико-биохимических лабораторных исследований. Алматы, 1998.
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Показания к назначению
Биохимическое исследование (биохимия) — это анализ, в ходе которого оценивают содержание белков, углеводов, жиров, ферментов, микроэлементов и продуктов распада некоторых веществ. Они попадают в кровь в процессе функционирования организма. Анализ позволяет судить о работе сердца, печени, почек, поджелудочной железы и других органов, выявить скрытое воспаление или нарушение обменных процессов.
Исследование используют в профилактических и диагностических целях. Например, по его результатам можно убедиться, что лечение не вызывает опасных побочных эффектов.
Показания к назначению биохимического анализа крови:
- скрининг нарушений в работе основных органов и систем на ранней, бессимптомной стадии;
- выявление причин того или иного заболевания или симптома;
- определение возможных побочных эффектов от принимаемых препаратов.
В понятие «биохимический анализ» входит более 20 показателей, но одновременно их исследуют достаточно редко. Как правило, врач назначает анализ на несколько интересующих его элементов (например, холестерин или глюкозу) или рекомендует один из комплексов, в которые входят наиболее важные показатели.
27.113. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.339. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.558. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.660. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Заболевания, которые можно выявить по результатам анализа
Биохимический анализ крови позволяет определить причину множества заболеваний и симптомов. Например, если болят суставы, исследование поможет выявить или исключить подагру — патологию, вызванную нарушением обменных процессов и избыточным уровнем мочевой кислоты.
Нарушения углеводного обмена (сахарный диабет 2-го типа, предиабет) развиваются на фоне эндокринных патологий, что приводит к проблемам с усвоением глюкозы и повышению её уровня в крови.
Сахарный диабет может долгое время протекать бессимптомно, часто его диагностируют во время профилактического обследования
Нарушение работы почек происходит при их воспалении или невоспалительном поражении тканей, а также из-за образования камней. Если почки по какой-то причине начинают хуже фильтровать кровь, концентрация таких показателей, как креатинин и мочевина, возрастает.
Заболевания почек могут сопровождаться сильной приступообразной болью или протекать бессимптомно
Сердечно-сосудистые патологии (поражение сердечной мышцы, сердечная недостаточность, заболевания сосудов) часто вызваны нарушением жирового обмена (изменение показателей холестерина, триглицеридов, липопротеинов высокой и низкой плотности — ЛПВП, ЛПНП).
Если холестерина в крови слишком много, это может привести к сужению артерий и ухудшению работы сердца и других жизненно важных органов
Нарушение работы печени и жёлчных протоков (гепатит инфекционной или неинфекционной природы, нарушение моторики желчевыводящих путей) могут сопровождаться повышением уровня билирубина (пигмента жёлчи, который образуется при распаде гемоглобина), а также дисбалансом жёлчных кислот, ферментов (щелочная фосфатаза, аспартатаминотрансфераза (АСТ), аланинаминотрансфераза (АЛТ), гамма-глутамилтрансфераза (ГГТ), альфа-амилаза) и белков (альбумин, глобулины).
Если кожа и белки глаз приобрели желтоватый оттенок, это повод проверить работу печени
Нарушение работы поджелудочной железы (например, панкреатит) — одна из самых распространённых патологий пищеварительной системы. Её можно выявить по отклонениям от нормы уровня некоторых ферментов, общего билирубина, глюкозы.
Причиной сильной боли в верхней части живота может быть панкреатит — воспаление поджелудочной железы
Анемия — патологическое нарушение состава крови, которое приводит к недостаточному питанию тканей кислородом. Это состояние можно определить по уровню сывороточного железа.
Заболевания костной ткани (уменьшение костной массы, нарушение костеобразования) часто развиваются на фоне дисбаланса кальция.
Биохимический анализ позволяет своевременно диагностировать патологии костной ткани
Системные воспалительные процессы (ревматизм, ревматоидный артрит) можно определить по таким показателям, как общий и С-реактивный белок.
Исследуемые показатели
Общий белок — суммарное количество всех белков, которые циркулируют в сыворотке крови. В зависимости от вида белки участвуют в строительстве клеток, работе иммунитета, производстве и свёртывании крови, обмене веществ, работе выделительной и эндокринной системы, а также усвоении и транспортировке витаминов, минералов и лекарств.
Триглицериды — простые жиры, один из основных источников энергии для организма. Они поступают в организм с пищей (больше всего их в маслах — оливковом, рапсовом, рыжиковом, горчичном) и синтезируются в печени, кишечнике, жировых клетках.
Общий холестерин — жирорастворимое вещество, которое участвует в образовании гормонов, жёлчных кислот, витамина D и других биологически активных веществ. Холестерин важен для нормальной работы иммунной, нервной и пищеварительной системы. Вырабатывается в печени и поступает в организм с пищей. В свободной форме холестерин не встречается: он соединяется с белками, образуя липопротеины.
Холестерин-ЛПВП. Холестерин-ЛПНП. Различают «хороший» холестерин (его обозначают ЛПВП, липопротеины высокой плотности) и «плохой» (в зависимости от разновидности его обозначают ЛПНП и ЛПОНП: липопротеины низкой и очень низкой плотности). Липопротеины низкой и очень низкой плотности переносят холестерин от печени к тканям и органам, а липопротеины высокой плотности собирают излишки холестерина со стенок сосудов и переносят обратно в печень для переработки.
Если концентрация «плохого» холестерина в крови слишком большая, он накапливается в стенках артерий и формирует холестериновые бляшки, из-за которых развивается атеросклероз .
Индекс атерогенности — это соотношение разных видов холестерина в крови. Оно рассчитывается по формуле: индекс атерогенности = (общий холестерин – ЛПВП) / ЛПВП.
Глюкоза (сахар) — простой углевод, универсальный источник энергии для человека и единственный — для мозга. В организм глюкоза попадает с пищей, всасывается в кишечнике и с кровотоком разносится к тканям и органам. Для усвоения глюкозы нужен инсулин — гормон поджелудочной железы. Он вырабатывается в ответ на повышение сахара в крови. Если баланс «глюкоза — инсулин» нарушается, то возникает избыток глюкозы — гипергликемия, или, наоборот, дефицит — гипогликемия.
Гликированный гемоглобин — это соединения глюкозы с гемоглобином . Чем выше концентрация глюкозы, тем больше образуется гликированного гемоглобина. Такие соединения сохраняются в крови, пока молекула гемоглобина не разрушится (она живёт около 120 дней).
Аланинаминотрансфераза (АЛТ) — это фермент, который в основном содержится в клетках печени, а при их разрушении в больших количествах попадает в кровоток.
Аспартатаминотрансфераза (АСТ) — это фермент, который в основном содержится в клетках печени и сердечной мышцы. При повреждении этих органов он в избытке попадает в кровоток.
Амилаза — фермент, который вырабатывается поджелудочной и слюнной железами и входит в состав пищеварительного сока. Амилаза отвечает за переваривание углеводов.
Лактатдегидрогеназа (ЛДГ) — внутриклеточный фермент, участвующий в углеводном обмене.
Гамма-ГТ (гамма-глутамилтрансфераза) — фермент печени и поджелудочной железы, который участвует в обмене аминокислот (органических соединений, из которых состоят все ткани тела человека).
Альбумин — белок, вырабатывающийся в печени под влиянием гормонов щитовидной железы.
Фосфатаза щелочная — группа ферментов, которые участвуют в реакции дефосфорилирования, то есть отсоединения фосфора от органических веществ. Этот процесс необходим для усвоения фосфора.
Билирубин — жёлчный пигмент, один из главных компонентов жёлчи. Он образуется при расщеплении некоторых белков: гемоглобина, миоглобина, цитохрома.
Кальций общий. Кальций — это один из ключевых макроэлементов, он необходим для строительства костей и зубов. Участвует в работе мышечной и сердечно-сосудистой системы, необходим для нормального функционирования многих ферментов. Кальций поступает в организм с пищей или биологически активными добавками.
Калий (К+), натрий (Na+), хлориды (Cl−) — это электролиты, вещества, которые поддерживают уровень воды и кислотно-щелочной баланс в организме.
Креатинин — продукт распада аминокислоты креатина, который ежедневно образуется в мышцах и выводится почками.
Мочевина — продукт распада белков, который формируется в печени, а затем с кровотоком попадает в почки и выводится с мочой. Исследование мочевины в крови позволяет оценить выделительную функцию почек.
C-реактивный белок — ранний и наиболее чувствительный индикатор воспалительного процесса.
Мочевая кислота — продукт распада пуринов — химических соединений, которые входят в состав белков. Синтезируется в печени, а затем с кровотоком попадает в почки и выводится с мочой.
Сывороточное железо. Анализ показывает уровень железа в сыворотке крови и позволяет выявить дефицит или избыток этого микроэлемента.
Расшифровка показателей
Ниже приведены референсные значения основных показателей (диапазоны, в которых этот компонент находится у большинства здоровых людей) и возможные причины их повышения или снижения относительно нормальных значений.
Делать выводы на основании отдельных показателей самостоятельно нельзя: врач оценивает данные комплексно и при интерпретации учитывает индивидуальные особенности пациента — его пол, возраст, физиологические особенности и общее состояние здоровья.
Общий белок
Исследование позволяет диагностировать нарушения обменных процессов, патологии печени и почек, онкологические заболевания или оценить успешность проводимого лечения.
Значения показателя одинаковые для мужчин и женщин и измеряются в граммах на литр (г/л).
Референсные значения общего белка для детей
|
Возраст ребёнка |
Значение, г/л |
|
До 6 дней |
46–70 |
|
7 дней — 6 месяцев |
44–76 |
|
7–11 месяцев |
51–73 |
|
12–23 месяца |
56–75 |
|
2–17 лет |
60–80 |
Референсные значения общего белка для взрослых: 64–83 г/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения показателя:
- обезвоживание;
- острые инфекции;
- термические ожоги;
- аутоиммунные заболевания;
- миеломная болезнь (онкологическое заболевание, которое развивается при мутации клеток костного мозга);
- болезнь Вальденстрёма (разновидность лимфомы, онкологического заболевания с поражением лимфоидной ткани).
Возможные причины снижения показателя:
- недостаточное поступление белка с пищей или полное отсутствие белка в диете;
- патологическое выведение белка с мочой (протеинурия) при почечной патологии;
- потеря белка при ожогах, кровопотерях, злокачественных образованиях и сахарном диабете;
- нарушение белкового синтеза (при печёночной недостаточности);
- нарушение всасывания белка (при воспалении тонкого или толстого кишечника, поджелудочной железы).
1.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Альбумин
Анализ назначают при подозрении на заболевания печени, почек, кишечника.
Значения показателя одинаковые для мужчин и женщин и измеряются в граммах на литр (г/л).
Референсные значения альбумина
|
Возраст |
Значение, г/л |
|
До 4 дней |
28–44 |
|
4 дня — 13 лет |
38–54 |
|
14–17 лет |
32–45 |
|
От 18 лет |
35–52 |
Референсные значения альбумина для беременных женщин
|
Срок беременности |
Значение, г/л |
|
1–18 недель |
35–52 |
|
От 19 недель |
32–42 |
1.3.1. Капилл. кровь (+250 ₽) 
Капилл. кровь (+250 ₽) 1 день

Триглицериды
Исследование концентрации триглицеридов в крови позволяет оценить риск сердечно-сосудистых заболеваний, болезней печени и поджелудочной железы.
Значения показателя измеряются в миллимолях на литр (ммоль/л).
Референсные значения триглицеридов для детей
|
Возраст ребёнка |
Значения для мальчиков, ммоль/л |
Значения для девочек, ммоль/л |
|
До 9 лет |
0,34–1,34 |
0,4–1,24 |
|
10–14 лет |
0,36–1,41 |
0,42–1,38 |
|
15–17 лет |
0,42–1,67 |
0,44–1,4 |
У взрослых значения показателя для мужчин и женщин одинаковые.
Референсные значения триглицеридов для взрослых
|
Оценка показателя |
Значение, ммоль/л |
|
Нормальный уровень |
< 1,70 |
|
Умеренно повышенный уровень |
1,70–2,25 |
|
Повышенный уровень |
2,26–5,65 |
|
Высокий уровень |
> 5,65 |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышенного уровня триглицеридов:
- наследственные дислипидемии (это нарушение нормального соотношения жиров в крови);
- ожирение;
- гипотиреоз (снижение выработки гормонов щитовидной железы);
- болезни почек;
- сахарный диабет;
- стеатогепатит (жировая болезнь печени);
- панкреатит (воспаление поджелудочной железы);
- злоупотребление алкоголем;
- несбалансированное питание.
Возможные причины пониженного уровня триглицеридов:
- соблюдение строгой диеты;
- нарушение обмена веществ (наследственная гиполипопротеинемия);
- нарушение всасывания в кишечнике;
- повышение функции щитовидной железы (гипертиреоз).
1.102. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Общий холестерин
Анализ на общий холестерин назначают для определения риска сердечно-сосудистых заболеваний.
Значения показателя измеряются в миллимолях на литр (ммоль/л).
Референсные значения общего холестерина для детей
|
Возраст ребёнка |
Значения для мальчиков, ммоль/л |
Значения для девочек, ммоль/л |
|
До 1 месяца |
1,4–3,9 |
1,6–4,01 |
|
1–5 месяцев |
2,09–3,8 |
1,6–3,65 |
|
6–11 месяцев |
1,9–4,63 |
1,97–5,59 |
|
1–3 года |
2,2–4,71 |
2,79–4,99 |
|
4–6 лет |
2,84–5,61 |
2,74–4,99 |
|
7–9 лет |
2,8–5,46 |
2,6–5,43 |
|
10–12 лет |
2,7–5,77 |
2,72–5,64 |
|
13–15 лет |
2,35–5,28 |
2,79–5,3 |
|
16–17 лет |
2,12–4,97 |
2,38–6,05 |
У взрослых значения показателя для мужчин и женщин одинаковые. Референсные значения общего холестерина для взрослых: < 5,18 ммоль/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня общего холестерина:
- избыточное поступление холестерина с пищей (преобладание животных жиров в рационе);
- генетически обусловленные нарушения обмена холестерина;
- первичные гиперлипидемии (повышенный уровень липидов или липопротеинов в крови, обусловленный наследственными патологиями) — семейная гиперхолестеринемия, семейная комбинированная гиперлипидемия, полигенная гиперхолестеринемия, семейная дисбеталипопротеинемия;
- сахарный диабет;
- заболевания печени и желчевыводящих путей;
- снижение функции щитовидной железы (гипотиреоз);
- болезни поджелудочной железы;
- болезни почек;
- приём некоторых лекарств — препаратов для контроля артериального давления, оральных контрацептивов, глюкокортикостероидов (гормональных противовоспалительных средств);
- ожирение;
- хроническое злоупотребление алкоголем;
- курение.
Возможные причины снижения уровня общего холестерина:
- болезни печени: цирроз печени в последней стадии, острая дистрофия печени, инфекции, связанные с повреждением печени;
- повышенная выработка гормонов щитовидной железы (гипертиреоз);
- онкологические заболевания;
- генетически обусловленные нарушения обмена холестерина;
- голодание;
- заражение крови (сепсис).
1.8. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Холестерин-ЛПВП
Анализ назначают, чтобы оценить риск развития атеросклероза и связанных с ним сердечно-сосудистых заболеваний, а также для диагностики болезней печени.
Значения показателя для детей и взрослых одинаковы и измеряются в миллимолях на литр (ммоль/л).
Референсные значения холестерина-ЛПВП
|
Степень риска |
Значения для мужчин, ммоль/л |
Значения для женщин, ммоль/л |
|
Риск отсутствует |
> 1,45 |
> 1,68 |
|
Умеренный риск |
0,9–1,45 |
1,15–1,68 |
|
Высокий риск |
< 0,9 |
< 1,15 |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня холестерина-ЛПВП:
- наследственная предрасположенность;
- хроническое воспаление печени (гепатит);
- первичный билиарный цирроз печени — аутоиммунное заболевание, при котором постепенно разрушаются внутрипечёночные жёлчные протоки;
- хронические интоксикации;
- частые интенсивные аэробные нагрузки;
- алкоголизм.
Возможные причины снижения уровня холестерина-ЛПВП:
- атеросклероз;
- генетически обусловленное сниженное содержание холестерина в крови;
- заболевания печени (например, холестаз);
- заболевания почек (нефротический синдром, хроническая почечная недостаточность);
- сахарный диабет;
- состояния острой фазы: острый период инфаркта миокарда, острые воспалительные заболевания;
- хирургические вмешательства;
- ожирение;
- курение;
- приём некоторых лекарств: для контроля давления (бета-блокаторов, диуретиков), контрацепции (прогестинов, андрогенов), увеличения мышечной массы (анаболиков);
- диета, богатая углеводами или полиненасыщенными жирными кислотами.
1.10. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Индекс атерогенности
Индекс (коэффициент) атерогенности отражает баланс атерогенных и антиатерогенных липидов. Атерогенные липиды способствуют развитию атеросклероза, а антиатерогенные — снижают его риск. Показатель позволяет оценить риск развития сердечно-сосудистых заболеваний.
Референсные значения индекса атерогенности для мужчин и женщин одинаковы и составляют 2,2–3,5 единицы.
Повышение коэффициента наблюдается при гипертонии, ишемической болезни сердца (ИБС), всех формах и стадиях атеросклероза.
1.13. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Холестерин-ЛПНП
Анализ назначают для оценки риска сердечно-сосудистых заболеваний.
Значения показателя одинаковые для мужчин и женщин и измеряются в миллимолях на литр (ммоль/л).
Референсные значения холестерина-ЛПНП
|
Оценка показателя |
Значение, ммоль/л |
|
Нормальный уровень |
< 2,59 |
|
Умеренно повышенный уровень |
2,59–3,34 |
|
Повышенный уровень |
3,37–4,12 |
|
Высокий уровень |
> 4,14 |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня холестерина-ЛПНП:
- обогащённая холестерином диета;
- ожирение;
- патологии гепатобилиарной системы (механическая желтуха различной этиологии);
- системные эндокринные патологии (сахарный диабет, гипотиреоз);
- заболевания почек: воспаление, нефротический синдром (заболевание, которое сопровождается превышением концентрации в моче белка и снижением — содержания альбумина в крови), хроническая почечная недостаточность (снижение функции почек);
- лекарственная терапия глюкокортикостероидами, анаболическими препаратами, бета-блокаторами и др.;
- наследственное повышение холестерина;
- рак поджелудочной железы;
- алкоголизм.
Возможные причины снижения уровня холестерина-ЛПНП:
- наследственные нарушения жирового обмена,
- диета с низким содержанием холестерина,
- снижение всасывания холестерина в кишечнике,
- повышение функции щитовидной железы,
- онкологические заболевания костного мозга.
1.9. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Глюкоза (сахар)
Анализ помогает диагностировать сахарный диабет и предиабет, а также отслеживать состояние пациентов с этими заболеваниями и контролировать эффективность лечения.
Значения показателя одинаковые для мужчин и женщин и измеряются в миллимолях на литр (ммоль/л).
Референсные значения глюкозы
|
Возраст |
Значение, ммоль/л |
|
3 дня — 17 лет |
3,33–5,55 |
|
18–59 лет |
4,11–6,1 |
|
От 60 лет |
4,56–6,38 |
Референсные значения глюкозы для беременных женщин: 4,11–5,1 ммоль/л.
Возможные причины повышения уровня глюкозы:
- сахарный диабет или предиабет;
- стресс и усталость;
- хроническое злоупотребление алкоголем;
- приём некоторых лекарственных препаратов — кортикостероидных гормонов, оральных контрацептивов, препаратов, которые снижают уровень холестерина, некоторых противовирусных препаратов и сиропов от кашля.
Возможные причины снижения уровня глюкозы:
- длительное голодание;
- нарушение всасывания углеводов;
- гипотиреоз — сниженная выработка гормонов щитовидной железы;
- передозировка инсулина и других противодиабетических препаратов;
- инсулинома — онкологическое заболевание, при котором происходит ускоренный рост бета-клеток поджелудочной железы, за счёт чего вырабатывается большое количество инсулина.
1.14.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Гликированный гемоглобин
Анализ на гликированный гемоглобин позволяет выявить факты повышения глюкозы за последние 3 месяца и указывает на патологию, даже если в момент взятия крови показатель в норме. Метод используют для ранней диагностики сахарного диабета и предиабета.
Значения показателя одинаковые для мужчин и женщин и измеряются в процентах (%).
Референсные значения гликированного гемоглобина
|
Оценка показателя |
Значение, % |
|
Норма |
До 6,0 включительно |
|
Рекомендуется консультация эндокринолога |
6,0–6,4 |
|
Диагностический критерий сахарного диабета |
6,5 и более |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышенного гликированного гемоглобина:
- сахарный диабет и другие нарушения толерантности к глюкозе;
- анемии (дефицит железа, витамина В12, фолиевой кислоты);
- злоупотребление алкоголем;
- спленэктомия — хирургическая операция по удалению селезёнки;
- патологии печени и почек;
- гипербилирубинемия — повышенный билирубин в крови;
- приём лекарственных препаратов;
- почечная недостаточность;
- генетические заболевания;
- нарушения структуры гемоглобина;
- состояния и заболевания, связанные с нарушением состава крови.
Возможные причины сниженного гликированного гемоглобина:
- аномальные формы гемоглобина (серповидные эритроциты);
- гипогликемия — состояние, которое сопровождается сниженным уровнем глюкозы в крови;
- кровотечения;
- гемолитическая анемия — патология, при которой эритроциты распадаются быстрее, чем образуются новые.
1.18. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Аланинаминотрансфераза (АЛТ)
Анализ помогает выявить заболевания печени.
Значения показателя измеряются в единицах на литр (ед/л).
Референсные значения аланинаминотрансферазы для детей старше 1 года и взрослых
|
Значения для мужчин, ед/л |
Значения для женщин, ед/л |
|
< 41 |
< 33 |
Референсные значения для детей младше 1 года: 13–45 ед/л.
Нормальные значения для беременных женщин: < 35 ед/л.
Возможные причины повышенного уровня АЛТ в крови:
- вирусный гепатит;
- травма печени;
- цирроз печени;
- токсическое поражение печени;
- жировой гепатоз;
- механическая (подпечёночная) желтуха;
- употребление алкоголя;
- приём гепатотоксичных препаратов;
- рак печени;
- миокардит (воспаление сердечной мышцы);
- инфаркт миокарда;
- правожелудочковая сердечная недостаточность;
- мышечная дистрофия;
- гипоксия;
- миозит (воспалительный процесс в мышцах);
- панкреатит (воспаление поджелудочной железы);
- преэклампсия (состояние, которое сопровождается повышением давления и уровня белка в моче у беременных).
1.20. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Аспартатаминотрансфераза (АСТ)
Анализ крови на АСТ помогает выявить заболевания сердца и печени, а также оценить эффективность их лечения. Кроме того, исследование используют для контроля здоровья пациентов, длительно принимающих гепатотоксичные препараты.
Значения показателя измеряются в единицах на литр (ед/л).
Референсные значения аспартатаминотрансферазы для детей до 1 года
|
Возраст |
Значение, ед/л |
|
До 1 месяца |
5–75 |
|
1–11 месяцев |
15–60 |
Референсные значения аспартатаминотрансферазы для детей старше 1 года и взрослых
|
Значения для мужчин, ед/л |
Значения для женщин, ед/л |
|
< 40 |
< 32 |
Нормальные значения для беременных женщин: < 35 ед/л.
Возможные причины повышенного уровня АСТ в крови:
- острое инфекционное воспаление печени (вирусное, бактериальное);
- острый лекарственный гепатит (поражение тканей печени на фоне длительного приёма некоторых лекарств);
- острый и хронический гепатит на фоне злоупотребления алкоголем;
- аутоиммунный гепатит;
- острый ишемический гепатит (поражение тканей печени из-за плохого кровоснабжения);
- жировой гепатоз;
- гемохроматоз (наследственное заболевание, связанное с повышенным содержанием железа в крови и его отложением в тканях печени);
- болезнь Вильсона (наследственное заболевание, связанное с нарушением обмена веществ и накоплением меди в организме);
- цирроз печени — замещение тканей печени соединительной тканью и снижение функции органа;
- рак печени;
- острый инфаркт миокарда;
- острая сердечная недостаточность;
- заболевания почек;
- острый панкреатит;
- ожоги;
- целиакия — генетическое заболевание, связанное с непереносимостью глютена;
- заболевания, связанные с разрушением эритроцитов — красных клеток крови;
- кетоацидоз — острое осложнение сахарного диабета;
- приём некоторых лекарств (например, для снижения уровня холестерина в крови);
- приём некоторых биологически активных добавок;
- интенсивные физические нагрузки.
1.21. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Амилаза
Исследование позволяет выявить заболевания поджелудочной и слюнных желёз.
Значения показателя одинаковые для мужчин и женщин и измеряются в единицах на литр (ед/л).
Референсные значения амилазы: < 100 ед/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня амилазы:
- патологии поджелудочной железы (панкреатит);
- воспаление жёлчного пузыря (холецистит);
- закупорка протока поджелудочной железы камнем или опухолью;
- аппендицит, перитонит;
- нарушение оттока в слюнных железах (например, при паротите);
- кишечная непроходимость.
Возможные причины снижения уровня амилазы:
- тиреотоксикоз (повышенная выработка гормонов щитовидной железы);
- инфаркт миокарда;
- некроз (отмирание тканей) поджелудочной железы.
1.22. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Лактатдегидрогеназа (ЛДГ)
Исследование используется для первичной диагностики патологий в работе сердца, лёгких, печени, почек, некоторых онкологических заболеваний, а также разрушения мышечной ткани. Отклонение уровня ЛДГ от нормы — достаточное условие для проведения комплексного обследования пациента.
Значения показателя измеряются в единицах на миллилитр (ед/мл).
Референсные значения лактатдегидрогеназы для детей
|
Возраст ребёнка |
Значение, ед/мл |
|
4–19 дней |
225–600 |
|
20 дней — 1 год 11 месяцев |
180–430 |
|
2 года — 14 лет 11 месяцев |
120–300 |
Референсные значения лактатдегидрогеназы для детей старше 15 лет и взрослых: 135–225 ед/мл у мужчин, 135–214 ед/мл у женщин.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня ЛДГ:
- острые повреждения почек;
- острые вирусные гепатиты (воспаление печени);
- обострение хронических гепатитов;
- миозиты и миопатии (воспаление и дистрофия мышечной ткани);
- онкологические заболевания;
- инфаркт миокарда;
- заболевания крови: гемолитическая, серповидноклеточная анемия;
- инсульт;
- панкреатит (воспаление поджелудочной железы);
- ожоги тяжёлой степени;
- эклампсия — опасное состояние у беременных, которое может быть вызвано рядом патологий;
- приём некоторых лекарств (например, нестероидных противовоспалительных препаратов);
- операции на сердце;
- тяжёлые физические нагрузки.
Возможные причины снижения уровня ЛДГ:
- приём некоторых препаратов (для лечения судорог, сердечных и почечных патологий);
- на фоне лечения при ранее повышенном показателе.
1.27. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Гамма-ГТ (гамма-глутамилтрансфераза)
Исследование уровня гамма-ГТ в крови позволяет на раннем этапе обнаружить холестаз — застой жёлчи. Также используется для диагностики и контроля эффективности лечения гепатита, холангита и других заболеваний печени и жёлчных протоков. Изолированное повышение гамма-ГТ может наблюдаться у людей, злоупотребляющих алкоголем, а также у пациентов со стеатозом печени (жировой дистрофией).
Значения показателя измеряются в единицах на литр (ед/л).
Референсные значения гамма-глутамилтрансферазы для детей
|
Возраст ребёнка |
Значение, ед/л |
|
До 1 года |
< 203 |
|
1–3 года |
< 87 |
|
4–6 лет |
< 26 |
|
7–13 лет |
< 31 |
|
13–17 лет |
< 29 |
Референсные значения гамма-глутамилтрансферазы для мужчин: менее 60 ед/л. Референсные значения гамма-глутамилтрансферазы для женщин: менее 40 ед/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения концентрации гамма-ГТ:
- нарушение оттока жёлчи (холестаз);
- аутоиммунные заболевания печени (первичный билиарный холангит, первичный склерозирующий холангит);
- обострение панкреатита;
- заболевания почек;
- инфекционное, радиационное, токсическое поражение печени;
- онкологические заболевания простаты, головки поджелудочной железы, печени, желчевыводящих путей, желудка;
- заболевания печени (хронический гепатит, цирроз печени);
- инфекционный мононуклеоз;
- сердечная недостаточность;
- сахарный диабет;
- избыток гормонов щитовидной железы (гипертиреоз);
- употребление алкоголя;
- ожирение;
- лечение гепатотоксичными препаратами (антибиотиками, аспирином, статинами, антимикотиками, гормональными средствами, антидепрессантами, гистаминоблокаторами, барбитуратами).
Высокая концентрация гамма-ГТ встречается у детей в возрасте до 6 месяцев. Такое состояние не является патологическим и не требует лечения.
Возможная причина снижения гамма-ГТ — недостаточная выработка гормонов щитовидной железы (гипотиреоз).
1.28. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Фосфатаза щелочная
Определение уровня щелочной фосфатазы в крови помогает выявить заболевания печени, желчевыводящих путей и костной ткани.
Повышение уровня щелочной фосфатазы одновременно с повышенным уровнем билирубина, АЛТ и АСТ, вероятнее всего, говорит о заболеваниях печени.
Повышенный уровень щелочной фосфатазы на фоне высоких концентраций кальция и фосфора в сыворотке крови может быть признаком патологий костной ткани.
Значения показателя измеряются в единицах на литр (ед/л).
Референсные значения щелочной фосфатазы для детей до 13 лет
|
Возраст ребёнка |
Значение, ед/л |
|
До 15 дней |
83–248 |
|
15 дней — 1 год |
122–469 |
|
1–10 лет |
142–335 |
|
10–13 лет |
129–417 |
Референсные значения щелочной фосфатазы для детей старше 13 лет и взрослых
|
Возраст |
Значения для мужчин, ед/л |
Значения для женщин, ед/л |
|---|---|---|
|
13–14 лет |
116–468 |
57–254 |
|
15–17 лет |
82–331 |
50–117 |
|
От 18 лет |
55–149 |
35–104 |
Нормальные значения для беременных женщин с 19-й недели: 30–240 ед/л.
Причины повышения активности щелочной фосфатазы:
- заболевания печени, желчевыводящих путей и поджелудочной железы;
- заболевания костей;
- инфекционно-токсический шок;
- заболевания ЖКТ, кишечные инфекции;
- избыточная выработка гормонов щитовидной железы (гипертиреоз);
- избыточная выработка паратгормона паращитовидными железами (гиперпаратиреоз);
- недостаточное питание кислородом (ишемия) или отмирание тканей (некроз) почки, лёгкого.
Причины снижения активности щелочной фосфатазы:
- железодефицитная анемия в тяжёлой степени;
- B12-дефицитная анемия;
- недостаточная выработка гормонов щитовидной железы (гипотиреоз различного происхождения);
- белково-энергетическая недостаточность;
- гипофосфатазия — наследственное заболевание, связанное со снижением активности или полным отсутствием щелочной фосфатазы.
1.33. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Билирубин (непрямой, прямой, общий)
Исследование позволяет определить уровень жёлчного пигмента билирубина и его фракций в крови для диагностики заболеваний печени и желчевыводящих путей. Также анализ на билирубин помогает выявить гемолитическую анемию .
Значения показателя одинаковые для мужчин и женщин и измеряются в микромолях на литр (мкмоль/л).
Референсные значения билирубина
|
Тип билирубина |
Значение |
|
Билирубин прямой |
< 5 мкмоль/л |
|
Билирубин общий |
< 21 мкмоль/л |
|
Билирубин непрямой |
75% концентрации общего билирубина |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня прямого билирубина:
- нарушение оттока жёлчи;
- вирусные гепатиты (воспаление печени);
- лекарственное поражение печени;
- метаболические заболевания печени (стеатогепатит, болезнь Вильсона и др.);
- аутоиммунные заболевания печени (аутоиммунный гепатит, первичный билиарный холангит).
Возможные причины снижения уровня прямого билирубина:
- злоупотребление кофе и спиртными напитками;
- приём некоторых лекарств: преднизолона, пенициллина, барбитуратов (препаратов, оказывающих угнетающее действие на ЦНС).
Причины повышения уровня непрямого билирубина:
- желтуха новорождённых;
- гемолитическая анемия различной природы (инфекционная, аутоиммунная, из-за дефекта строения эритроцитов);
- синдром Жильбера — заболевание, при котором печень не перерабатывает билирубин должным образом.
Причины повышения уровня общего билирубина:
- гемолитическая анемия;
- переливание несовместимых групп крови;
- патологии печени, жёлчных протоков и жёлчного пузыря;
- камни в жёлчных протоках;
- новообразования в прилегающих к печени органах (опухоли кишечника, поджелудочной железы);
- врождённые нарушения обмена билирубина;
- метаболические заболевания печени;
- аутоиммунные заболевания печени (аутоиммунный гепатит, первичный билиарный холангит);
- лекарственное поражение печени;
- вирусные гепатиты;
- терминальная стадия алкогольной болезни печени.
На повышение уровня прямого и непрямого билирубина в крови может влиять приём некоторых лекарств, среди них — нестероидные противовоспалительные, противогрибковые препараты, антибиотики, оральные контрацептивы, антидепрессанты.
1.34. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

1.35. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

1.36. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Кальций общий
Анализ используется, чтобы выявить дефицит или избыток кальция, а также для диагностики болезней щитовидной железы, паращитовидных желёз, почек, кишечника.
Значения показателя одинаковые для мужчин, женщин и детей и измеряются в миллимолях на литр (ммоль/л).
Референсные значения общего кальция: 2,15–2,55 ммоль/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышенного содержания кальция:
- избыточный синтез гормонов щитовидной или паращитовидной железы;
- онкологические заболевания с метастазами в костях;
- трансплантация почки;
- избыточный приём витамина D;
- болезнь Аддисона — нарушение функции коры надпочечников;
- туберкулёз;
- саркоидоз — аутоиммунное заболевание, которое сопровождается развитием новообразований в органах;
- приём некоторых лекарств;
- длительное ограничение подвижности;
- избыточная потеря жидкости;
- физические нагрузки накануне исследования.
Возможные причины дефицита кальция:
- недостаточная активность паращитовидных желёз (гипопаратиреоз);
- унаследованная устойчивость к действию паратиреоидного гормона;
- дефицит альбумина в крови;
- уменьшение поступления кальция с пищей;
- снижение уровня витамина D;
- дефицит магния;
- повышенный уровень фосфора;
- острое воспаление поджелудочной железы (панкреатит);
- почечная недостаточность.
1.37. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

1.75.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 5 дней

Калий (К+), натрий (Na+), хлориды (Cl−)
Отклонение показателей от нормы может говорить о многих острых и хронических заболеваниях, нарушениях диеты или влиянии на организм принимаемых препаратов.
Значения показателей одинаковые для мужчин, женщин и детей и измеряются в миллимолях на литр (ммоль/л).
Референсные значения
|
Показатель |
Значение, ммоль/л |
|---|---|
|
Калий (К+) |
3,5–5,1 |
|
Натрий (Na+) |
136,0–145,0 |
|
Хлориды (Cl−) |
98,0–106,0 |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины дисбаланса калия, натрия и хлоридов:
- избыток соли в пище;
- недостаточное употребление жидкости;
- хроническая почечная недостаточность;
- приём некоторых лекарств (мочегонные, слабительные, противокашлевые) может повышать содержание натрия в крови;
- приём мочегонных препаратов, противосудорожных и седативных средств может снижать содержание натрия в крови;
- длительное применение препаратов от изжоги (или приём пищевой соды) может привести к уменьшению содержания хлоридов в крови.
1.39. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Креатинин
Анализ на креатинин помогает выявить нарушения в работе почек.
Значения показателя измеряются в микромолях на литр (мкмоль/л).
Референсные значения креатинина для детей до 15 лет
|
Возраст ребёнка |
Значение, мкмоль/л |
|
0–1 месяц |
21–75 |
|
2–11 месяцев |
15–37 |
|
1–2 года |
21–36 |
|
3–4 года |
27–42 |
|
5–6 лет |
28–52 |
|
7–8 лет |
35–53 |
|
9–10 лет |
34–65 |
|
11–12 лет |
46–70 |
|
13–15 лет |
50–77 |
Референсные значения креатинина для мальчиков с 15 лет и взрослых мужчин
|
Возраст |
Значение, мкмоль/л |
|
15–17 лет |
62–106 |
|
18–49 лет |
74–110 |
|
От 50 лет |
72–127 |
Референсные значения креатинина для девочек с 15 лет и взрослых женщин
|
Возраст |
Значение, мкмоль/л |
|
15–59 лет |
44–88 |
|
От 60 лет |
58–96 |
Нормальные значения для беременных женщин: 44–88 мкмоль/л.
Возможные причины высокого креатинина в крови:
- острая и хроническая почечная недостаточность;
- приём лекарств, оказывающих токсическое действие на почки;
- избыток гормонов щитовидной железы (гипертиреоз);
- обезвоживание;
- разрушение мышечной ткани: травмы, обширные ожоги, операции.
1.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Мочевина
Исследование мочевины в крови позволяет оценить выделительную функцию почек.
Значения показателей измеряются в миллимолях на литр (ммоль/л).
Референсные значения креатинина для детей, подростков и взрослых до 19 лет
|
Возраст |
Значения, ммоль/л |
|
До 4 лет |
1,8–6 |
|
4–13 лет |
2,5–6 |
|
14–19 лет |
2,9–7,5 |
Референсные значения креатинина для взрослых с 19 лет
|
Возраст |
Значения для мужчин, ммоль/л |
Значения для женщин, ммоль/л |
|
19–49 лет |
3,2–8,1 |
2,6–6,4 |
|
От 50 лет |
3,5–8,1 |
3,1–7,9 |
Референсные значения креатинина для беременных женщин
|
Срок беременности |
Референсные значения, ммоль/л |
|
1–18 недель |
2,6–6,4 |
|
С 19-й недели |
1,4–4,5 |
Возможные причины повышенной мочевины:
- почечная недостаточность любой природы;
- заболевания почек (гломерулонефрит, хронический пиелонефрит);
- сердечная недостаточность;
- синдром длительного сдавления — шокоподобное состояние, которое наступает после длительного сдавления туловища или конечностей тяжёлыми предметами;
- заражение крови (сепсис);
- обезвоживание;
- нарушение выведения мочи (аденома простаты, опухоли мочевыводящих путей, травмы мочеиспускательного канала и уретры);
- диабетический кетоацидоз — осложнение сахарного диабета, при котором развивается гипергликемия (повышение уровня глюкозы в крови выше 8,3 ммоль/л) и кетонемия (повышение уровня кетоновых тел в крови);
- избыток белка в рационе.
Возможные причины пониженной мочевины:
- нарушение функции печени;
- недостаточное питание, голодание и истощение.
1.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

C-реактивный белок
Это ранний и наиболее чувствительный маркер воспалительного процесса. Исследование помогает определить степень воспаления, оценить риски осложнений, контролировать лечение.
Значения показателя одинаковые для мужчин и женщин и измеряются в миллиграммах на литр (мг/л).
Референсные значения С-реактивного белка
|
Возраст |
Значение, мг/л |
|
До 3 недель |
< 4,1 |
|
С 3 недель до 15 лет |
< 2,8 |
|
От 15 лет |
< 5 |
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения С-реактивного белка:
- острое или хроническое инфекционное заболевание;
- аутоиммунные патологии (воспалительные заболевания кишечника, системное поражение соединительной ткани и другие);
- онкологические заболевания;
- сахарный диабет;
- дисбаланс эстрогенов в организме;
- атеросклероз, дислипидемия — повышение уровня общего холестерина и его фракций;
- ожирение;
- депрессия;
- травмы, ожоги;
- оперативные вмешательства;
- беременность;
- гормональная терапия;
- приём пероральных контрацептивов;
- курение;
- интенсивные физические нагрузки;
- избыток жирной пищи в рационе.
Снижение уровня С-реактивного белка возможно на фоне приёма нестероидных противовоспалительных препаратов (жаропонижающих, обезболивающих).
1.50. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Мочевая кислота
Повышенный уровень мочевой кислоты в крови может говорить о подагре (расстройстве обмена веществ, при котором поражаются суставы и почки) и патологиях органов мочевыделительной системы.
Пиво — рекордсмен по содержанию пуринов и один из важных триггеров подагры
Значения показателя одинаковые для детей и взрослых и измеряются в микромолях на литр (мкмоль/л).
Референсные значения мочевой кислоты для мужчин: 202,3–416,5 мкмоль/л. Референсные значения мочевой кислоты для женщин: 142,8–339,2 мкмоль/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Возможные причины повышения уровня мочевой кислоты в крови:
- подагра;
- некоторые онкологические заболевания;
- хроническая почечная недостаточность;
- острая сердечная недостаточность;
- анемия (гемолитическая, серповидно-клеточная);
- гипопаратиреоз (недостаток гормона паращитовидных желёз);
- гипотиреоз (недостаток гормона щитовидной железы);
- диабетический кетоацидоз.
Возможные причины снижения уровня мочевой кислоты в крови:
- заболевания печени;
- алкоголизм;
- болезнь Вильсона — Коновалова (наследственное заболевание, связанное с нарушением обмена веществ и накоплением меди в организме).
1.52. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Сывороточное железо
Исследование используется для дифференциальной диагностики анемий и контроля их терапии.
Значения показателя измеряются в микромолях на литр (мкмоль/л).
Референсные значения сывороточного железа для детей
|
Возраст |
Значения для мальчиков, мкмоль/л |
Значения для девочек, мкмоль/л |
|---|---|---|
|
До 1 месяца |
5,7–20 |
5,2–22,7 |
|
1–11 месяцев |
4,8–19,5 |
4,5–22,6 |
|
1–3 года |
5,2–16,3 |
4,5–18,1 |
|
4–6 лет |
4,5–20,6 |
5–16,7 |
|
7–9 лет |
4,8–17,2 |
5,4–18,6 |
|
10–12 лет |
5–20 |
5,7–18,6 |
|
13–15 лет |
4,7–19,7 |
5,4–19,5 |
|
16–18 лет |
4,8–24,7 |
5,9–18,3 |
Референсные значения сывороточного железа для мужчин и женщин с 19 лет: 5,8ؘ—34,5 мкмоль/л.
Нормальные значения для беременных женщин не отличаются от общей нормы.
Причины повышения концентрации сывороточного железа:
- избыточное поступление железа в организм в составе пищевых добавок;
- многочисленные переливания крови;
- гемохроматоз — наследственное заболевание, при котором железо накапливается в органах и тканях;
- нарушение функции печени (хронический гепатит, цирроз);
- В12- и В6-дефицитные анемии;
- талассемия — наследственное заболевание, при котором изменяется нормальная структура гемоглобина;
- острые и хронические воспалительные заболевания (нефрит, гепатит и др.);
- приём некоторых лекарственных препаратов.
Гемохроматоз — одна из причин повышения сывороточного железа
Причины снижения концентрации сывороточного железа:
- различные виды анемий (чаще всего железодефицитная, гемолитическая);
- острые и хронические инфекционные заболевания (ревматоидный артрит, туберкулёз, системная красная волчанка, болезнь Крона и др.);
- острые и хронические кровопотери;
- беременность и кормление грудью;
- нарушение всасывания железа (синдром мальабсорбции);
- недостаточное поступление железа с пищей (вегетарианство, молочно-растительная диета);
- гипотиреоз;
- приём некоторых лекарственных препаратов.
На результат исследования может повлиять приём лекарственных препаратов, содержащих железо. Поэтому кровь на анализ для определения уровня сывороточного железа сдают до начала приёма таких препаратов или не ранее чем через 2 недели после их отмены.
4.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Что может повлиять на результаты
На результаты исследования может влиять множество факторов: физическая активность, рацион, время суток и принимаемые лекарства. Например, при интенсивных физических нагрузках в сочетании с высоким содержанием белка в рационе повышается уровень креатинина в крови. Употребление в пищу яркоокрашенных овощей (тыква, морковь, свёкла) может исказить картину при исследовании пигментов жёлчи. Жирное красное мясо, субпродукты, кофе влияют на содержание в крови мочевой кислоты и некоторых микронутриентов.
Какие дополнительные обследования назначают при отклонении от нормы
Если показатели выходят за рамки нормальных значений, врач может назначить дополнительные исследования, чтобы выяснить причину дисбаланса. Это могут быть анализы мочи и кала, рентгенография, ультразвуковое исследование, ЭКГ, КТ или МРТ. Также может потребоваться консультация у других профильных специалистов.
Как проводится исследование
Для анализа берут кровь из вены. Биоматериал можно сдать в лабораторном отделении или заказать выезд медицинского работника. В этом случае кровь можно сдать где удобно: дома, на даче или в офисе.
Для анализа берут кровь из вены, расположенной на локтевом сгибе руки
Биохимический анализ крови сдают натощак после 12–14 часов голода, в первой половине дня — с 8 до 11 часов утра. Многие показатели крови зависят от времени суток, активности пациента и от приёма пищи, поэтому результат утреннего анализа — самый достоверный.
Когда будет готов результат
Как правило, результаты биохимического анализа крови готовы в течение суток.
Как подготовиться к исследованию
Если анализ проводят в плановом, а не срочном, порядке, за 1–2 дня до исследования рекомендуется соблюдать диету: ограничить в рационе мясо, рыбу, субпродукты (печень, почки), кофе, чай.
Накануне исследования лучше поужинать лёгкой, нежирной пищей. За 12–14 часов до анализа следует исключить любые напитки, кроме негазированной воды.
Спиртные напитки нужно полностью исключить за сутки до проведения исследования. Если накануне исследования намечается вечеринка или семейное застолье, анализ лучше перенести на другой день.
Анализ не рекомендуется сдавать менее чем через 24 часа после интенсивных, непривычных для организма тренировок — похода в зал после длительного перерыва, ответственных соревнований.
За 1–2 часа до исследования рекомендуется не курить, избегать физического и эмоционального напряжения: не стоит бежать за автобусом или участвовать в эмоциональной дискуссии. Вместо лестницы лучше выбрать лифт.
Непосредственно перед взятием крови нужно несколько минут отдохнуть.
Если на один день запланировано сразу несколько исследований, кровь нужно сдать в первую очередь. Не рекомендуется сдавать анализ сразу после инструментальных исследований (рентгенографии, УЗИ), физиотерапевтических процедур, массажа.
Если анализ нужен, чтобы оценить результаты лечения, лучше всего сдать его через 1–2 недели после окончания курса терапии.
Постоянный приём некоторых лекарств (например, контрацептивов, мочегонных средств) также влияет на некоторые показатели крови. О принимаемых препаратах нужно сообщить в лаборатории при взятии анализа и на приёме у врача при интерпретации.
Повторное исследование лучше всего проводить в тех же условиях, что и первое: в то же время суток, для женщин — в тот же период менструального цикла.
Если анализ сдаёт ребёнок
Взятие крови у грудных младенцев нужно подстраивать под перерыв между кормлениями, ближе ко второму.
Чтобы взять кровь было проще, за 30 минут до анализа ребёнку нужно дать воды. Важно, чтобы руки малыша были тёплые. Чтобы их согреть, можно сделать лёгкий массаж: растереть пальцы, ладони.
Взятие крови относительно безболезненно — при правильном настрое родителей и медицинского работника процедура не вызывает сильного беспокойства
Если ребёнок нервничает, его нужно подготовить к анализу: дать привыкнуть к окружающей обстановке, постараться увлечь разговором, изучением предметов в кабинете, любимой игрушкой.
Источники
- Кишкун А. А. Клиническая лабораторная диагностика. М., 2015.
- Карпищенко А. И., Андреев В. А., Антонов В. Г. Медицинская лабораторная диагностика. Программы и алгоритмы. Руководство для врачей. М., 2014
- Железодефицитная анемия : клинические рекомендации / Минздрав РФ. 2021.
- Основы клинической биохимии / под ред. С. В. Лелевича. Гродно, 2013
Нормы анализов. Расшифровка анализов. Референсные значения, интервал. «Норма» и «патология» в лабораторной диагностике.

В этой статье описано, что такое нормы анализов, как проводится расшифровка анализов, почему говорить «норма» несовременно и что такое референсные значения и референсный интервал.
Нормы для расшифровки анализов. Понятие референсных значений и референтного интервала.
Информация, получаемая в ходе лабораторного анализа, основана на обнаружении и / или измерении в клинических образцах (биоматериале) пациентов определённых компонентов — аналитов, функционально или структурно связанных с конкретным органом или системой органов человека. Важнейшей составляющей любого лабораторного исследования является интерпретация его результата. В оценке полученных данных ключевую роль играет установление отличия нормы анализов от патологии. На практике это нетрудно сделать при явном отклонении лабораторных показателей от величин, принятых за норму. Однако большинство результатов лабораторных анализов разделить на «норму» и «патологию» не всегда легко, а потому, чтобы их интерпретировать, требуется сравнение полученных данных с показателями, установленными в качестве нормы.
Нормальные показатели анализов (норма) — это показатели, выявляемые у здоровых людей. Однако в группах последних они могут иметь различные величины, то есть норма индивидуальна. Это обусловлено как индивидуальными физиологическими особенностями человеческого организма (особенностями обмена веществ, суточных биологических ритмов, функционального состояния тех или иных органов и их систем), так и различиями по полу, возрасту, физиологическому состоянию. Например, при беременности многие биохимические показатели организма женщины изменяются, поэтому для беременных женщин определены соответствующие индивидуальные нормы.
Нормальные величины лабораторных показателей определяют в ходе опытных клинических исследований на основании результатов измерения исследуемого аналита в большой популяции здоровых людей, специально отобранных и сгруппированных по возрасту, полу или другим биологическим и иным факторам. Полученные данные приводят к среднему значению, учитывая при этом статистически возможные стандартные отклонения его величины. В связи с этим правильнее говорить не о «норме» лабораторного показателя, а о диапазоне, в котором располагаются нормальные (референтные) величины. Поэтому в настоящее время ставший уже привычным в оценке результатов лабораторного исследования термин «норма» используется реже. Вместо него говорят о референсных (референтных) значениях и результаты, полученные для конкретного пациента, сравнивают с так называемым референтным интервалом (диапазоном). Данный термин является более точным, поскольку даёт представление о нижней и верхней границах нормы лабораторного показателя, возможных, статистически достоверных пределах колебания (отклонения) его величины и, в то же время, подчеркивает относительность этих данных, возможность применения только к определенной группе людей.
Расшифровка анализов. Норма или патология?
При установлении референтного диапазона используют математический и статистический подходы, согласно которым в устанавливаемый интервал попадают значения результатов лабораторных исследований определённого аналита 95 % здоровых людей. Соответственно, у 5 % — значения анализируемых показателей находятся вне рамок установленного диапазона. Иначе говоря, в 5 % случаев у здоровых людей выявляют «ненормальные» лабораторные показатели, что следует учитывать при расшифровке анализа. Объясняется это рядом причин.
Во-первых, разделение биологической популяции людей на «больных» и «здоровых» по многим лабораторным показателям является весьма условным. Будучи данными статистики, пределы нормальных значений лабораторных показателей могут варьировать. Поэтому бывает так, что у здоровых людей определенные показатели, являющиеся «нормой» для них, не являются в итоге «нормой» для большинства других, а потому и не попадают в диапазон общепринятых референтных значений. В таком случае пределы референтного диапазона не могут служить абсолютными показателями здоровья или болезни.
С другой стороны, нередко заболевание развивается незаметно, проявляясь постепенным переходом от небольших отклонений величин лабораторных показателей к более высоким их значениям по мере нарастания дисфункции и тяжести течения заболевания. В связи с этим при расшифровке анализов в интерпретации результатов лабораторных анализов очень важной становится оценка врачом-клиницистом динамики изменения конкретного лабораторного показателя у конкретного пациента. В сомнительных случаях основным критерием наличия или отсутствия заболевания выступает клиническая симптоматика или степень её выраженности. При наличии симптомов болезни для диагностики используют дополнительные лабораторные исследования с применением высокочувствительных и специфичных тестов, наиболее выраженно меняющих свои значения на фоне предполагаемого заболевания.
Во-вторых, «здоровые» и «больные» люди фактически относятся к двум разным популяциям, и когда эти популяции смешаны между собой, распознать каждую из них в общей массе практически невозможно. К тому же у разных больных один и тот же показатель может не только принимать различные значения, но и перекрывать значения этого показателя у здоровых людей. Причём для разных показателей, разных заболеваний, разных групп пациентов величина такого «перекреста» может сильно варьировать: от слишком малой, которой можно пренебречь, до весьма существенной, когда потребуется особый подход и тщательный анализ всех данных для отнесения полученного результата к «нормальному» или «патологическому». Последнее крайне важно учитывать, оценивая результаты лабораторных исследований, поскольку в таком случае не все значения, выходящие за пределы нормы, будут указывать на наличие патологии. Область значений, в которой перекрываются лабораторные показатели «больных» и «здоровых» лиц называют зоной неопределённости, или «серой зоной». Она существует для целого ряда лабораторных методик, но чаще всего встречается в результатах иммуноферментного анализа. При попадании результата в «серую зону» он не может однозначно расцениваться ни как норма, ни как патология и рассматривается как сомнительный. В подобном случае пациенту обычно рекомендуют повторить диагностическое исследование через 2 – 4 недели после получения неопределённого результата.
И, наконец, не всегда показатель, лежащий в референтном интервале, может считаться нормальным, поскольку диапазон многих из них довольно широк. Например, в норме величина гематокрита (Ht) у мужчин варьирует от 42 до 52 %. Массивная кровопотеря может привести к падению этого показателя с 52 до 42 %, при этом значение 42 % остаётся в рамках диапазона референтных величин, а потому может не вызвать тревоги врачей. Однако в определённой ситуации, для конкретного пациента подобное снижение величины гематокрита может быть не только клинически значимым, но и явиться критическим.
Таким образом, результаты, входящие в референтный диапазон, не всегда есть норма. И, напротив, результаты, выходящие за пределы референтных значений, не всегда патология, а лишь существенный прогностический признак, способный сигнализировать о возможном патологическом процессе. В этой связи в лабораторной диагностике всё большее распространение получает подход, когда наиболее значимыми и адекватными для каждого конкретного пациента референтными величинами следует считать стабильные результаты его лабораторных исследований, полученные на протяжении нескольких лет. Уже в настоящее время специалисты во всем мире склоняются к мнению о необходимости «понизить» значимость референтных интервалов, уйдя от трактовки их в качестве некоего «абсолютного» критерия оценки лабораторного результата. Данное обстоятельство ни в коей мере не снижает значимости лабораторных исследований. Они остаются важнейшим инструментом диагностики патологических состояний, мониторинга течения заболеваний, выявления доклинической стадии заболеваний в ходе скрининговых обследований, а также во многом определяют дальнейшую тактику диагностических процедур и принятия лечебных решений. Однако такой подход ориентирует врача-клинициста на более осторожное использование референтных величин в оценке «нормальных» и «патологических» результатов, указывая на необходимость их интерпретации с учетом возможной биологической вариации в популяции, с учётом данных клинической картины и других видов исследований в совокупности, а также тех факторов, которые могут влиять на результаты лабораторных исследований.
Диапазоны референтных значений
В настоящее время референтные величины установлены для многих лабораторных показателей. Результаты некоторых видов исследований выдаются пациенту в форме «да» или «нет». Такой вид исследований является качественным. Например, положительный результат на антитела к определенной инфекции говорит о наличии данных антител в крови пациента и может свидетельствовать об инфицировании. В случае, когда исследование было количественным, результат выдаётся в виде цифрового значения с указанием на бланке единиц измерения и соответствующего референтного диапазона. Например, результаты биохимического исследования по определению уровня С-реактивного белка (СРБ), являющегося маркёром воспаления, могут выглядеть следующим образом: 0,4 мг/л, референтные значения: 0 – 6 мг/л. Из приведённого примера видно, что полученный результат находится в рамках установленного референтного диапазона. Для большинства лабораторных показателей интервал референтных величин указывается с учётом пола пациента и / или его принадлежности к определённой возрастной группе. Например, референтные значения содержания креатинина в сыворотке крови для детей младше 1 года составляют 18 — 35 мкмоль/л, для детей от года до 14 лет – 27 — 62 мкмоль/л, а для лиц старше 14 лет — 62 – 115 мкмоль/л для мужского пола и 53 — 97 мкмоль/л для женского пола.
Влияние возраста и пола на диапазон референтных значений является значимым для многих лабораторных тестов. К примеру, концентрация щелочной фосфатазы – ключевого фермента, секретируемого клетками костной ткани, увеличивается соразмерно скорости образования её новых клеток. Поэтому у детей и подростков высокий уровень этого фермента не только является нормальным, но и желательным, поскольку связан с активным формированием и ростом костей. Напротив, высокий уровень щелочной фосфатазы у взрослого человека может свидетельствовать о развивающемся остеопорозе, метастазах опухолей костной ткани или других патологических процессах. Исключение составляют беременные женщины, для которых характерно физиологическое повышение активности этого фермента, особенно в третьем триместре беременности.
Почему диапазоны референсных значений могут отличаться у разных лабораторий?
Разные диагностические лаборатории используют для выполнения анализа разные виды лабораторного оборудования, например, биохимических и иммунохимических анализаторов, спектр которых в настоящее время очень широк, работают на реагентах разных производителей, а кроме того, могут использовать иные, отличные от других лабораторий, методы исследований. В связи с этим каждая лаборатория указывает на бланке результатов свои диапазоны референтных значений, при установлении которых руководствуется, безусловно, общепринятыми стандартами, но учитывая при этом индивидуальные особенности своей работы: специфику используемой аппаратуры, применяемых методов анализа и единиц измерения. Именно поэтому диапазоны референтных величин для одного и того же лабораторного теста могут варьировать по данным разных диагностических лабораторий, а такого понятия как «единый» референтный диапазон не существует. Оценивая результаты лабораторных исследований, лечащий врач должен, прежде всего, обращаться к диапазону референтных значений, указываемых на бланке той лаборатории, в которой выполнялся анализ. Для того, чтобы интерпретация результатов была корректной, прослеживалась их сопоставимость, особенно в случае повторных исследований, например, при мониторинге терапии или динамической оценке состояния пациента, целесообразно проводить исследования одним и тем же методом, в одной и той же лаборатории и, по возможности, при прочих равных условиях.
Факторы, влияющие на результаты лабораторных исследований
Современные методы клинических лабораторных исследований характеризуются высокой чувствительностью и специфичностью, а потому их результаты, отражая состояние здоровья пациента, могут служить основанием для принятия лечащим врачом важных клинических решений. В то же время и врачи-клиницисты, и пациенты должны понимать, что существует целый ряд непатологических факторов, способных в определённой степени влиять на результаты лабораторных тестов, искажая объективную картину состояния здоровья пациента. Некоторые из этих факторов можно контролировать только усилиями лабораторных специалистов, сведя к минимуму их возможное негативное влияние на конечный результат лабораторного исследования. В числе таких факторов, например, условия и способ взятия биологического материала, доставки и хранения проб, правильность их идентификации в лаборатории. Однако минимизировать негативное влияние множества других факторов, сказывающихся на точности конечного результата лабораторного исследования, может только сам пациент или его лечащий врач, который должен проинформировать пациента о правильной подготовке к определённому виду лабораторного исследования. Соблюдение указаний врача позволит провести анализ максимально близко к общим требованиям, например, необходимости сдачи крови натощак, и тем самым максимально приблизить полученные результаты исследования к референтным для данной группы пациентов.
Какие же факторы могут оказать влияние на результаты лабораторных исследований? Прежде всего, следует отметить чувствительность многих лабораторных тестов к временному интервалу, связанному с приёмом пациентом пищи вообще или отдельных продуктов в частности, а также с особенностями его пищевого поведения, например, придерживаемой диеты (мясная или вегетарианская), употребления кофе и алкоголя. Например, высокий уровень сахара в крови может быть связан с недавним приёмом пищи, а не с диабетом. Приём пищи незадолго до исследования скажется на результатах тестов липидного профиля, уровне инсулина и С-пептида. В связи с этим для получения точных результатов исследования рекомендуется сдавать кровь с утра натощак, обычно, не менее чем через 8 и не более 14 часов после последнего приёма пищи. Накануне исследования следует избегать пищевых перегрузок.
Высокий уровень ферментов печени может быть следствием употребления алкоголя — недавнего или частого. Кофеин может вызвать повышение концентрации катехоламинов и ренина в плазме. Курение иногда обуславливает пограничное повышение уровня некоторых онкомаркёров.
На результатах лабораторных тестов может сказаться приём витаминов и пищевых добавок, а также лекарственных препаратов. При этом воздействие медикаментов может быть разнонаправленным. Они не только могут изменять физиологические процессы в организме, но и химически интерферировать (взаимодействовать) с исследуемым аналитом в условиях in vitro. Примером влияния лекарственных средств на физиологическом уровне может служить повышение печёночных ферментов под действием гепатотоксических препаратов. Лекарства, влияющие на объём плазмы, могут вызывать изменение концентрации белков, азота мочевины, железа и кальция. Пример другого влияния — неспецифические реакции связывания некоторых метаболитов лекарственных средств с отдельными компонентами реакционной смеси, например, поликлональными антителами при иммуноисследованиях, вследствие чего может быть получен ошибочный результат. В связи с этим пациенту, принимающему какие-либо лекарственные препараты, следует проконсультироваться с врачом о целесообразности проведения лабораторного исследования на фоне приёма лекарств или возможности отмены их приёма перед исследованием.
В числе факторов, влияющих на результаты лабораторных тестов, — физическая нагрузка. Физическое напряжение приводит к объёмному сдвигу между сосудистым руслом и межклеточным пространством, потере жидкости с потом и, как следствие — к изменению концентрации некоторых аналитов: гормонов или ферментов. Поэтому посещение, к примеру, тренажёрного зала накануне проведения лабораторного исследования является нежелательным. Тяжёлая физическая нагрузка может вызвать повышение уровня некоторых ферментов (АЛТ, АСТ, ЛДГ, креатинкиназы), изменение уровня различных субстратов крови (глюкоза, мочевина и др.), увеличить выделение белка с мочой. Кроме того у людей, на протяжении длительного времени активно занимающихся спортом, например, бегом на длинные дистанции или тяжелой атлетикой, несколько увеличенным может быть уровень тестостерона и лютеинизирующего гормона (ЛГ).
Общей рекомендацией для подготовки к исследованию может служить совет после прихода в лабораторию отдохнуть (лучше посидеть) в течение 10 – 20 минут перед взятием проб крови. Это связано ещё и с тем, что на результаты некоторых лабораторных тестов может оказывать влияние положение тела обследуемого в момент его проведения, а также эмоциональное состояние человека до и во время исследования. Так, например, изменение положения тела из положения лёжа в положение сидя или стоя вызывает сокращение сосудов, а изменение положения из сидячего в положение лёжа, вызывает сдвиг воды и электролитов в ткани, приводя к концентрированию крови. В результате этого изменяются в сторону повышения в сыворотке или плазме крови уровни общего белка, альбумина, липидов, железа и кальция.
Эмоциональный стресс может стать причиной значительного повышения уровня кортизола, АКТГ и глюкозы. Помимо прочего стресс сочетается с увеличением концентраций альбумина, фибриногена, инсулина, лактата и холестерина. Вот почему так важно, по возможности, исключить накануне исследования психоэмоциональные нагрузки и постараться не волноваться в процессе взятия биологической пробы.
Временное изменение некоторых лабораторных параметров могут вызвать физиопроцедуры и инструментальные обследования (например, биопсия предстательной железы перед исследованием ПСА). В таких случаях рекомендуется отложить лабораторное обследование на несколько дней.
Для ряда гормональных исследований важно учитывать фазу менструального цикла у женщин, а потому следует заранее уточнить у врача оптимальные дни для сдачи крови для определения уровня ФСГ, ЛГ, ингибина В, пролактина, прогестерона, эстрадиола и некоторых других гормонов.
Время суток при взятии пробы особенно значимо в случае необходимости определения уровня кортизола, тиреотропного гормона (ТТГ) и некоторых других аналитов. При этом следует иметь в виду, что референтные значения – границы «нормы» лабораторных показателей, обычно, отражают статистические данные, полученные в стандартных условиях при взятии крови в утреннее время.
Таким образом, существует целый ряд причин, по которым результаты анализа могут выйти за пределы установленного диапазона референтных значений, даже если человек абсолютно здоров. Поэтому, если пациенту известны какие-либо особые обстоятельства, которые могли бы повлиять на результаты исследований, следует сообщить о них своему лечащему врачу. Не стоит рассчитывать на то, что он догадается о них самостоятельно. Ведь не соответствующий «норме» результат не обязательно является признаком заболевания, а потому врачу необходимо понимать его возможную причину. Не исключено, что это как раз тот случай, когда полученный результат попадает в те самые статистически достоверные 5 %, при которых лабораторные показатели здоровых людей выходят за пределы референтного диапазона. Иногда некоторые «аномальные» результаты могут прийти в норму сами собой, особенно если они находились на границе референтных значений. Кроме того, существует не так много заболеваний, которые можно было бы диагностировать с помощью лишь одного единственного исследования.
Приведённые примеры свидетельствуют о том, что для адекватной оценки результатов лабораторных тестов, а также последующего принятия врачом на их основе верных клинических решений в отношении пациента, необходим комплексный подход, учитывающий всё то многообразие факторов, которые могут влиять на точность и правильность полученных данных. Клинические выводы и решения, принимаемые по результатам лабораторных анализов, будут верными лишь в том случае, когда различные преаналитические и аналитические факторы в достаточной мере стандартизованы и наиболее полно учтены. Очень важно, чтобы пациент смог соблюсти все необходимые рекомендации по подготовке к лабораторным исследованиям, а лечащий врач, интерпретируя полученные данные, учёл бы возможное влияние на результат исследования имевших место непатологических факторов, а также комплексно оценил полученные результаты с учётом клинической картины и данных других видов исследований.
Специалисты лабораторной диагностики, в случае необходимости, всегда готовы ответить на вопросы по полученным результатам, дать дополнительную специальную информацию и разъяснения или проконсультировать в сложных случаях.
Другие статьи раздела
-
«Лаборатории ЦИР» получили отличные результаты федерального контроля качества лабораторных исследований по разделу «Онкомаркеры».
-
Для контроля качества лабораторных исследований, выявления и оценки погрешностей (систематических и случайных) результатов измерений, производимых в лаборатории, осуществляют внутрилабораторный и внелабораторный контроль качества лабораторных исследований.
-
В статье Вы прочитаете, какие показатели входят в общий анализ мочи, какие референсные интервалы этих показателей, какая норма лейкоцитов и эритроцитов в моче, сколько может быть в моче белка и сахара, какие клетки эпителия встречаются в анализе.
-
Тромбоцит (PLT, platelet) – безъядерная дискообразная клетка крови, активирующая каскад свертывания крови при повреждении. Анализ тромбоцитов — важный анализ для диагностики большого числа нарушений. Тромбоциты по Фонио — метод для оценки числа тромбоцитов под микроскопом.
-
В современных лабораториях можно провести десятки разных анализов, которые помогают оценить многие процессы в организме и играют огромную роль в диагностике большинства заболеваний. По статистике, 70% решений, которые принимают врачи, опираются на данные лабораторных тестов.
За последние десятилетия…
Нормальные значения (предельные) для крови, мочи, спинномозговой жидкости (СМЖ), кала, и других жидкостей (например, желудочного сока), также включены обычно используемые исследования. (ПРИМЕЧАНИЕ: Нормальные значения этих таблиц следует использовать только в качестве руководства). Вариация в пределах нормальных значений зависит от нескольких факторов, в том числе от демографии здорового населения, чьи образцы использовались и от конкретных методов и/или приборов, используемых для анализа этих образцов. Лаборатории, аккредитованные Коллегией американских патологов (College of American Pathologists [CAP]), должны учреждать и/или утверждать свои собственные референтные значения. Таким образом, любой полученный результат следует интерпретировать на основе нормального значения утвержденного лабораторией, в которой тест было сделано. Лаборатория обычно предоставляет эти значения вместе с результатами теста. Референтные значения в других типах биологических жидкостей (например, синовиальной, перитонеальной, плевральной, перикардиальной) не установлены повсеместно. Таким образом, эти тесты можно рассматривать как лабораторно разработанные тесты (ЛРТ [LDT}). Аналитические референтные диапазоны ЛРТ устанавливаются отдельной лабораторией, проводящей исследование, и, как правило, варьируются в большей степени, чем референтные значения.
Также см. Следующие таблицы:

Авторское право © 2023 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.

Всестороннюю квалифицированную оценку результатов исследований может произвести только лечащий врач.
Изменения одного и тогоже параметра может быть обусловлено множеством причин, и далеко не всегда свидетельствует о заболевании. Поэтому лечащий врач, сопоставив все результаты обследований и клиническую картину, может принять решение о назначении лечения, дополнительных исследований или опредоставлении других рекомендаций.
Приведенные ниже примеры интерпретации некоторых изменений в анализах позволят повысить уровень осведомленности о возможных проблемах и повысить мотивацию для обращения за квалифицированной медицинской помощью.
ОБЩИЙ АНАЛИЗ КРОВИ
|
Показатель анализа крови |
Расшифровка результата анализа крови |
Норма анализа крови |
|---|---|---|
|
Эритроциты (RBC) |
Если показатель эритроцитов ниже нормы (анемия), то организм получает недостаточные количества кислорода (гипоксия). Если показатель эритроцитов выше нормы (полицитемия или эритроцитоз), то существует риск тромбоза. |
4.0 – 5,8 х 10 12 /л для мужчин 3.8 — 4,7 х1012/л для женщин |
|
Гемоглобин (HGB, Hb) |
Снижение показателя гемоглобина ниже нормы (анемия) приводит к кислородному голоданию. Повышение показателя гемоглобина выше нормы, как правило, говорит о высоком количестве эритроцитов, либо об обезвоживании организма. |
130-170г/л для мужщин 115 — 155 г/л для женщин |
|
Гематокрит (HCT) |
Гематокрит — это показатель, который отражает, какой объем крови занимают эритроциты. Превышение нормы гематокрита встречается при эритроцитозах (повышенное количество эритроцитов в крови), при обезвоживании организма. Снижение гематокрита ниже нормы указывает на анемию. |
35-55% |
|
Ширина распределения эритроцитов (RDWc) |
Ширина распределения эритроцитов — это называется анизоцитозом. Анизоцитоз — это признак анемий. |
11,5 — 14,5% |
|
Средний объем эритроцита (MCV) |
Эритроциты со средним объемом ниже нормы встречаются при анемии. Эритроциты со средним объемом выше нормы встречаются при анемии, которая развивается при дефиците в организме витамина В12, либо фолиевой кислоты. |
80 — 100 фл |
|
Среднее содержание гемоглобина в эритроците (MCH) |
Снижение этого показателя ниже нормы встречается при железодефицитной анемии, увеличение выше нормы при анемии, которая развивается при дефиците в организме витамина В12, либо фолиевой кислоты. |
26 -34 пг (pg) |
|
Средняя концентрация гемоглобина в эритроците (МСНС) |
Снижение этого показателя ниже нормы встречается при железодефицитных анемиях, а также при талассемии (врожденное заболевание крови). |
300 — 370 г/л (g/l) |
|
Тромбоциты (PLT) |
Повышение показателя тромбоцитов в крови выше нормы встречается при заболеваниях крови, после кровопотерь, после удаления селезенки. Снижение показателя тромбоцитов ниже нормы встречается при заболеваниях крови, циррозе печени и др. |
150 – 400 × 109/л |
|
Лейкоциты (WBC) |
Повышение показателя лейкоцитов выше нормы говорит о наличии бактериальной инфекции, во второй половине беременности и перед менструацией, а снижение показателя лейкоцитов ниже нормы встречается при вирусной инфекции, приеме некоторых лекарств, заболеваниях крови и др. |
4,0 – 9,0 × 109/л |
|
Лимфоциты (LYM) |
Повышение показателя лимфоцитов выше нормы (лимфоцитоз) встречается при инфекционных заболеваниях и при заболеваниях крови. Снижение показателя лимфоцитов ниже нормы (лимфопения) встречается при тяжелых хронических заболеваниях, приеме некоторых лекарств, подавляющих иммунитет. |
20-40% 1,2 — 3,5х109/л |
|
Гранулоциты (GRA, GRAN) |
Повышение показателя гранулоцитов выше нормы происходит при наличии воспаления в организме. Снижение показателя гранулоцитов ниже нормы встречается при апластической анемии, после приема некоторых лекарств, заболеваниях соединительной ткани и др. |
2,0-5,5х109/л 50 — 72% |
|
Моноциты (MON) |
Повышениепоказателямоноцитов вышенормывстречается при инфекционных заболеваниях, заболеваниях соединительной ткани, заболеваниях крови. Снижение показателя моноцитов ниже нормы встречается при тяжелых заболеваниях, приеме лекарств, подавляющих иммунитет. |
3 – 10% 0.1-0.6 х 109/л |
|
Скорость оседания эритроцитов (СОЭ) |
Повышениепоказателя СОЭ вышенормыуказывает на возможное воспаление в организме из-за увеличенного содержания воспалительных белков в крови. Кроме того, повышение СОЭ выше нормы встречается при анемиях, злокачественных опухолях и др. Снижение показателя СОЭ ниже нормы говорит о повышенном содержании эритроцитов в крови (эритроцитоз), либо о других заболеваниях крови. |
2-10 мм/ч для мужчин 2-15 мм/ч для женщин |
ИММУНОХИМИЧЕСКИЕ ИССЛЕДОВАНИЯ:
ОНКОМАРКЁРЫ
Простат-специфический антиген (ПСА)– норма до 4,0 нг/мл
- Определение ПСА увеличивает частоту выявления рака простаты на ранних стадиях, при которых возможно радикальное излечение. При повышении ПСА>4,0, надо обратиться на консультацию к урологу для исключения рака простаты или доброкачественной гиперплазии простаты.
- ПСА также может повышаться при раке легкого, раке прямой и сигмовидной кишки, раке надпочечников, раке молочной железы, гепатоцеллюлярной карциноме.
CA-125–онкомаркёр рака яичников – норма до 35 Ед/мл.
Причины повышения СА 125:
- Рак яичников, прежде всего серозного типа; рак эндометрия, рак молочной железы, рак поджелудочной железы, рак желудка, первичный рак печени, аденокарцинома легкого, колоректальный рак;
- Другие заболевания:экссудативный плеврит, перикардит, перитонит, асцит различной этиологии, острый панкреатит, почечная недостаточность, гепатит, цирроз, пневмонии, эндометриоз, аденомиоз, доброкачественные опухоли и кисты яичников.
Раково-эмбриональный антиген (РЭА) — онкомаркёр – норма до 5,0 нг/л
Причины повышения РЭА:
- Аденогенные опухоли: колоректальный рак, рак желудка, рак молочной железы, рак поджелудочной железы, рак эндометрия, рак предстательной железы, рак яичников, аденокарцинома шейки матки и легкого;
- Другие заболевания: гепатит, цирроз, пневмония, туберкулез, бронхит, эмфизема, муковисцидоз, панкреатит, язвенный колит, болезнь Крона, аутоиммунные заболевания.
СА 15-3–является маркером выбора для рака молочной железы – норма до 25 Ед/мл
Причины повышения СА 15-3:
- Рак молочной железы, рак яичников, рак печени, рак эндометрия. В отдельных случаях повышается уровень онкомаркера при злокачественных заболеваниях крови и саркомах.
- Другие заболевания (редко): мастопатии и доброкачественные опухоли молочной железы, гепатиты, саркоидоз, туберкулез, пневмонии, бронхиты, системная красная волчанка, ВИЧ-инфекция.
ГОРМОНАЛЬНЫЕ ИССЛЕДОВАНИЯ
Лабораторная диагностика щитовидной железы
Тиреотропный гормон (TSH, ТСГ, ТТГ) – синтезируется в аденогипофизе, оказывает действие на щитовидную железу, стимулирует синтез тироксина (Т4), трийодтиронина (Т3) и выделение их в кровоток – норма 0,4-5,0 мМЕ/мл
Увеличение концентрации ТТГ:
Первичная гипофункция щитовидной железы; Подострый тиреоидит; ТиреоидитХашимото; Опухоль гипофиза; Эндемический зоб; Состояние после йодтерапии; Рак щитовидной железы; Эктопическая секреция при опухолях легкого, молочной железы.
Снижение концентрации ТТГ:
Первичная гиперфункция щитовидной железы; Гипоталамо-гипофизарная недостаточность; Опухоль, травмы, некроз гипофиза; Синдром Иценко-Кушинга; Прием гормонов щитовидной железы, ацетилсалициловой кислоты, кортикостероидов, введение гепарина.
Свободный Т4 – прямой маркер функции щитовидной железы – норма 10-24 пмоль/л
Увеличение концентрации св.Т4:
Гипертиреоз; Острый тиреоидит; Лечение L-тироксином; Беременность; Ожирение; Прием эстрогенов,амиодарона, героина и др.
Снижение концентрации св.Т4:
Гипофункция щитовидной железы; Рак щитовидной железы; резекция щитовидной железы; Синдром Иценко-Кушинга; Повышенная потеря белка с мочой или через желудочно-кишечный тракт; Значительный дефицит йода; Прием кортикостероидов, сульфаниламидов и др.
Антитела к тиреоиднойпероксидазе (А-ТПО) — основной маркер аутоиммунных заболеваний щитовидной железы – норма до 30Ед/мл
Показания к назначению:
Тиреоидит Хашимото; Болезнь Грейвса; Хронический аутоиммунный тиреоидит.
БИОХИМИЧЕСКИЕ ИССЛЕДОВАНИЯ
Биохимиический анализ крови— это лабораторный метод исследования, который отражает функциональное состояние различных органов. Отклонениепоказателей биохимического анализа крови от нормыможет говорить о нарушении функции печени, почек и других органов, наличии активного воспалительного процесса, ревматического процесса, а также о нарушении водно-солевого обмена и дисбалансе микроэлементов. Все показатели биохимического анализа крови обычно не имеют четких значений, показатель нормы находится между определённой минимальной и максимальной величиной. Причем в разных лабораториях эти величины могут быть разными. Очень часто результаты одного и того же биохимического анализа крови трактуют по-разному. Это связано с тем, что отклонение одного и того же показателя от нормы встречается при разных заболеваниях. Только врач может сопоставить результаты биохимического и других анализов с симптоматикой заболевания и на их основе поставить диагноз. Даже если у человека ещё нет никаких симптомов болезни, биохимический анализ крови поможет установить изменение в химическом составе крови, и таким образом выявить нарушения функции органов на ранней стадии.
Показатели белкового обмена
общий белок (норма 64-83г/л), альбумин (норма 35-50г/л)
На уровень белка в организме влияют характер питания, функция почек и печени, обменные нарушения.
креатинин(норма для женщин 44-96мкмоль/л;для мужчин 62-106 мкмоль/л),
мочевина(норма 2,5-8,3ммоль/л)
Мочевина образуется в печени, при тяжелых поражениях этого органа концентрация ее в крови может быть снижена. Мочевина и креатинин выводятся из организма почками. Накопление их в крови отражает нарушение выделительной функции почек, говорит о почечной недостаточности
мочевая кислота(норма для женщин 150-350 мкмоль/л; для мужчин 210-420 мкмоль/л)
Исследование содержания мочевой кислоты представляет особый интерес для диагностики подагры (отложение солей мочевой кислоты в суставах и других тканях), уровень ее повышается в крови и моче. Рост концентрации мочевой кислоты в крови отмечается при нарушении выделительной функции почек у больных гломерулонефритом.
Специфические белки
ферритин (норма 20-200мкг/л)
Является основным белком, депонирующим железо. По его содержанию в плазме крови можно судить о запасах железа в организме. Низкие значения ферритина – это первый показатель уменьшения запасов железа в организме.
СРБ (С-реактивный белок)- норма до 5,0мг/л
Воспалительные процессы, бактериальные инфекции, множественные травмы, инфаркт миокарда, ревматизм, системная красная волчанка, инфекционный воспалительный полиартрит и другие заболевания сопровождаются резким ростом концентрации СРБ в крови.Устойчиво высокие концентрации СРБ указывают на неблагоприятный прогноз болезни. Таким образом, мониторинг содержания СРБ в крови помогает своевременно предпринять лечебные мероприятия.
ревматоидный фактор (норма до 30 МЕ/л)
Присутствует в крови при ревматоидном артрите и используется для контроля прогрессирования этого заболевания. Может присутствовать в высоких титрах при различных аутоиммунных заболеваниях не ревматоидного характера.
Ферменты
АсАТ (аспартатаминотрансфераза ),АлАТ(аланинаминотрансфераза) – норма до 40Ед/л
(вместе их обычно называют “ трансаминазами”).Увеличение активности АсАТ отражает поражение ткани сердечной мышцы (инфаркт миокарда); АлАТ – поражение клеток печени (острые и хронические гепатиты, карцинома печени ).
фосфатаза щелочная (норма до 270 Ед/л)
Фермент выходит в кровоток при повреждении клеток желчевыводящих путей и считается специфическим показателем для этого вида патологии (механическая желтуха, холангиты, холецистит), а также уровень ее активности возрастает при поражении костной ткани (остеосаркома, остеомаляции, болезнь Педжета, рахит). Активность щелочной фосфатазы уменьшается при снижении функции щитовидной железы.
ГГТ (гамма-глутамилтрансфераза) – норма до 55 Ед/л
Активность фермента повышается при токсических поражениях печени, бурно реагирует на алкогольную интоксикацию и является специфичным показателем диагностики алкогольного нарушения функции печени, активность фермента увеличивается также при заболеваниях желчных путей.
Амилаза – норма 22-80Ед/л
Рост активности амилазы имеет самое большое значение при диагностике болезней поджелудочной железы: острый панкреатит, обострение хронического панкреатита. Снижение ее выявляется при заболеваниях печени.
ЛДГ (лактатдегидрогеназа) – норма 207-414 Ед/л
Значительно повышается при инфаркте миокарда, недостаточности функции сердечно-сосудистой и легочной системы, рост ее активности весьма характерно для острой фазы инфекционного гепатита.
ХЭ ( холинэстераза)-норма для женщин 3930-10800Ед/л; для мужчин-4620-11500Ед/л
Определение ХЭ используется как тест оценки функционального состояния печени при воспалительных процессах в ней. Уменьшение активности фермента наблюдается при застойных явлениях в печени, механической желтухе, желчнокаменной болезни, холангите. Повышается активность ХЭ при тяжелых заболеваниях почек.
Показатели пигментного обмена
Билирубин (норма 5,0-20,5 мкмоль/л)
При инфекционных или токсических повреждениях клеток печени происходят нарушения в отдельных звеньях обмена билирубина, что сопровождается повышением его концентрации в сыворотке крови.
Показатели углеводного обмена
глюкоза (норма 3,1-6,2ммоль/л)
определение содержания глюкозы в крови является основным методом диагностики и контроля лечения сахарного диабета.Для выявления скрытой формы диабета следует использовать тест толерантности к глюкозе. К повышению концентрации глюкозы могут приводить состояния,связанные с тяжелыми поражениями печени, активацией функции щитовидной железы, гипофиза, надпочечников, опухоли головного мозга.
НвА1с (гликированный гемоглобин) (норма без сахарного диабета до 5,7%)
Концентрация НвА1с позволяет ретроспективно оценивать уровень гипергликемии
(повышенный уровень глюкозы) при сахарном диабете и дает более тесную корреляцию со степенью выраженности гипергликемии у больных сахарным диабетом.
Показатели липидного обмена
холестерин (норма 3,1-5,2 ммоль/л)
повышенное содержание концентрации холестерина в крови – один из важнейших признаков развития атеросклероза, его уровень повышается при ишемической болезни сердца, механической желтухе, поражениях почек, сахарном диабете. Уменьшается концентрация холестерина при злокачественных новообразованиях, туберкулезе, анемии, поражении центральной нервной системы.
триглицериды (норма 0,5-1,7 ммоль/л)
Являются важным показателем в диагностике нарушений липидного обмена
ЛПНП (липопротеины низкой плотности) – норма 1,3-4,12 ммоль/л
Это атерогенные липопротеины, которые транспортируют холестерин из печени к клеткам тканей, накапливаясь в них стимулируют образование холестериновых бляшек. Повышение уровня ЛПНП напрямую связано с риском развития атеросклеротических заболеваний, инфаркта миокарда и цереброваскулярных нарушений.
ЛПВП (липопротеины высокой плотности) – норма 0,9-2,1 ммоль/л
Это антиатерогенные липопротеины, которые транспортируют холестерин из клеток стенок сосудов.клеток периферических тканей и таким образом способствуют выведению холестерина из организма. У всех долгожителей имеется высокое содержание ЛПВП в крови.
Показатели минерального обмена
кальций (норма 2,15-2,58 ммоль/л), магний (норма 0,7-0,98ммоль/л), фосфор (норма 0,81 – 1,45 ммоль/л)
В электролитном балансе организма не бывает изолированных нарушений обмена одного электролита без нарушений обмена других электролитов. Так при хронической почечной недостаточности наблюдается целый ряд характерных электролитных нарушений (повышение концентрации калия, фосфора, магния; снижение концентрации кальция) При разных формах патологии костной ткани, при недостаточности функции щитовидной железы происходят нарушения обмена кальция и фосфора.
железо (норма для женщин 9,0-30,4 мкмоль/л; для мужчин-11,6-31,6 мкмоль/л)
Дефицит железа или его избыток в крови являются главными нарушениями метаболизма железа. Измененный метаболизм железа связан с рядом заболеваний, в первую очередь различных видов анемий (железодефицитной, гемолитической, гипопластической, анемии связанные с воспалением, гнойной септической инфекцией)
Нормы указаны для реагентов и методик, используемых в лаборатории филиала №6
КОАГУЛОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ (ОЦЕНКА СИСТЕМЫ ГЕМОСТАЗА)
АЧТВ (активированное частичное тромбопластиновое время)
используется для диагностики гемофилий и для выявления волчаночного антикоагулянта. Тест применяется при выборе антикоагулянтной терапии и для контроля за лечением. Удлинение АЧТВ свидетельствует о дефиците свертывающих факторов и угрозе кровотечений; укорочение АЧТВ – об активации процесса и опасности возникновения тромбозов.
ПВ (протромбиновое время)
Тест является одним из основных базовых тестов, используемых в повседневной практике для диагностики тромбоэмболий и геморрагических состояний при лечении антикоагулянтами непрямого действия. Снижение активности факторов протромбинового комплекса наблюдается при заболеваниях печени, при эмфиземе легких, при активной фазе ревматизма. Повышение активности факторов отмечается у больных гипертонической болезнью, при выраженном атеросклерозе, тромбофлебитах.
МНО (международное нормализованное отношение)
Оценка результатов протромбинового теста с помощью МНО позволяет контролировать эффективность и безопасность применения оральных антикоагулянтов, которые назначаются для лечения и профилактики венозных и системных тромбоэмболий, ТЭЛА, тромбоэмболий при механических протезах клапанов сердца, ревматические пороки сердца.
фибриноген
Одновременно является белком острой фазы (увеличивается при пневмонии, инфаркте миокарда, ревматизме) и важным фактором свертывания крови. В норме увеличивается в 3триместре беременности.
Д-димеры
Диагностические маркеры многих патологических состояний свертывающей системы крови. Определение их широко используется для диагностики тромбоза глубоких вен, тромбоэмболии легочной артерии, ДВС-синдроме, онкологических и воспалительных заболеваниях, мерцательной аритмии, обширных гематомах и травмах, атеросклеротическое поражение сосудов, является ценным показателем диагностики и адекватности терапии при вынашивании беременности.
ЗАБОЛЕВАНИЕ ОРГАНОВ МОЧЕПОЛОВОЙ СИСТЕМЫ
Общий анализ мочи:
исследование мочи используется в диагностике заболеваний почек и мочевого пузыря и других органов. Исследование мочи позволяет обнаружить заболевания на ранних стадиях, дать информацию о локализации, виде и стадии патологического процесса, а иногда поставить диагноз.
Aнализ мочи по Нечипоренко:
количественный подсчет лейкоцитов, эритроцитов, цилиндров, позволяет выявить скрытые формы заболеваний мочевыводящей системы
ЗАБОЛЕВАНИЯ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Копрологические исследования (общий анализ кала):
Позволяет исследовать пищеварительную способность желудочно-кишечного тракта, (синдром недостаточного жевания, синдром недостаточного панкреатического переваривания, синдром недостаточного желчеотделения, синдром нарушения пищеварения в тонкой кишке, толстой кишке) исследовать кал на яйца глистов, цисты лямблий.
Анализ крови на скрытую кровь
Положительная реакция указывает на незначительные кровотечения из желудочно-кишечного тракта. Возникновение скрытой крови в каловых массах связано с такими заболеваниями, как язвенно-некротические воспалительные патологии, а также злокачественными новообразования желудка или кишечника.