Рофлумиласт
МНН: Рофлумиласт
Производитель: Хетеро Лабс Лимитед
Анатомо-терапевтическо-химическая классификация: Roflumilast
Номер регистрации в РК:
РК-ЛС-5№022751
Информация о регистрации в РК:
06.02.2017 — 06.02.2022
Информация о реестрах и регистрах
- Скачать инструкцию медикамента
Торговое название
Рофлумиласт
Международное непатентованное название
Рофлумиласт
Лекарственная форма
Таблетки
0.5 мг
Состав
Одна
таблетка содержит
активное
вещество —
рофлумиласта 0.500 мг,
вспомогательные
вещества:
маннитол (Pearlitol
SD 100), маннитол
(Pearlitol
25C), целлюлоза микрокристаллическая (Vivapur 102), 2-пропанол,
метиленхлорид, кремния диоксид коллоидный (Aerosil 200), магния
стеарат
Описание
Таблетки
белого или почти белого
цвета, круглой
формы, с
плоскими скошенными краями, с
гравировкой ‘H‘
на одной стороне
и ‘I‘
на другой стороне
Фармакотерапевтическая группа
Препараты
для лечения обструктивных заболеваний дыхательных путей. Другие
препараты для лечения обструктивных заболеваний дыхательных путей для
системного использования. Рофлумиласт.
Код
АТХ R03DX07
Фармакологические свойства
Фармакокинетика
Рофлумиласт
активно метаболизируется в организме человека с образованием
основного фармакологически активного метаболита — N–оксида
рофлумиласта. Так как и
рофлумиласт и N–оксид
рофлумиласт участвуют в ингибировании активности фосфодиэстеразы-4
(PDE4)
(in
vivo),
фармакокинетические свойства описаны, исходя из оценки общего
ингибирующего эффекта на PDE4
(т.е. суммарном действии рофлумиласта и N
–оксида рофлумиласта).
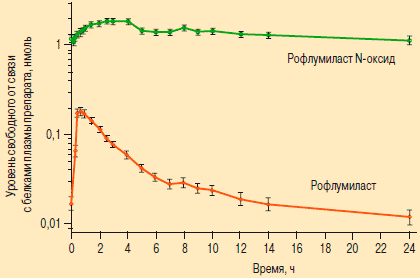
Всасывание
Абсолютная
биодоступность рофлумиласта после перорального приема 500 микрограмм
составляет примерно 80%. Максимальная концентрация (Cmax)
рофлумиласта в плазме крови обычно достигается через один час после
приема (в пределах от 0,5 до 2 часов) натощак. Максимальная
концентрация N-оксида
рофлумиласта достигается через 8 часов (от 4 до 13 часов). Прием пищи
не влияет на общую ингибирующую активность PDE4,
но задерживает время достижения максимальной концентрации ( tmax)
рофлумиласта на один час и снижает Cmax
примерно на 40%. Однако прием пищи не влияет на Cmax
и tmax
N-оксида
рофлумиласта.
Распределение
Связывание
с белками плазмы рофлумиласта и N-оксида
рофлумиласта составляет примерно 99% и 97% соответственно. Объем
распределения однократной дозы, 500 микрограмм рофлумиласта,
составляет около 2,9 л/кг. Благодаря физико-химическим свойствам,
рофлумиласт легко распределяется по органам и тканям, включая жировую
ткань. Ранняя фаза распределения с характерным проникновением в ткани
сопровождается фазой выведения из жировой ткани, которая обусловлена
вероятнее всего, интенсивным распадом исходного вещества с
образованием N-оксида
рофлумиласта. Данные доклинических исследований рофлумиласта с
радиоактивной меткой показывают низкую степень проникновения через
гематоэнцефалический барьер. Нет никаких свидетельств специфической
кумуляции или задержки рофлумиласта и его метаболитов в органах и
жировой ткани.
Биотрансформация
Рофлумиласт
активно метаболизируется посредством реакций, которые проходят в два
этапа: фазы I
(цитохром Р450) и фазы II
(конъюгирование). Метаболит N-оксид
рофлумиласта
является основным
метаболитом, обнаруживаемым в плазме крови человека. Площадь под
фармакокинетической кривой «концентрация-время» (AUC)
для N-оксида
рофлумиласта в
среднем в 10 раз больше, чем AUC
для рофлумиласта. Таким образом, метаболит N-оксид
рофлумиласта считается основным веществом, оказывающим ингибирующее
действие на PDE4
in
vivo.
Исследования
in
vitro
и клинические исследования взаимодействия позволяют утверждать, что
метаболизм рофлумиласта с образованием N-оксидного
метаболита осуществляется цитохромами CYP1A2
и 3А4. На основании результатов дополнительных исследований,
проведенных in
vitro
на микросомах
печени человека, установлено, что рофлумиласт и его активный
метаболит N-оксид
в терапевтических концентрациях в плазме крови не ингибируют CYP1A2,
2А6, 2В6, 2С8, 2С19, 2D6,
2Е1, 3А4/5 или 4А9/11. Поэтому вероятность значимого взаимодействия с
веществами, метаболизируемыми этими разновидностями цитохромов Р450
крайне мала. Кроме того, исследования in
vitro
показали отсутствие индукции цитохромов CYP1A2,
2А6, 2С9, 2С19 или 3А4/5 и лишь слабую индукцию CYP2В6
под действием рофлумиласта.
Выведение
Плазменный
клиренс после кратковременной внутривенной инфузии рофлумиласта
составляет около 9,6 л/час. После перорального приема период
полувыведения рофлумиласта и N-оксида
рофлумиласта составляет примерно 17 и 30 часов, соответственно.
Стабильная концентрация рофлумиласта и N-оксида
достигается примерно через 4 дня для рофлумиласта и 6 дней для
N-оксида
после приема одной дозы в день. После внутривенного или перорального
приема рофлумиласта с радиоактивной меткой около 20% радиоактивности
было обнаружено в кале и 70% в моче в виде неактивных метаболитов.
Линейность/нелинейность
Фармакокинетика
рофлумиласта и его метаболита N-оксида
является дозо-пропорциональной в диапазоне доз от 250 мкг до 1000
мкг.
Особые
группы пациентов
У
пожилых пациентов, женщин и лиц некавказских национальностей общая
ингибирующая активность PDE4
увеличивалась. Общая ингибирующая активность PDE4
несколько снижалась у
курильщиков. Ни одно из этих изменений нельзя рассматривать как
клинически значимое. Поэтому не рекомендуется проводить никаких
коррекций доз в отношении этих групп пациентов.
Почечная
недостаточность
Общая
ингибирующая активность PDE4
снизилась на 9% у пациентов с тяжелой почечной недостаточностью
(клиренс креатинина составляет 10-30 мл/мин). Коррекция дозы не
требуется.
Печеночная
недостаточность
Фармакокинетика
рофлумиласта, принимаемого один раз в день, была исследована с
участием 16 пациентов с легкой и среднетяжелой печеночной
недостаточностью (класс А и В по классификации Чайлд-Пью). Общая
ингибирующая активность рофлумиласта и N-оксида
на фермент PDE4
была выше на 20% у пациентов, относящихся к классу А по Чайлд-Пью,
и на 90% — у пациентов
класса В по Чайлд-Пью.
Фармакодинамика
Рофлумиласт
представляет собой ингибитор фосфодиэстеразы-4 (PDE4),
нестероидное противовоспалительное средство, направленное на
устранение воспалительных процессов, связанных с хронической
обструктивной болезнью легких (ХОБЛ). Механизм действия заключается в
ингибировании фосфодиэстеразы-4, основного циклического
аденозинмонофосфата (цАМФ) –метаболизирующего фермента,
содержащегося в клетках, участвующих в восполительных процессах, и
являющегося важным в патогенезе ХОБЛ. Действие рофлумистата, главным
образом, направлено на PDE4А,
PDE4В
и PDE4С
с аналогичным потенциалом в наномолярном диапазоне. Афинность к типу
PDE4С
в 5-10 раз ниже. Данный механизм действия и селективность так же
применимы к N—
оксиду, который является основным активным метаболитом рофлумистата.
Ингибирование
PDE4
ведет к повышению внутриклеточного уровня цАМФ и уменьшению связанных
с ХОБЛ дисфункции лейкоцитов, гладкомышечных клеток дыхательных путей
и легочных сосудов, эндотелиальных клеток и эпителиальных клеток
дыхательных путей, а также фибробластов. Стимуляция человеческих
нейтрофилов, моноцитов, макрофагов или лимфоцитов (in
vitro)
показала, что рофлумиласт и N–оксид
рофлумиласта тормозят высвобождение медиаторов воспаления, таких как
лейкотриен В4, активные формы кислорода, фактор некроза опухолей α,
интерферон γ и гранзим В.
У
пациентов с ХОБЛ рофлумиласт понижает содержание нейтрофилов в
мокроте, а так же снижает миграцию нейтрофилов и эозинофилов в
дыхательные пути здоровых добровольцев, получавших эндотоксин.
В
клинических исследованиях было установлено, что при назначении
данного препарата отмечается улучшение функции легких и снижение
частоты обострений у пациентов с ХОБЛ.
Показания к применению
—
поддерживающая терапия при лечении хронической обструктивной болезни
легких (ХОБЛ) тяжелого течения (постбронходилатационный объем
форсированного выдоха за минуту (ОФВ1) должен составлять менее 50% от
рассчитанного должного показателя), ассоциированной с хроническим
бронхитом, у взрослых пациентов с частыми обострениями в анамнезе в
дополнение к бронходилатационной терапии
Способ применения и дозы
Взрослым.
Внутрь. Рекомендуемая доза – 500 мкг (1 таблетка) один раз в
день. Таблетки необходимо запивать водой и принимать ежедневно в одно
и то же время независимо от приема пищи.
Рофлумиласт
применяется длительно.
Для
достижения терапевтического эффекта может потребоваться лечение в
течении нескольких недель. Имеются данные клинических исследований о
длительности приема рофлумиласта до одного года.
Пожилые
пациенты (65 лет и старше)
Не
требуется коррекция дозы.
Почечная
недостаточность
Пациентам
с заболеваниям почек коррекция дозы не требуется.
Печеночная
недостаточность
Клинические
данные о применении рофлумиласта у пациентов с нарушением функции
печени класса А по Чайлд-Пью недостаточны, чтобы давать рекомендации
по коррекции дозы, поэтому препарат следует применять с осторожностью
при лечении таких пациентов.
Пациенты
со среднетяжелой и тяжелой печеночной недостаточностью (класс В и С
по Чайлд- Пью) не должны применять рофлумиласт.
Дети
Отсутствуют
соответствующие данные по применению рофлумиласта у детей и
подростков до 18 лет с ХОБЛ.
Побочные действия
Наиболее
частые жалобы – это диарея (5,9%), снижение массы тела (3,4%),
тошнота (2,9%), боли в животе (1,9%) и головная боль (1,7%).
Большинство этих неблагоприятных побочных реакций носят легкий и
умеренный характер. Такие побочные реакции, главным образом,
возникают в течение первых недель лечения и в большинстве случаев
исчезают по мере продолжения лечения.
Неблагоприятные
побочные реакции классифицируются в зависимости частоты
встречаемости: наиболее частые (≥1/10); частые (≥1/100 до
<1/10); не частые (≥1/1,000 до <1/100); редкие (≥1/10,000
до <1/1,000); очень редкие (<1/10,000), неизвестные (невозможно
оценить на основе имеющихся данных).
Часто
—
снижение веса, снижение аппетита
—
диарея, тошнота, боли в животе
—
головная боль
—
бессонница
Нечасто
—
гиперчувствительность к компонентам препарата*
—
сыпь
—
тревожность
—
тремор, головокружение, вертиго,
—
недомогание,
астения, утомляемость
—
пальпитация (сильное сердцебиение)
—
гастрит, рвота, гастроэзофагеальная
рефлюксная болезнь, диспепсия
—
мышечные cпазмы
и мышечная слабость, миалгия, боли в спине
Редко
—
ангионевротический отек
—
гинекомастия
—
депрессия,
нервозность, панические атаки,
суицидальные мысли и поведение**
—
дисгевзия (снижение вкусовых ощущений)
—
инфекции дыхательных путей (за исключением пневмонии)
—
гематохезия (кровянистый стул), запор
—
повышение активности печеночных ферментов:
гамма–глутамил-трансферазы,
аспартатаминотрансферазы
—
повышение активности креатинфосфокиназы в крови
—
крапивница
*
При
возникновении тяжелых аллергических реакций прекратите прием
препарата и незамедлительно обратитесь к своему врачу.
**
При проведении клинических исследований и в постмаркетинговый период
получены сообщения о редких случаях суицидального мышления и
поведения (в том числе завершенное самоубийство). Пациентов следует
проинструктировать о необходимости сообщать своему врачу обо всех
проявлениях суицидального мышления.
Другие
особые группы пациентов
Во
время клинического исследования наиболее чаще нарушения сна (в
основном бессонница) в результате приема рофлумистата наблюдались у
пожилых пациентов старше 75 лет (3,9%) по сравнению с пациентами,
принимавшими плацебо (2,3%). Также эта неблагоприятная побочная
реакция чаще наблюдалась у пациентов младше 75 лет, принимавших
рофлумистат (3,1%) по сравнению с пациентами, получавшими плацебо
(2,0%).
В
том же клиническом исследовании нарушения сна (бессонница) наиболее
чаще встречались у пациентов с массой тела менее 60 кг на фоне приема
рофлумистата (6,0%), чем у пациентов, получавших плацебо (1,7%).
Частота этой побочной реакции была равна 2,5% у пациентов с массой
тела более 60 кг по сравнению с пациентами, получавшими плацебо
(2,2%).
Сопутствующее
лечение антагонистами мускариновых рецепторов пролонгированного
действия (LAMA)
Во
время клинического исследования более высокая частота снижения веса и
аппетита, головной боли, депрессии наблюдалась у пациентов,
получавших сопутствующую терапию рофлумистатом и антагонистами
мускариновых рецепторов пролонгированного действия (LAMA)
в сочетании с ингаляционными кортикостероидами (ICS)
и В2 –агонистами пролонгированного действия (LABA)
по сравнению с пациентами, принимавших рофлумистат в сочетании ICS
и LABA.
Различия в частоте побочных реакций в группах применения рофлумистата
и плацебо были следующие: снижение веса 7,2% и 4,2% соответственно,
снижение аппетита 3,7% и 2,0% соответственно, головная боль 2,4% и
1,1% соответственно, депрессия 1,4% и 0,3% соответственно.
Репортирование
о подозреваемых побочных реакциях
Сообщение
о предполагаемых побочных реакциях лекарственного средства после его
регистрации имеет важное значение, так как позволяет мониторировать
профиль безопасности и оценивать баланс польза/риск от применения
лекарственного препарата. Поэтому медицинским работникам и пациентам
следует сообщать о любых подозреваемых побочных реакциях в
по
схеме Yellow Card на
электронную почту: pdlc@dari.kz.
Противопоказания
—
гиперчувствительность к рофлумиласту или любому другому компоненту
препарата
—
среднетяжелая или тяжелая форма печеночной недостаточности (В и С по
классификации Чайлд-Пью)
-
беременность
и период лактации
—
детский и подростковый возраст до 18 лет
-
совместное
применение с мощными индукторами цитохрома Р450 (рифампицином,
фенобарбиталом,
карбамазепином, фенитоином) -
совместное
применение с теофиллином (вследствие отсутствия клинических данных о
взаимодействии) -
вследствие
отсутствия достаточного опыта применения: серьезные иммунодефицитные
заболевания (ВИЧ-инфекция, рассеянный склероз, системная красная
волчанка, прогрессирующая мультифокальная лейкоэнцефалопатия и
другие), серьезные острые инфекционные заболевания (например,
туберкулез, острый гепатит), рак (кроме базально-клеточной
карциномы, медленно растущего типа рака кожи), хроническая сердечная
недостаточность функционального класса 3-4 (NYHA–Нью-Йоркская
кардиологическая ассоциация) -
вследствие
отсутствия достаточного опыта применения: лечение
иммунодепрессивными препаратами, такими как метотрексат, азатиоприн,
инфликсимаб, этанерцепт, а также у лиц, получающих постоянную
поддерживающую терапию пероральными глюкокортикостероидами -
депрессия,
ассоциированная с появлением суицидального мышления и поведения
С
осторожностью
-
психические
расстройства в анамнезе -
лечение
ингибитором изофермента цитохрома CYP1A2/3А4
эноксацином или ингибиторами CYP1A2/2С19/3A4
флувоксамином и циметидином -
легкая
форма печеночной недостаточности (класс А по Чайлд-Пью)
Лекарственные взаимодействия
Основным
этапом в метаболизме рофлумиласта является N-окисление
рофлумиласта в N-оксид
рофлумиласта с помощью цитохрома CYP3A4
и CYP1A2.
И рофлумиласт, и N-оксид
рофлумиласта обладают внутренней ингибирующей активностью PDE4,
поэтому после приема рофлумиласта, общая ингибирующая активность PDE4
представляет собой суммарное воздействие как рофлумиласта, так и
N–оксида
рофлумиласта. Клинические исследования взаимодействия с ингибиторами
цитохрома CYP
3A4,
эритромицином и кетоконазолом показали увеличение общей ингибирующей
активности PDE4
на 9% (т.е. общая экспозиция рофлумиласта и N–оксида
рофлумиласта). Исследования взаимодействия с CYP1A2/3А4
ингибитором — эноксацином и CYP1A2/2С19/3A4
ингибиторами циметидином и флувоксамином показали увеличение общей
ингибирующей активности PDE4
на 59%, 25% и 47% соответственно. Тестируемая доза рофлумиласта была
50 мг. Комбинированное применение препарата Рофлумиласт с этими
активными веществами может привести к усилению действия и стойкой
непереносимости. В этом случае необходимо пересмотреть вопрос о
лечении препаратом Рофлумиласт.
Прием
индуктора цитохрома P450
рифампицина приводит к снижению общей ингибирующей активности PDE4
примерно на 60%, поэтому применение мощных индукторов цитохрома P450
(например, фенобарбитала, карбамазепина, фенитоина) может привести к
снижению терапевтической эффективности рофлумиласта. Таким образом,
рофлумиласт не рекомендуется назначать пациентам, получающим мощные
индукторы цитохрома Р450.
Одновременный
прием с теофиллином привел к повышению на 8% общей ингибирующей
активности PDE4.
При
исследовании взаимодействия с пероральными конрацептивами,
содержащими гестоден и этинилэстрадиол, общая ингибирующая активность
PDE4
увеличилась на 17%. Не
требуется коррекция дозы у пациентов, получающих эти активные
вещества.
Не
наблюдалось никакого взаимодействия с ингаляционными препаратами:
сальбутамолом, формотеролом, будесонидом и пероральными препаратами:
монтелукастом, дигоксином, варфарином, сильденафилом и мидазоламом.
Одновременный
прием с антацидными препаратами (комбинация алюминия гидроксида и
магния гидроксида) не изменил показатели всасывания или
фармакокинетические свойства рофлумиласта или N–оксида
рофлумиласта.
Особые указания
Все
пациенты должны быть проинформированы о возможных рисках при приеме
рофлумиласта и мерах предосторожности для безопасного применения
препарата, а также следует выдать карточку пациента
перед началом лечения.
Скоропомощные
препараты
Рофлумиласт
не относится к скоропомощным препаратам для купирования острого
бронхоспазма.
Снижение
веса
В
ходе клинических исследований, проведенных в течение одного года,
чаще наблюдалось снижение массы тела у пациентов, принимавших
рофлумиласт, по сравнению с пациентами, принимавшими плацебо. После
прекращения приема рофлумиласта, большинство пациентов восстановили
свою массу тела в течение 3-х месяцев.
У
пациентов с недостаточной массой тела
следует контролировать вес при каждом визите к врачу.
Пациентам следует советовать регулярно контролировать свою массу
тела.
В случае
необъяснимой и клинически значимой потери веса (не связанная с
диетами или упражнениями),
необходимо прекратить прием рофлумиласта и отслеживать динамику
набора веса пациентом.
Особые
клинические условия
Вследствие
отсутствия достаточного опыта, не следует начинать лечение препаратом
Рофлумиласт или необходимо прекратить применение Рофлумиласта у
пациентов с серьёзными иммунологическими заболеваниями (такими как
ВИЧ-инфекции, рассеянный склероз, системная красная волчанка,
прогрессирующая мультифокальная лейкоэнцефалопатия), острыми тяжелыми
инфекционными заболевания-ми, злокачественными опухолями (кроме
базально-клеточной карциномы), или у пациентов, принимающих лечение
иммуносупрессантами (метотрексат, азатиоприн, инфликсимаб,
этанерсепт, длительный пероральный прием кортикостероидов, за
исключением кратковременного приема системных кортикостероидов).
Ограничен опыт лечения пациентов с латентными формами инфекционных
заболеваний, таких как туберкулез, вирусные гепатиты, герпетическая
инфекция и опоясывающий лишай. Безопасность и эффективность
рофлумиласта не изучены у пациентов с тяжелой застойной сердечной
недостаточностью (функционального класса 3 и 4 по классификации
NYHA), поэтому не рекомендуется применять у данной группы больных.
Психические
расстройства
Применение
препарата Рофлумиласт ассоциировано с повышенным риском таких
психических расстройств, таких как бессонница, тревожность,
нервозность и депрессия.
Редкие
случаи суицидального мышления и поведения, в том числе завершенный
суицид,
наблюдались
у пациентов с или без депрессии в анамнезе, как правило, в течение
первых недель лечения.
Поэтому, если пациенты сообщают о ранее проявлявшихся психических
симптомах или такие симптомы проявляются у них в настоящее время, или
если планируется сопутствующая терапия другими лекарственными
средствами, связанная с вероятностью появления психических нарушений,
следует провести тщательную оценку рисков и пользы, связанных с
началом или продолжением лечения препаратом Рофлумиласт. Пациентов и
их опекунов следует проинструктировать о необходимости уведомлять
врача, назначившего лечение, о любых изменениях в поведении,
настроении или появлении суицидальных мыслей любого характера.
Рофлумиласт не рекомендуется к применению у пациентов с наличием в
анамнезе депрессии, ассоциированной с появлением суицидального
мышления и поведения. Если пациент страдает от новых или обострения
бывших ранее психических симптомов, или выявлены суицидальные мысли
или попытки самоубийства, рекомендуется прекратить лечение
рофлумиластом.
Стойкая
непереносимость
Несмотря
на то, что неблагоприятные реакции такие, как диарея, тошнота, боли в
животе и головная боль возникают в основном в первые недели лечения и
в большинстве случаев проходят при продолжении лечения, в случае
стойкой непереносимости следует пересмотреть вопрос о лечении
препаратом Рофлумиласт.
К
развитию стойкой непереносимости с более высокой склонностью
подвержены особые группы пациентов, в частности, чернокожие некурящие
женщины или пациенты, получающие одновременно лечение ингибиторами
CYP1A2/2С19/3А4
флувоксамином и циметидином,
или ингибитором
CYP1A2/3A4
эноксацином.
Пациенты
с массой тела менее 60 кг
Пациенты
с исходной массой тела менее 60 кг, получающие лечение рофлумиластом,
подвержены более высокому риску развития нарушения сна (бессонница) в
связи с более высокой общей PDE4 — ингибирующей активностью,
обнаруженной у этих больных (см раздел «Побочные действия»).
Теофиллин
Отсутствуют
клинические данные, подтверждающие возможность одновременного
применения с теофиллином для поддерживающей терапии. Поэтому
сочетанная терапия рофлумиластом и теофиллином не рекомендуется.
Женщины
детородного возраста
Женщинам
детородного возраста следует использовать эффективный метод
контрацепции во время лечения рофлумиластом. Рофлумиласт не
рекомендуется применять женщинам детородного возраста, которые не
пользуются противозачаточными средствами.
Беременность,
период лактации и фертильность
Данные
по применению рофлумиласта беременными женщинами ограничены. По
данным доклинических исследований рофлумиласт проникает через
плацентарный барьер.
Исследования
на животных показали репродуктивную токсичность препарата.
Рофлумиласт не рекомендуется принимать беременным женщинам.
Имеющиеся
фармакокинетические данные, полученные на животных, показали
выделение рофлумиласта или его метаболитов в молоко. Нельзя исключить
риск поступления рофлумиласта в организм ребенка. Поэтому препарат не
рекомендуется применять во время лактации.
При
исследовании сперматогенеза человека рофлумиласт в дозе 500 мкг не
оказал влияния на параметры спермы или половые гормоны в течение 3-х
месяцев лечения и в период последующих 3-х месяцев после прекращения
терапии.
Особенности
влияния лекарственного средства на способность управлять транспортным
средством или потенциально опасными механизмами
Рофлумиласт
не оказывает влияния на способность управлять транспортным средством
или потенциально
опасными механизмами.
Передозировка
Симптомы
В
ходе первой фазы клинических исследований после приема однократной
пероральной дозы 2,5 мг и однократной дозы 5,0 мг (в 10 раз больше
рекомендованной дозы) чаще наблюдались следующие симптомы: головная
боль, желудочно–кишечные расстройства, учащенное сердцебиение,
головокружение, помутнение сознания, потливость и артериальная
гипотензия.
Лечение
В
случае передозировки рекомендуется проводить соответствующую
симптоматическую терапию. Так как рофлумиласт в значительной степени
связывается с белками плазмы, гемодиализ не является эффективным
методом его выведения. Нет данных, поддается ли рофлумиласт
перитонеальному диализу.
Форма выпуска и упаковка
По
30 таблеток помещают в полиэтиленовый контейнер высокой плотности.
По
1 контейнеру вместе с инструкцией по медицинскому применению на
государственном и русском языках вкладывают в пачку из картона.
Условия хранения
Хранить
в сухом, защищённом от света месте, при температуре не выше 25
С.
Хранить
в недоступном
для детей месте!
Срок хранения
2
года
Не
применять по истечении срока годности.
Условия отпуска из аптек
По
рецепту
Производитель
HETERO
LABS LIMITED
Unit-III,
22-110, I.D.A., Jeedimetla, Hyderabad – 500 050, Индия.
Владелец регистрационного удостоверения
HETERO
LABS
LIMITED,
Индия
Наименование
и адрес организации на территории Республики Казахстан, принимающей
претензии (предложения) по качеству лекарственных средств от
потребителей:
050043,
г. Алматы, мкн. Мирас, 157-727, ИП Канумуру И.Г., тел. 311-80-22
Наименование,
адрес и контактные данные организации на территории Республики
Казахстан, ответственной за пострегистрационное наблюдение за
безопасностью лекарственного средства:
ИП
Канумуру И.Г., 050043, г. Алматы, мкн. Мирас, 157-727,Тел. 311-80-22,
e—mail:
irina.volovnikova@gmail.com.
| Рофлумиласт_инструкция_рус.doc | 0.14 кб |
| Рофлумиласт_инструкция_каз.doc | 0.17 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
Описание препарата Даксас (таблетки, покрытые пленочной оболочкой, 0.5 мг) основано на официальной инструкции, утверждено компанией-производителем в 2015 году
Дата согласования: 29.09.2015
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Нозологическая классификация (МКБ-10)
- Состав
- Описание лекарственной формы
- Фармакологическое действие
- Фармакодинамика
- Фармакокинетика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Производитель
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Отзывы
Действующее вещество
ATX
Фармакологическая группа
Состав
| Таблетки, покрытые пленочной оболочкой | 1 табл. |
| активное вещество: | |
| рофлумиласт | 0,5 мг |
| вспомогательные вещества | |
| ядро: лактозы моногидрат — 198,64 мг; крахмал кукурузный — 53,56 мг; повидон (К90) — 3,9 мг; магния стеарат — 2,6 мг | |
| оболочка пленочная: гипромеллоза 2910 — 3 мг; макрогол 4000 — 4 мг; титана диоксид (Е171) — 1,25 мг; краситель железа оксид желтый (Е172) — 0,25 мг |
Описание лекарственной формы
D-образные таблетки, покрытые пленочной оболочкой желтого цвета, с гравировкой «D» на одной стороне; на изломе ядро белого или почти белого цвета.
Фармакологическое действие
Фармакологическое действие
—
ингибирующее фосфодиэстеразу 4 типа, противовоспалительное.
Фармакодинамика
Рофлумиласт представляет собой ингибитор ФДЭ4, нестероидное противовоспалительное средство, направленное на устранение воспалительных процессов, связанных с ХОБЛ. Механизм действия заключается в ингибировании ФДЭ4 — основного фермента, метаболизирующего цАМФ, содержащийся в клетках, участвующих в воспалительных процессах и являющийся важным в патогенезе ХОБЛ. Действие рофлумиласта, главным образом, направлено на ФДЭ4А, 4В и 4D, с аналогичным потенциалом в наномолярном диапазоне. Аффинность к типу ФДЭ4С в 5–10 раз ниже. Данный механизм действия и селективность так же применимы к N-оксиду, который является основным активным метаболитом рофлумиласта.
Ингибирование ФДЭ4 ведет к повышению показателя внутриклеточного цАМФ и уменьшению дисфункции лейкоцитов, гладкомышечных клеток дыхательных путей и легочных сосудов, эндотелиальных клеток и эпителиальных клеток дыхательных путей, а также фибробластов в эксперименте. Стимуляция человеческих нейтрофилов, моноцитов, макрофагов или лимфоцитов (in vitro) показала, что рофлумиласт и N-оксид рофлумиласта тормозят высвобождение медиаторов воспаления, таких как ЛТ В4, активные формы кислорода, фактор некроза опухолей α, интерферон-γ и гранзим В.
У пациентов с ХОБЛ рофлумиласт понижает показатель нейтрофилов в мокроте, а также снижает приток нейтрофилов и эозинофилов в дыхательные пути здоровых волонтеров, получавших эндотоксин.
Фармакокинетика
Рофлумиласт активно метаболизируется в человеческом организме с образованием основного фармакологически активного метаболита — N-оксида рофлумиласта. Так как и рофлумиласт и N-оксид рофлумиласта участвуют в ингибировании активности фосфодиэстеразы 4 (ФДЭ4) in vivo, фармакокинетика описана исходя из оценки общего ингибирующего эффекта на ФДЭ4.
Всасывание. Полная биодоступность рофлумиласта после перорального приема 0,5 мг составляет примерно 80%. Cmax в плазме обычно достигается через 1 ч после приема (в пределах от 0,5 до 2 ч) натощак. Cmax N-оксида достигается через 8 ч (от 4 до 13 ч). Прием пищи не влияет на общую ингибирующую активность ФДЭ4, но задерживает TCmax рофлумиласта на 1 ч и снижает Cmax примерно на 40%. Однако прием пищи не влияет на Cmax и Tmax N-оксида рофлумиласта.
Распределение. Связывание с белками плазмы рофлумиласта и N-оксида рофлумиласта составляет примерно 99% и 97% соответственно. Vd однократной дозы — 0,5 мг рофлумиласта, составляет около 2,9 л/кг. Благодаря физико-химическим свойствам, рофлумиласт легко распределяется по органам и тканям, включая жировую ткань. Ранняя фаза распределения с характерным проникновением в ткани сопровождается фазой выведения из жировой ткани, которая обусловлена, скорее всего, интенсивным распадом исходного вещества с образованием N-оксида рофлумиласта. Данные доклинических исследований рофлумиласта с радиоактивной меткой показывают низкое проникновение через ГЭБ. Нет никаких свидетельств специфической кумуляции или задержки рофлумиласта или его метаболитов в органах и жировой ткани.
Биотрасформация. Рофлумиласт активно метаболизируется, причем реакции проходят в два этапа: этап I (цитохром Р450) и этап II (конъюгация). N-оксидный метаболит является основным метаболитом, обнаруживаемым в плазме крови человека. AUC для N-оксида в среднем оказывается примерно в 10 раз больше, чем AUC для рофлумиласта. Таким образом, N-оксидный метаболит считается более важным веществом для обеспечения общей ингибирующей активности в отношении ФДЭ4 in vivo.
Исследования in vitro и клинические исследования взаимодействия позволяют утверждать, что метаболизм рофлумиласта с образованием N-оксидного метаболита осуществляется цитохромами CYP1A2 и 3A4. На основании результатов дополнительных исследований, проведенных in vitro на микросомах клеток печени человека, терапевтические концентрации рофлумиласта и N-оксида рофлумиласта в плазме крови не ингибируют CYP1А2, 2А6, 2В6, 2С8, 2С9, 2С19, 2D6, 2Е1, 3A4/5 или 4А9/11. Поэтому вероятность значимого взаимодействия с веществами, метаболизируемыми этими изоферментами цитохрома Р450, крайне мала. Кроме того, исследования in vitro показали отсутствие индукции цитохромов CYP1A2, 2А6, 2С9, 2С19 или 3A4/5 и лишь слабую индукцию CYP2B6 под действием рофлумиласта.
Выведение. Клиренс плазмы после кратковременной в/в инфузии рофлумиласта составляет около 9,6 л/ч. После перорального приема T1/2 рофлумиласта и N-оксида рофлумиласта в плазме составляет примерно 17–30 ч, соответственно. Css рофлумиласта и его метаболита — N-оксида достигается примерно через 4 дня для рофлумиласта и 6 дней для N-оксида рофлумиласта после приема одной дозы в день. После в/в или перорального приема рофлумиласта с радиоактивной меткой около 20% радиоактивности было обнаружено в кале и 70% в моче, в виде неактивных метаболитов.
Линейность/Нелинейность. Фармакокинетика рофлумиласта и его метаболита N-оксида пропорциональна дозировке в диапазоне от 0,25 мг до 1 мг.
Особые группы пациентов. У пожилых пациентов, женщин и лиц не европеоидной расы общая ингибирующая активность ФДЭ4 увеличивалась. Общая ингибирующая активность ФДЭ4 несколько снижалась у курильщиков. Ни одно из этих изменений нельзя рассматривать как клинически значимое. Поэтому не рекомендуется проводить никаких коррекций доз в отношении этих групп пациентов.
Почечная недостаточность. Общая ингибирующая активность ФДЭ4 снизилась на 9% у пациентов с тяжелой почечной недостаточностью (Cl креатинина составляет 10–30 мл/мин). Коррекция дозы не требуется.
Печеночная недостаточность. Фармакокинетика рофлумиласта, принимаемого один раз день, была исследована на 16 пациентах легкой и среднетяжелой печеночной недостаточностью (класс А и В по классификации Чайлд-Пью). Ингибирующая активность ФДЭ4 повысилась примерно на 20% у пациентов класса А по классификации Чайлд-Пью и примерно на 90% у пациентов класса В по классификации Чайлд-Пью.
Показания
Поддерживающая терапия при лечении ХОБЛ тяжелого течения (постбронходилатационный объем форсированного выдоха за первую секунду (ОФВ1) должен составлять менее 50% от рассчитанного должного показателя) у взрослых пациентов с частыми обострениями в анамнезе.
Противопоказания
повышенная чувствительность к рофлумиласту или к любому другому компоненту препарата;
среднетяжелая или тяжелая форма печеночной недостаточности (класс В и С по классификации Чайлд-Пью);
возраст до 18 лет (эффективность и безопасность не установлены);
беременность и лактация;
вследствие отсутствия достаточного опыта применения: серьезные иммунодефицитные заболевания (ВИЧ-инфекция, рассеянный склероз, системная красная волчанка, прогрессирующая мультифокальная лейкоэнцефалопатия и другие), серьезные острые инфекционные заболевания (такие как туберкулез или острый гепатит), рак (кроме базально-клеточной карциномы, медленно растущего типа рака кожи), хроническая сердечная недостаточность функционального класса 3 и 4 (NYHA);
вследствие отсутствия достаточного опыта применения: лечение иммунодепрессивными препаратами (такими как метотрексат, азатиоприн, инфликсимаб, этанерцепт, а также у лиц, получающих постоянную поддерживающую терапию пероральными ГКС);
редкие наследственные заболевания, такие как непереносимость галактозы, дефицит лактазы или глюкозо-галактозная мальабсорбция;
депрессия, ассоциированная с появлением суицидального мышления и поведения.
С осторожностью: психические расстройства в анамнезе; лечение ингибитором изофермента цитохрома CYP1A2 флувоксамином или двумя ингибиторами CYP3A4/1A2 эноксацином и циметидином. Легкая форма печеночной недостаточности (класс А по классификации Чайлд-Пью).
Применение при беременности и кормлении грудью
Беременность. Данные по применению рофлумиласта беременными женщинами ограничены.
По данным доклинических исследований рофлумиласт проникает через плацентарный барьер.
Исследования на животных показали репродуктивную токсичность препарата. Препарат Даксас не рекомендуется принимать беременным женщинам и женщинам репродуктивного возраста, не использующим контрацептивы.
Лактация. Имеющиеся фармакокинетические данные, полученные на животных, показали выделение рофлумиласта или его метаболитов в молоко. Нельзя исключить риск получения препарата ребенком. Препарат Даксас не рекомендуется применять во время лактации.
Фертильность
При исследовании сперматогенеза человека рофлумиласт в дозировке 0,5 мг не оказал влияния на параметры спермы или половые гормоны в течение 3-х месячного лечения и в период последующих 3-х мес после прекращения лечения.
Способ применения и дозы
Внутрь.
Препарат Даксас назначают в таблетках по 0,5 мг 1 раз в день. Таблетки необходимо запивать водой и принимать ежедневно в одно и то же время независимо от приема пищи.
Для достижения терапевтического эффекта может потребоваться лечение в течение нескольких недель. Имеются данные клинических исследований о длительности приема препарата Даксас до одного года.
Коррекция дозы в зависимости от возраста пациента (старше 65 лет) не требуется.
Клинические данные о применении препарата Даксас у пациентов с нарушением функции печени класса А по классификации Чайлд-Пью недостаточны, чтобы рекомендовать коррекцию дозы, поэтому препарат следует применять с осторожностью при лечении таких пациентов.
Больным с заболеваниями почек коррекция дозы не требуется.
Побочные действия
Наиболее частые жалобы — диарея (5,9%), снижение массы тела (3,4%), тошнота (2,9%), боли в животе (1,9%) и головная боль (1,7%). Большинство этих неблагоприятных побочных реакций носят легкий или умеренный характер. Такие побочные реакции, главным образом, возникают в течение первых недель лечения и в большинстве случаев исчезают по мере продолжения лечения.
Побочные эффекты классифицируются в зависимости от частоты встречаемости: наиболее частые (≥1/10); частые (≥1/100, <1/10); нечастые (≥1/1000, <1/100); редкие (≥1/10000, <1/1000); очень редкие (<1/10000).
Со стороны иммунной системы: нечастые — гиперчувствительность; редкие — ангионевротический отек.
Со стороны эндокринной системы: редкие — гинекомастия.
Со стороны обмена веществ и питания: частые — снижение массы тела, снижение аппетита.
Психические расстройства: частые — бессонница; нечастые — тревожность; редкие — нервозность, депрессия. При проведении клинических исследований получены сообщения о редких случаях суицидального мышления и поведения (в т.ч. завершенное самоубийство). Пациентов следует проинструктировать о необходимости сообщать своему врачу обо всех проявлениях суицидального мышления.
Со стороны нервной системы: частые — головная боль; нечастые — тремор, вертиго, головокружение; редкие — дисгевзия.
Со стороны ССС: нечастые — тахикардия.
Со стороны дыхательной системы, органов грудной клетки и средостения: редкие — инфекции дыхательных путей (кроме пневмонии).
Со стороны ЖКТ: частые — диарея, тошнота, боли в животе; нечастые — гастрит, рвота, гастроэзофагеальная рефлюксная болезнь, диспепсия; редкие — гематохезия, запор.
Со стороны печени и желчевыводящих путей: редкие — повышение активности ГГТ, повышение активности АСТ.
Со стороны кожи и подкожных тканей: нечастые — сыпь; редкие — крапивница.
Со стороны мышечно-скелетной и соединительной ткани: нечастые — спазмы мускулатуры и мышечная слабость, миалгия, боли в спине; редкие — увеличение креатинфосфокиназы в крови.
Осложнения общего характера и реакции в месте введения: нечастые — недомогание, астения, утомляемость.
Взаимодействие
Основным этапом в метаболизме рофлумиласта является N-окисление рофлумиласта в N-оксид рофлумиласта с помощью цитохрома CYP3A4 и CYP1A2. И рофлумиласт, и N-оксид рофлумиласта обладают внутренней ингибирующей активностью ФДЭ4. Поэтому после приема рофлумиласта общая ингибирующая активность ФДЭ4 представляет собой суммарное воздействие как рофлумиласта, так и N-оксида рофлумиласта. Клинические исследования взаимодействия с ингибиторами цитохрома CYP3A4 эритромицином и кетоконазолом показали увеличение общей ингибирующей активности ФДЭ4 на 9%. Исследования взаимодействия с ингибитором цитохрома CYP1A2 флувоксамином, и ингибиторами CYP3A4 и CYP31A2 эноксацином и циметидином, показали увеличение общей ингибирующей активности ФДЭ4 на 59%, 25% и 47% соответственно. Комбинированное применение препарата Даксас с этими активными веществами может привести к усилению действия и развитию непереносимости. В этом случае необходимо пересмотреть вопрос о лечении препаратом Даксас.
Прием индуктора цитохрома Р450 рифампицина привел к снижению общей ингибирующей активности ФДЭ4 примерно на 60%. Поэтому применение мощных индукторов цитохрома Р450 (например, фенобарбитала, карбамазепина, фенитоина) может привести к снижению терапевтического эффекта рофлумиласта. Одновременный прием с теофиллином привел к повышению на 8% общей ингибирующей активности ФДЭ4. При исследовании взаимодействия с пероральными контрацептивами, содержащими гестоден и этинилэстрадиол, общая ингибирующая активность ФДЭ4 увеличилась на 17%.
Не наблюдалось никакого взаимодействия с ингаляционными (сальбутамол, формотерол, будесонид) и применямыми внутрь (монтелукаст, дигоксин, варфарин, силденафил и мидазолам) препаратами.
Одновременный прием с антацидными препаратами (комбинация алюминия гидроксида и магния гидроксида) не изменил показатели всасывания или фармакокинетические свойства рофлумиласта или N-оксида рофлумиласта.
Передозировка
В ходе первой фазы клинических исследований после приема однократной пероральной дозы — 2,5 мг и однократной дозы — 5 мг (в 10 раз больше от рекомендованной дозы) чаще наблюдались следующие симптомы: головная боль, нарушения работы ЖКТ, тахикардия, головокружение, помутнение сознания, потливость и артериальная гипотензия.
В случае передозировки рекомендуется проводить соответствующую симптоматическую терапию. Т.к. рофлумиласт в значительной степени связывается с белками плазмы, гемодиализ не является эффективным методом его выведения. Нет данных, поддается ли рофлумиласт перитонеальному диализу.
Особые указания
Препарат Даксас предназначен для поддерживающего лечения больных ХОБЛ тяжелого течения с частыми обострениями. В связи с тем обстоятельством, что в общей популяции ХОБЛ существенно преобладают больные в возрасте старше 40 лет, при назначении препарата пациентам до 40 лет требуется спирометрическое подтверждение диагноза ХОБЛ. Согласно показаниям к применению препарата, необходимо, чтобы значение постбронходилатационного ОФВ1 составляло менее 50% от рассчитанного должного показателя.
Препарат Даксас не предназначен для лечения острого приступа одышки (острого бронхоспазма). Для облегчения острого приступа важно иметь назначенный врачом препарат, который всегда будет у вас под рукой, чтобы справиться с приступом. Препарат Даксас в данной ситуации не поможет.
Снижение массы тела. В ходе исследований, проведенных в течение года, чаще наблюдалось снижение массы тела у пациентов, принимавших препарат Даксас, по сравнению с пациентами, принимавшими плацебо. После прекращения приема препарата Даксас большинство пациентов восстановили свою массу тела в течение 3-х месяцев.
У пациентов с недостаточной массой тела следует контролировать вес при каждом визите к врачу. Пациентам следует советовать регулярно контролировать массу своего тела. В случае необъяснимого или клинически значимого снижения массы тела необходимо прекратить прием препарата Даксас и отслеживать динамику.
Особые клинические условия. Вследствие отсутствия достаточного опыта не следует начинать лечение препаратом Даксас у лиц, получающих постоянную поддерживающую терапию пероральными ГКС, за исключением краткосрочных курсов системных ГКС.
Опыт применения препарата Даксас у пациентов с латентными инфекциями, такими как туберкулез, вирусный гепатит, вирусный герпес и опоясывающий лишай, ограничен.
Психические расстройства. Применение препарата Даксас ассоциировано с повышенным риском таких психических расстройств как бессонница, тревожность, нервозность и депрессия. В ходе клинических испытаний выявлены редкие случаи проявления суицидального мышления и поведения. Поэтому, если пациенты сообщают о ранее проявлявшихся симптомах со стороны психики, или такие симптомы проявляются у них в настоящее время, или если планируется сопутствующая терапия другими ЛС, связанная с вероятностью появления психических нарушений, следует провести тщательную оценку рисков и пользы, связанных с началом или продолжением лечения препаратом Даксас. Пациентов следует проинструктировать о необходимости уведомлять врача, назначившего лечение, о любых изменениях в поведении, настроении или появлении суицидальных мыслей любого характера.
Непереносимость. Несмотря на то, что неблагоприятные реакции такие, как диарея, тошнота, боли в животе и головная боль возникают в основном в первые недели лечения и в большинстве случаев проходят при продолжении лечения, в случае сохранения данных симптомов следует пересмотреть вопрос о лечении препаратом Даксас.
Непереносимость может возникать в случае особых популяций, в частности, чернокожих некурящих женщин или пациентов, получающих лечение ингибитором CYP1А2 флувоксамином или двумя ингибиторами CYP3A4/1А2 эноксацином и циметидином.
Теофиллин. Нет клинических данных, касающихся сопутствующего лечения теофиллином в качестве поддерживающей терапии. Поэтому сопутствующее лечение теофиллином не рекомендовано.
Влияние на способность управлять транспортными средствами и механизмами. Из-за возможности развития побочных реакций следует соблюдать осторожность при управлении транспортными средствами и занятиями другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска
Таблетки, покрытые пленочной оболочкой, 0,5 мг: в блистерах из ПВХ/ПВДХ/фольга алюминиевая по 10 шт.; в пачке картонной 1, 3 или 9 блистеров.
Производитель
Такеда ГмбХ. Бик-Гульден-Штрассе, 2, 78467, Констанц, Германия.
Адрес производственной площадки. Леницштрассе, 70–98, 16515, Ораниенбург, Германия.
Претензии потребителей направлять по адресу ООО «Такеда Фармасьютикалс». 119048, Москва, ул. Усачева, 2, стр. 1.
Тел.: (495) 933-55-11; факс: (495) 502-16-25.
russia@takeda.com; www.takeda.com.ru
Условия отпуска из аптек
По рецепту.
Условия хранения
При температуре не выше 30 °C.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не использовать после истечения срока годности
Не применять по истечении срока годности, указанного на упаковке.
Rec.INN
зарегистрированное ВОЗ
Лекарственное взаимодействие
Входит в состав препаратов:
список
Фармакологическое действие
Противовоспалительное средство, ингибитор ФДЭ4. Действие рофлумиласта направлено на устранение воспалительных процессов, связанных с ХОБЛ. Механизм действия заключается в ингибировании ФДЭ4, основного циклического аденозинмонофосфата — метаболизирующего фермента, содержащегося в клетках, участвующих в воспалительных процессах, и являющегося важным звеном в патогенезе ХОБЛ. Действие рофлумиласта, главным образом, направлено на ФДЭ4А, 4В и 4D, с аналогичным потенциалом в наномолярном диапазоне. Аффинность к типу ФДЭ4С в 5-10 раз ниже. Данный механизм действия и селективность также применимы к N-оксиду, который является основным активным метаболитом рофлумиласта.
Ингибирование ФДЭ4 ведет к повышению показателя внутриклеточного цАМФ и уменьшению дисфункции лейкоцитов, гладкомышечных клеток дыхательных путей и легочных сосудов, эндотелиальных клеток и эпителиальных клеток дыхательных путей, а также фибробластов в эксперименте. Стимуляция человеческих нейтрофилов, моноцитов, макрофагов или лимфоцитов (in vitro) показала, что рофлумиласт и N-оксид рофлумиласта тормозит высвобождение медиаторов воспаления, таких как лейкотриен В4, активные формы кислорода, ФНОα, интерферон гамма и гранзим В.
У пациентов с ХОБЛ рофлумиласт понижает показатель нейтрофилов в мокроте, а также снижает приток нейтрофилов и эозинофилов в дыхательные пути здоровых добровольцев, получавших эндотоксин.
Фармакокинетика
Рофлумиласт активно метаболизируется в человеческом организме с образованием основного фармакодинамически активного метаболита N-оксида рофлумиласта. Т.к. рофлумиласт и N-оксид рофлумиласта участвуют в ингибировании активности ФДЭ (in vivo), фармакокинетика описана исходя из оценки общего ингибирующего эффекта на ФДЭ4.
Фармакокинетика рофлумиласта и его метаболита N-оксида пропорциональна дозе в диапазоне от 0.25 мг до 1 мг.
Всасывание
После приема внутрь 0.5 мг полная (абсолютная) биодоступность рофлумиласта составляет примерно 80%. Cmax рофлумиласта в плазме обычно достигается через 1 ч после приема (в пределах от 0.5 до 2 ч) натощак. Cmax N-оксида достигается через 8 ч (от 4 до 13 ч). Прием пищи не влияет на общую ингибирующую активность ФДЭ4, но задерживает ТCmax рофлумиласта на 1 ч и снижает Cmax примерно на 40%. Однако прием пищи не влияет на Cmax и ТCmax N-оксида рофлумиласт.
Распределение
Связывание с белками плазмы рофлумиласта и N-оксида рофлумиласта составляет примерно 99% и 97% соответственно. При однократной дозе рофлумиласта 0.5 мг Vd составляет около 2.9 л/кг. Благодаря физико-химическим свойствам, рофлумиласт легко распределяется по органам и тканям, включая жировую ткань. Ранняя фаза распределения с характерным проникновением в ткани сопровождается фазой выведения из жировой ткани, которая обусловлена, скорее всего, интенсивным распадом исходного вещества с образованием N-оксид рофлумиласта.
Данные доклинических исследований рофлумиласта с радиоактивной меткой показывают низкое проникновение через ГЭБ. Нет никаких данных о специфической кумуляции или задержке рофлумиласта или его метаболитов в органах и жировой ткани.
Метаболизм
Рофлумиласт активно метаболизируется, причем реакции проходят в два этапа: этап I (изоферменты системы цитохрома Р450) и этап II (конъюгация). N-оксидный метаболит является основным метаболитом, обнаруживаемым в плазме крови человека. AUC для N-оксида в среднем оказывается примерно в 10 раз больше, чем AUC для рофлумиласта. Таким образом, N-оксидный метаболит считается более важным веществом для обеспечения общей ингибирующей активности в отношении ФДЭ4 in vivo.
Исследования in vitro и клинические исследования взаимодействия позволяют утверждать, что метаболизм рофлумиласта с образованием N-оксидного метаболита осуществляется при участии изоферментов CYP1A2 и 3А4.
Выведение
После кратковременной в/в инфузии плазменный клиренс рофлумиласта составляет около 9.6 л/ч. После перорального приема T1/2 рофлумиласта и N-оксида рофлумиласта в плазме составляет примерно 17 ч и 30 ч соответственно. Стабильная концентрация рофлумиласта и его метаболита N-оксида достигается примерно через 4 дня для рофлумиласта и 6 дней для N-оксида рофлумиласта после приема одной дозы в сут. После в/в или приема внутрь рофлумиласта с радиоактивной меткой около 20% радиоактивности было обнаружено в кале и 70% в моче, в виде неактивных метаболитов.
Фармакокинетика в особых клинических случаях
У пациентов пожилого возраста, женщин и лиц не европеоидной расы общая ингибирующая активность ФДЭ4 увеличивалась. Общая ингибирующая активность ФДЭ4 несколько снижалась у курильщиков. Ни одно из этих изменений нельзя рассматривать как клинически значимое. Поэтому не рекомендуется проводить никаких коррекций доз в отношении этих групп пациентов.
У пациентов с почечной недостаточностью тяжелой степени (КК 10-30 мл/мин) общая ингибирующая активность ФДЭ4 снижалась на 9% (коррекция дозы не требуется).
Фармакокинетика рофлумиласта при приеме 1 раз/сут была исследована у 16 пациентах легкой и среднетяжелой печеночной недостаточностью (класс А и В по классификации Чайлд-Пью). Ингибирующая активность ФДЭ4 повышалась примерно на 20% у пациентов с печеночной недостаточностью класса А по классификации Чайлд-Пью, и примерно на 90% у пациентов с печеночной недостаточностью класса В по классификации Чайлд-Пью.
Показания активного вещества
РОФЛУМИЛАСТ
В качестве поддерживающей терапии при лечении ХОБЛ тяжелого течения (постбронходилатационный ОФВ1 должен составлять менее 50% от рассчитанного должного показателя) у взрослых пациентов с частыми обострениями в анамнезе.
Режим дозирования
Внутрь в дозе 500 мкг 1 раз/сут. Для достижения терапевтического эффекта может потребоваться лечение в течение нескольких недель.
Побочное действие
Наиболее часто: диарея (5.9%), снижение массы тела (3.4%), тошнота (2.9%), боли в животе (1.9%) и головная боль (1.7%). Эти побочные реакции, главным образом, возникают в течение первых недель лечения и в большинстве случаев исчезают по мере продолжения лечения; большинство из них носят легкий или умеренный характер.
Со стороны пищеварительной системы: часто — диарея, тошнота, боли в животе; нечасто — гастрит, рвота, гастроэзофагеальная рефлюксная болезнь, диспепсия; редко — гематохезия, запор, повышение активности ГГТ, АСТ.
Со стороны психики: часто — бессонница; нечасто — тревожность; редко — нервозность, депрессия. При проведении клинических исследований получены сообщения о редких случаях суицидального мышления и поведения (в т.ч. завершенное самоубийство). Пациентов следует проинструктировать о необходимости сообщать своему врачу обо всех проявлениях суицидального мышления.
Со стороны сердечно-сосудистой системы: нечасто — тахикардия.
Со стороны дыхательной системы: редко — инфекции дыхательных путей (кроме пневмонии).
Со стороны нервной системы: часто — головная боль; нечасто — тремор, вертиго, головокружение; редко — дисгевзия.
Со стороны эндокринной системы: редко — гинекомастия.
Со стороны обмена веществ и питания: часто — снижение массы тела, снижение аппетита.
Дерматологические реакции: нечасто — сыпь.
Аллергические реакции: нечасто — гиперчувствительность; редко — крапивница.
Со стороны костно-мышечной системы: нечасто — спазмы мускулатуры и мышечная слабость, миалгия, боли в спине; редко — увеличение КФК в крови.
Прочие: нечасто — недомогание, астения, утомляемость.
Противопоказания к применению
Среднетяжелая или тяжелая форма печеночной недостаточности (класс В и С по классификации Чайлд-Пью); детский и подростковый возраст до 18 лет; беременность; период лактации (грудного вскармливания); серьезные иммунодефицитные заболевания (в т.ч. ВИЧ-инфекция, рассеянный склероз, системная красная волчанка, прогрессирующая мультифокальная лейкоэнцефалопатия); серьезные острые инфекционные заболевания (такие как туберкулез или острый гепатит); рак (кроме базально-клеточной карциномы, медленно растущего типа рака кожи); хроническая сердечная недостаточность функционального класса 3 и 4 по классификации NYHA; лечение иммунодепрессивными препаратами (такими как метотрексат, азатиоприн, инфликсимаб, этанерцепт, а также у пациентов, получающих постоянную поддерживающую терапию пероральными ГКС); депрессия, ассоциированная с появлением суицидального мышления и поведения; повышенная чувствительность к рофлумиласту.
Применение при беременности и кормлении грудью
Противопоказано применение при беременности и в период лактации (грудного вскармливания).
Не рекомендуется применять у женщин детородного возраста, не использующих надежные методы контрацепции.
Особые указания
С осторожностью следует применять при психических расстройствах в анамнезе; при легкой форме печеночной недостаточности (класс А по классификации Чайлд-Пью); лечении ингибитором изофермента CYP1A2 флувоксамином или двумя ингибиторами CYP3A4/1A2 эноксацином и циметидином.
Не предназначен для лечения острого приступа одышки (острого бронхоспазма).
В ходе исследований, проведенных в течение года, чаще наблюдалось снижение массы тела у пациентов, получавших рофлумиласт, по сравнению с пациентами, получавшими плацебо. После прекращения приема рофлумиласта у большинства пациентов масса тела восстанавливалась в течение 3 месяцев.
Не следует начинать лечение рофлумиластом у пациентов, получающих постоянную поддерживающую терапию пероральными ГКС, за исключением краткосрочных курсов системных ГКС.
Применение рофлумиласта ассоциировано с повышенным риском таких психических расстройств как бессонница, тревожность, нервозность и депрессия. В ходе клинических исследований выявлены редкие случаи проявления суицидального мышления и поведения. Поэтому, если пациенты сообщают о ранее проявлявшихся симптомов со стороны психики или такие симптомы проявляются у них в настоящее время, или если планируется сопутствующая терапия другими лекарственными средствами, связанная с вероятностью появления психических нарушений, следует провести тщательную оценку риска и пользы, связанных с началом или продолжением лечения рофлумиластом.
Несмотря на то, что неблагоприятные реакции такие, как диарея, тошнота, боли в животе и головная боль возникают в основном в первые недели лечения и в большинстве случаев проходят при продолжении лечения, в случае сохранения данных симптомов следует пересмотреть вопрос о лечении рофлумиластом.
Непереносимость может возникать в случае особых популяций больных, в частности, у чернокожих некурящих женщин или пациентов, получающих лечение ингибитором CYP1A2 флувоксамином или двумя ингибиторами CYP3A4/1А2 эноксацином и циметидином.
Нет клинических данных, касающихся сопутствующего лечения теофиллином в качестве поддерживающей терапии. Поэтому сопутствующее лечение теофиллином не рекомендовано.
Влияние на способность к управлению транспортными средствами и механизмами
Из-за возможности развития побочных реакций пациенты должны соблюдать осторожность при управлении транспортными средствами и занятиях другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Лекарственное взаимодействие
Основным этапом в метаболизме рофлумиласта является N-окисление с образованием N-оксид рофлумиласта при участии изоферментов CYP3A4 и CYP1A2. И рофлумиласт и N-оксид рофлумиласта обладают внутренней ингибирующей активностью в отношении ФДЭ4. Поэтому после приема рофлумиласта общая ингибирующая активность ФДЭ4 представляет собой суммарное воздействие как рофлумиласта, так и N-оксида рофлумиласта. Клинические исследования взаимодействия с ингибиторами изофермента CYP3А4, эритромицином и кетоконазолом, показали увеличение общей ингибирующей активности ФДЭ4 на 9%. Исследования взаимодействия с ингибитором изофермента CYP1A2, флувоксамином, и ингибиторами CYP3A4 и CYP31A2, эноксацином и циметидином, показали увеличение общей ингибирующей активности ФДЭ4 — 59%, 25% и 47% соответственно. Комбинированное применение рофлумиласта с этими активными веществами может привести к усилению действия и развитию непереносимости. В этом случае необходимо пересмотреть вопрос о лечении рофлумиластом.
Прием индуктора изоферментов системы цитохрома Р450 рифампицина приводил к снижению общей ингибирующей активности ФДЭ4 примерно на 60%. Поэтому применение мощных индукторов этой ферментной системы (например, фенобарбитала, карбамазепина, фенитоина) может привести к снижению терапевтического эффекта рофлумиласта.
Одновременный прием с теофиллином привел к повышению на 8% общей ингибирующей активности ФДЭ4.
При исследовании взаимодействия с пероральными контрацептивами, содержащими гестоден и этинилэстрадиол, общая ингибирующая активность ФДЭ4 увеличилась на 17%.
Состав
В 1 таблетке рофлумиласта 0,5 мг. Лактозы моногидрат, кукурузный крахмал, повидон, магния стеарат, как вспомогательные вещества.
Форма выпуска
Таблетки в пленочной оболочке 0,5 мг.
Фармакологическое действие
Противовоспалительное.
Фармакодинамика и фармакокинетика
Фармакодинамика
Нестероидное противовоспалительное средство — ингибитор фосфодиэстеразы-4. Устраняет воспалительные процессы при хронической обструктивной болезни легких. Механизм действия обусловлен ингибированием фосфодиэстеразы-4 — фермента, участвующего в воспалительных процессах при ХОБЛ. Действие препарата направлено на ФДЭ4А, 4В и 4D.
Селективность действия применимы и к основному активному метаболиту рофлумиласта N–оксиду. Ингибирование этого фермента влечет повышение внутриклеточного цАМФ. Поддержание высокого уровня цАМФ в нейтрофилах и макрофагах обеспечивает противовоспалительное действие, уменьшает дисфункцию гладкомышечных клеток, эндотелиальных клеток и легочных сосудов. Также отмечается уменьшение отека слизистой бронхиального дерева. Рофлумиласт тормозит высвобождение лейкотриена В4, фактора некроза опухолей и активных форм кислорода.
Фармакокинетика
Биодоступность составляет 80% и через 1 час в крови определяется максимальная концентрация активного вещества, а метаболита N-оксида — через 8 часов. Прием пищи на один час задерживает сроки достижения Сmax. Связывание с белками около 99%. Рофлумиласт хорошо распределяется по тканям. Незначительном количестве проникает через ГЭБ. В жировой ткани и органах не кумулирует. Метаболизируется в два этапа с образованием N-оксидного метаболита (под действием цитохромов CYP1A2 и ЗА4), более активного и важного в отношении ингибирования ФДЭ 4.
При пероральном приеме период полувыведения рофлумиласта 17 часов, а N-оксида — 30 часов. Стабильная концентрация достигается через 4 — 6 дней. Около 20% выводится с калом и 70% мочой.
У пожилых лиц и женщин ингибирующая активность препарата увеличивается и несколько снижается у курильщиков. Однако эти изменения не имеют клинического значения. При тяжелой почечной недостаточности ингибирующая активность снижается на 9% и коррекции дозы не требуется.
Показания к применению
В составе комплексной терапии применяется у взрослых для поддерживающей терапии ХОБЛ тяжелого течения с частыми обострениями.
Противопоказания
- повышенная чувствительность;
- тяжелая печеночная недостаточность;
- тяжелая сердечная недостаточность;
- возраст до 18 лет;
- беременность и кормление грудью;
- депрессия и суицидальные настроения;
- туберкулез, ВИЧ-инфекция;
- онкологические заболевания;
- дефицит лактазы.
С осторожностью назначается при наличии психических расстройств в анамнезе, печеночной недостаточности, одновременном лечении флувоксамином, циметидином и эноксацином.
Побочные действия
Побочные реакций имеют умеренный характер и чаще возникают в первые недели лечения.
Часто встречаемые побочные реакции:
- снижение аппетита;
- бессонница;
- снижение веса;
- головная боль.
Редко встречаемые побочные реакции:
- гиперчувствительность;
- диарея, боли в животе, тошнота;
- гинекомастия;
- тревожность;
- нервозность, депрессия;
- тремор, головокружение;
- тахикардия;
- инфекции дыхательных путей;
- гастрит, ГЭРБ, диспепсия;
- повышение уровня аспартатаминотрансферазы и креатинфосфокиназы;
- сыпь;
- крапивница;
- спазмы мускулатуры, миалгия и мышечная слабость;
- недомогание, утомляемость.
Даксас, инструкция по применению (Способ и дозировка)
Таблетки принимают внутрь 0,5 мг в день, в одно и то же время, запивая водой. Прием их не зависит от времени приема пищи.
Для наилучшего эффекта требуется длительное лечение — от нескольких недель до одного года. У лиц старше 65 лет коррекция дозы не проводится. При сопутствующих заболеваниях почек коррекция также не проводится.
Препарат не предназначен для лечения бронхоспазма. Не следует начинать лечение у пациентов, постоянно получающих лечение глюкокортикостероидами внутрь. Не рекомендуется одновременное лечение теофиллином.
Передозировка
Передозировка проявляется головной болью, головокружением, диареей, болями в животе, тахикардией, выраженной потливостью и снижением артериального давления.
Проводится симптоматическая терапия. Гемодиализ не эффективен, поскольку рофлумиласт в значительной степени связывается с белками крови.
Взаимодействие
Комбинированное применение с ингибиторами цитохрома CYP31A2 и CYP ЗА4 (эритромицин, флувоксамин, эноксацин, кетоконазол и циметидин) может усилить действие данного препарата и вызвать непереносимость. Индукторы цитохрома Р450 (фенобарбитал, фенитоин, рифампицин, карбамазепин) снижают терапевтический эффект рофлумиласта.
Одновременный прием теофиллина и конрацептивов приводит к усилению действия. Не отмечается взаимодействия с будесонидом, сальбутамолом, формотеролом, дигоксином, монтелукастом, варфарином, мидазоламом. Прием с антацидными препаратами не меняет фармакокинетические свойства препарата.
Условия продажи
По рецепту.
Условия хранения
Температура до 30°С.
Срок годности
3 года.
Аналоги Даксаса
Совпадения по коду АТХ 4-го уровня:
Инсановин, Эреспал, Эпистат, Эриспирус.
Отзывы о Даксасе
Препарат относительно недавно появился в аптечной сети с 2011 года. Это представитель нового класса, который эффективно контролирует воспалительный процесс при ХОЗЛ, одной из задач терапии которого является уменьшение обострений. Дополнение к базисной терапии этого препарата позволило не только значительно уменьшить количество обострений, но и достичь улучшения функции легких. Эти позитивные эффекты достигались уже на 4–8 неделе лечения.
Основными преимуществами препарата являются: подавление специфического воспаления, усиление эффекта бронходилататоров и наличие хорошего профиля безопасности.
Все эти моменты отражаются в отзывах пациентов, которые отмечают, что тяжелые обострения отмечались намного реже, если они и были, то отличались более легким течением. Все больные принимали препарат дополнительно к бронходилатационной терапии — он не заменял лечение ингаляционными препаратами, а значительно помогал. Имеет отсроченный эффект, но в целом улучшает качество жизни.
- «… Помогает не сразу, надо принимать длительно. Заметила улучшение в первую же зиму, которая прошла без обострений бронхита».
- «… Первые 3 недели было расстройство стула после приема Даксаса, врач выписывал противодиарейные средства».
- «… Принимаю целый год. Могу сказать, что он не дает быстрого улучшения, но лично у меня уменьшил частоту обострений — раньше было 3-4 за год, а сейчас — один раз и то потому что переболела гриппом, заразившись от мужа».
- «… Для меня побочный эффект (снижение веса) оказался благоприятным, поскольку имею лишний вес и так тяжело было ходить и дышать».
Цена Даксаса, где купить
Купить Даксас можно во многих аптеках. Стоимость 30 таблеток составляет 2280-2558 руб.
в 1 таблетке содержится:
Действующее вещество: рофлумиласт 0,5 мг
Вспомогательные вещества:
ядро: лактозы моногидрат 198,64 мг, крахмал кукурузный 53,56 мг, повидон (К90) 3,90 мг, магния стеарат 2,60 мг.
оболочка: гипромеллоза — 2910 3,00 мг, макрогол — 4000 4,00 мг, титана диоксид (Е 171) 1,25 мг, краситель железа оксид желтый (Е 172) 0,25 мг.
D-образные таблетки покрытые пленочной оболочкой желтого цвета, с гравировкой «D» на одной стороне. На изломе ядро белого или почти белого цвета.
противовоспалительное средство — фосфодиэстеразы4 (ФДЭ4) ингибитор
Код ATX
R03DX07
Рофлумиласт представляет собой ингибитор фосфодиэстеразы 4, нестероидное, противовоспалительное средство, направленное на устранение воспалительных процессов, связанных с хронической обструктивной болезнью легких (ХОБЛ). Механизм действия заключается в ингибировании фосфодиэстеразы-4 (ФДЭ4), основного циклического аденозинмонофосфата (цАМФ) — метаболизирующего фермента, содержащегося в клетках участвующих в воспалительных процессах, и являющегося важным в патогенезе ХОБЛ. Действие рофлумиласта, главным образом, направлено на ФДЭ4А, 4В и 4D, с аналогичным потенциалом в наномолярном диапазоне. Аффинность к типу ФДЭ4С в 5-10 раз ниже. Данный механизм действия и селективность так же применимы к N -оксиду, который является основным активным метаболитом рофлуми ласта.
Фармакодинамика
Ингибирование ФДЭ4 ведет к повышению показателя внутриклеточного цАМФ и уменьшению дисфункции лейкоцитов, гладкомышечных клеток дыхательных путей и легочных сосудов, эндотелиальных клеток и эпителиальных клеток дыхательных путей, а так же фибробластов в эксперименте. Стимуляция человеческих нейтрофилов, моноцитов, макрофагов или лимфоцитов (in vitro) показала, что рофлумиласт и N-оксид рофлумиласта тормозит высвобождение медиаторов воспаления, таких как лейкотриен В4, активные формы кислорода, фактор некроза опухолей а, интерферон у и гранзим В.
У пациентов с ХОБЛ рофлумиласт понижает показатель нейтрофилов в мокроте, а так же снижает приток нейтрофилов и эозинофилов в дыхательные пути здоровых волонтеров, получавших эндотоксин.
Фармакокинетика
Рофлумиласт активно метаболизируется в человеческом организме с образованием основного фармакодинамически активного метаболита N-окисида рофлумиласта. Так как и рофлумиласт и N-окисид рофлумиласта участвуют в ингибировании активности ФДЭ (in vivo) фармакокииетика описана исходя из оценки общего ингибирующего эффекта на ФДЭ4.
Всасывание
Полная биодоступность рофлумиласта после перорального приема 0,5 мг составляет примерно 80%. Максимальная концентрация рофлумиласта в плазме обычно достигается через один час после приема (в пределах от 0,5 до 2 часов) натощак. Максимальная концентрация N-оксида достигается через 8 часов (от 4 до 13 часов). Прием пищи не влияет на общую ингибирующую активность ФДЭ4, но задерживает время достижения максимальной концентрации (Т Сmax) рофлумиласта на один час и снижает максимальную концентрацию (Сmax) примерно на 40%. Однако прием пищи не влияет на Сmax и tmax N-оксида рофлумиласт.
Распределение
Связывание с белками плазмы рофлумиласта и N-оксида рофлумиласта составляет примерно 99% и 97% соответственно. Объем распределения однократной дозы, 0,5 мг рофлумиласта, составляет около 2,9 л/кг. Благодаря физико-химическим свойствам, рофлумиласт легко распределяется по органам и тканям, включая жировую ткань. Ранняя фаза распределения с характерным проникновением в ткани сопровождается фазой выведения из жировой ткани, которая обусловлена, скорее всего, интенсивным распадом исходного вещества с образованием N-оксид рофлумиласта. Данные доклинических исследований рофлумиласта с радиоактивной меткой показывают низкое проникновение через гематоэнцефалический барьер. Нет никаких свидетельств специфической кумуляции или задержки рофлумиласта или его метаболитов в органах и жировой ткани.
Биотрансформация
Рофлумиласт активно метаболизируется, причем реакции проходят в два этапа: этап I (цитохром Р450) и этап II (конъюгация). N-оксидный метаболит является основным метаболитом, обнаруживаемым в плазме крови человека. Площадь под кривой «концентрация — время» (AUC) для N-оксида в среднем оказывается примерно в 10 раз больше, чем AUC для рофлумиласта. Таким образом, N-оксидный метаболит считается более важным веществом для обеспечения общей ингибирующей активности в отношении ФДЭ4 in vivo.
Исследования in vitro и клинические исследования взаимодействия позволяют утверждать, что метаболизм рофлумиласта с образованием N-оксидного метаболита осуществляется цитохромами CYP1A2 и ЗА4. На основании результатов дополнительных исследований, проведенных in vitro на микросомах из печени человека, терапевтические концентрации рофлумиласта и N-оксид рофлумиласта в плазме крови не ингибируют CYP1А2, 2А6, 2В6, 2С8, 2С9, 2С19, 2D6, 2Е1, ЗА4/5 или 4А9/11. Поэтому вероятность значимого взаимодействия с веществами, метаболизируемыми этими разновидностями цитохромов Р450 крайне мала. Кроме того, исследования in vitro показали отсутствие индукции цитохромов CYP1A2, 2А6, 2С9, 2С19 или ЗА4/5 и лишь слабую индукцию CYP2B6 под действием рофлумиласта.
Выведение
Клиренс плазмы после кратковременной внутривенной инфузии рофлумиласта составляет около 9,6 л/час. После перорального приема период полувыведения рофлумиласта и N-оксида рофлумиласта в плазме составляет примерно 17-30 часов, соответственно. Стабильная концентрация рофлумиласта и его метаболита N-оксида достигается примерно через 4 дня для рофлумиласта и 6 дней для N-оксида рофлумиласта после приема одной дозы в день. После внутривенного или перорального приема рофлумиласта с радиоактивной меткой около 20% радиоактивности было обнаружено в кале и 70% в моче, в виде неактивных метаболитов.
Линейность/Нелинейность
Фармакокинетика рофлумиласта и его метаболита N-оксида пропорциональна дозировке в диапазоне от 0,25 мг до 1,0 мг.
Особые группы пациентов
У пожилых пациентов, женщин и лиц не европеоидной расы общая ингибирующая активность ФДЭ4 увеличивалась. Общая ингибирующая активность ФДЭ4 несколько снижалась у курильщиков. Ни одно из этих изменений нельзя рассматривать как клинически значимое. Поэтому не рекомендуется проводить никаких коррекций доз в отношении этих групп пациентов.
Почечная недостаточность
Общая ингибирующая активность ФДЭ4 снизилась на 9% у пациентов с тяжелой почечной недостаточностью (клиренс креатинина составляет 10-30 мл/мин). Коррекция дозы не требуется.
Печеночная недостаточность
Фармакокинетика рофлумиласта, принимаемого один раз день, была исследована на 16 пациентах легкой и среднетяжелой печеночной недостаточностью (класс А и В по классификации Чайлд-Пью). Ингибирующая активность ФДЭ4 повысилась примерно на 20 %, у пациентов класса А по классификации Чайлд-Пью, и примерно на 90% у пациентов класса В по классификации Чайлд-Пью.
Препарат Даксас применяется в качестве поддерживающей терапии при лечении ХОБЛ тяжелого течения (постбронходилатационный объем форсированного выдоха за первую секунду (ОФВ1) должен составлять менее 50% от рассчитанного должного показателя) у взрослых пациентов с частыми обострениями в анамнезе.
Повышенная чувствительность к рофлумиласту или к любому другому компоненту препарата.
Среднетяжелая или тяжелая форма печеночной недостаточности (класс В и С по классификации Чайлд-Пью).
Возраст до 18 лет (эффективность и безопасность не установлены).
Беременность и лактация.
Вследствие отсутствия достаточного опыта применения: серьёзные иммунодефицитные заболевания (ВИЧ-инфекция, рассеянный склероз, системная красная волчанка, прогрессирующая мультифокальная лейкоэнцефалопатия и другие), серьезные острые инфекционные заболевания (такие как туберкулез или острый гепатит), рак (кроме базально-клеточной карциномы, медленно растущего типа рака кожи), хроническая сердечная недостаточность функционального класса 3 и 4 (NYHA — Нью-Йоркская кардиологическая ассоциация).
Вследствие отсутствия достаточного опыта применения: лечение иммунодепрессивными препаратами (такими как метотрексат, азатиотропин, инфликсимаб, этанерцепт, а также у лиц, получающих постоянную поддерживающую терапию пероральными глюкокортикостероидами).
Редкие наследственные заболевания, такие как непереносимость галактозы, дефицит лактазы или глюкозо-галактозная мальабсорбция.
Депрессия, ассоциированная с появлением суицидального мышления и поведения.
С осторожностью
психические расстройства в анамнезе; лечение ингибитором изофермента цитохрома CYP1A2 флувоксамином или двумя ингибиторами CYP3A4/1A2 эноксацином и циметидином.
Легкая форма печеночной недостаточности (класс А по классификации Чайлд-Пью).
Беременность и лактация
Беременность
Данные по применению рофлумиласта беременными женщинами ограничены.
По данным доклинических исследований рофлумиласт проникает через плацентарный барьер.
Исследования на животных показали репродуктивную токсичность препарата. Препарат Даксас не рекомендуется принимать беременным женщинам и женщинам репродуктивного возраста, не использующим контрацептивы.
Лактация
Имеющиеся фармакокинетические данные, полученные на животных, показали выделение рофлумиласта или его метаболитов в молоко. Нельзя исключить риск получения препарата ребенком. Препарат Даксас не рекомендуется применять во время лактации.
Фертильность
При исследовании сперматогенеза человека, рофлумиласт в дозировке 0,5 мг не оказал влияния на параметры спермы или половые гормоны в течение 3-х месячного лечения и в период последующих 3-х месяцев после прекращения лечения.
Способ применения и дозировка
Внутрь. Препарат Даксас назначают в таблетках по 0,5 мг 1 раз в день. Таблетки необходимо запивать водой и принимать ежедневно в одно и то же время независимо от приема пищи.
Для достижения терапевтического эффекта может потребоваться лечение в течении нескольких недель. Имеются данные клинических исследований о длительности приема препарата Даксас до одного года.
Коррекции дозы в зависимости от возраста пациента (старше 65 лет) не требуется.
Клинические данные о применении препарата Даксас у пациентов с нарушением функции печени класса А по классификации Чайлд-Пью не достаточны, чтобы рекомендовать коррекцию дозы, поэтому препарат следует применять с осторожностью при лечении таких пациентов.
Больным с заболеваниями почек коррекция дозы не требуется.
Побочные эффекты
Наиболее частые жалобы — это диарея (5,9%), снижение массы тела (3,4%), тошнота (2,9%), боли в животе (1,9%) и головная боль (1,7%). Большинство этих неблагоприятных побочных реакций носят легкий или умеренный характер. Такие побочные реакции, главным образом, возникают в течение первых недель лечения и в большинстве случаев исчезают по мере продолжения лечения.
Побочные эффекты классифицируются в зависимости от частоты встречаемости:
наиболее частые ?1/10
частые ?1/100 и <1/10
нечастые ?1/1000 и <1/100
редкие ?1/10000 и <1/1000
очень редкие <1/10000
Нарушения со стороны иммунной системы:
Нечастые: гиперчувствительность
Нарушения со стороны эндокринной системы:
Редкие: гинекомастия
Нарушения со стороны обмена веществ и питания:
Частые: снижение массы тела, снижение аппетита.
Психические расстройства:
Частые: бессонница.
Нечастые: тревожность.
Редкие: нервозность, депрессия. При проведении клинических исследований получены сообщения о редких случаях суицидального мышления и поведения (в том числе завершенное самоубийство). Пациентов следует проинструктировать о необходимости сообщать своему врачу обо всех проявлениях суицидального мышления.
Нарушения со стороны нервной системы:
Частые: головная боль.
Нечастые: тремор, вертиго, головокружение. Редкие: дисгевзия.
Нарушения со стороны сердечно-сосудистой системы:
Нечастые: тахикардия.
Нарушения со стороны дыхательной системы, органов грудной клетки и средостения:
Редкие: инфекции дыхательных путей (кроме пневмонии).
Нарушения со стороны желудочно-кишечного тракта:
Частые: диарея, тошнота, боли в животе.
Нечастые: гастрит, рвота, гастроэзофагеальная рефлюксная болезнь, диспепсия.
Редкие: гематохезия, запор.
Нарушения со стороны печени и желчевыводящих путей:
Редкие: повышение активности гамма-глутамилтрансферазы, повышение активности аспартатаминотрансферазы.
Нарушения со стороны кожи и подкожных тканей:
Нечастые: сыпь.
Редкие: крапивница.
Нарушения со стороны мыгиечно-скелетной и соединительной ткани:
Нечастые: спазмы мускулатуры и мышечная слабость, миалгия, боли в спине.
Редкие: увеличение креатинфосфокиназы в крови.
Осложнения общего характера и реакции в месте введения:
Нечастые: недомогание, астения, утомляемость.
В ходе первой фазы клинических исследований после приема однократной пероральной дозы — 2,5 мг и однократной дозы — 5,0 мг (в десять раз больше от рекомендованной дозы) чаще наблюдались следующие симптомы: головная боль, нарушения работы желудочно-кишечного тракта, тахикардия, головокружение, помутнение сознания, потливость и артериальная гипотензия.
В случае передозировки рекомендуется проводить соответствующую симптоматическую терапию. Так как рофлумиласт в значительной степени связывается с белками плазмы, гемодиализ не является эффективным методом его выведения. Нет данных, поддается ли рофлумиласт перитонеальному диализу.
Взаимодействие с другими лекарственными средствами
Основным этапом в метаболизме рофлумиласта является N-окисление рофлумиласта в N-оксид рофлумиласта с помощью цитохрома CYP3A4 и CYP1A2. И рофлумиласт, и N-оксид рофлумиласта обладают внутренней ингибирующей активностью ФДЭ4. Поэтому после приема рофлумиласта общая ингибирующая активность ФДЭ4 представляет собой суммарное воздействие как рофлумиласта, так и N-оксида рофлумиласта. Клинические исследования взаимодействия с ингибиторами цитохрома CYP ЗА4, эритромицином и кетоконазолом, показали увеличение общей ингибирующей активности ФДЭ4 на 9%. Исследования взаимодействия с ингибитором цитохрома CYP1A2, флувоксамином, и ингибиторами CYP3A4 и CYP31A2, эноксацином и циметидином, показали увеличение общей ингибирующей активности ФДЭ4 — 59%, 25% и 47% соответственно. Комбинированное применение препарата Даксас с этими активными веществами может привести к усилению действия и развитию непереносимости. В этом случае необходимо пересмотреть вопрос о лечении препаратом Даксас.
Прием индуктора цитохрома Р450 рифампицина привело к снижению общей ингибирующей активности ФДЭ4 примерно на 60%. Поэтому применение мощных индукторов цитохрома Р450 (например, фенобарбитала, карбамазепина, фенитоина) может привести к снижению терапевтического эффекта рофлумиласта. Одновременный прием с теофиллином привел к повышению на 8% общей ингибирующей активности ФДЭ4. При исследовании взаимодействия с пероральными конрацептивами, содержащими гестоден и этинилэстрадиол, общая ингибирующая активность ФДЭ4 увеличилась на 17%.
Не наблюдалось никакого взаимодействия с ингаляционными препаратами сальбутамол, формотерол, будесонид и применямыми внутрь препаратами монтелукаст, дигоксин, варфарин, силденафил и мидазолам.
Одновременный прием с антацидными препаратами (комбинация алюминия гидроксид и магния гидроксид) не изменил показатели всасывания или фармакокинетические свойства рофлумиласта или N-оксида рофлумиласта.
Препарат Даксас — нестероидное противовоспалительное средство предназначенное для поддерживающего лечения больных ХОБЛ тяжелого течения с частыми обострениями. В связи с тем обстоятельством, что в общей популяции ХОБЛ существенно преобладают больные в возрасте старше 40 лет, при назначении препарата пациентам до 40 лет требуется спирометрическое подтверждение диагноза ХОБЛ. Согласно показаниям к применению препарата, необходимо, чтобы значение постбронходилатационного ОФВ1 составляло менее 50% от рассчитанного должного показателя.
Препарат Даксас не предназначен для лечения острого приступа одышки (острого бронхоспазма). Для облегчения острого приступа важно иметь назначенный врачом препарат, который всегда будет у вас под рукой, чтобы справиться с приступом. Препарат Даксас в данной ситуации не поможет.
Снижение массы тела
В ходе исследований, проведенных в течение года, чаще наблюдалось снижение массы тела у пациентов, принимавших препарат Даксас, по сравнению с пациентами, принимавшими плацебо. После прекращения приема препарата Даксас, большинство пациентов восстановили свою массу тела в течение 3-х месяцев.
У пациентов с недостаточной массой тела следует контролировать вес при каждом визите к врачу. Пациентам следует советовать регулярно контролировать массу своего тела. В случае необъяснимого или клинически значимого снижения массы тела, необходимо прекратить прием препарата Даксас и отслеживать динамику.
Особые клинические условия
Вследствие отсутствия достаточного опыта, не следует начинать лечение препаратом Даксас, у лиц, получающих постоянную поддерживающую терапию пероральными глюкокортикостероидами, за исключением краткосрочных курсов системных глюкокортикостероидов.
Опыт применения препарата Даксас у пациентов с латентными инфекциями, такими как туберкулез, вирусный гепатит, вирусный герпес и опоясывающий лишай, ограничен.
Психические расстройства
Применение препарата Даксас ассоциировано с повышенным риском таких психических расстройств как бессонница, тревожность, нервозность и депрессия. В ходе клинических испытаний выявлены редкие случаи проявления суицидального мышления и поведения.
Поэтому, если пациенты сообщают о ранее проявлявшихся симптомов со стороны психики или такие симптомы проявляются у них в настоящее время, или если планируется сопутствующая терапия другими лекарственными средствами, связанная с вероятностью появления психических нарушений, следует провести тщательную оценку рисков и пользы, связанных с началом или продолжением лечения препаратом Даксас.
Пациентов следует проинструктировать о необходимости уведомлять врача, назначившего лечение, о любых изменениях в поведении, настроении или появлении суицидальных мыслей любого характера.
Непереносимость
Несмотря на то, что неблагоприятные реакции такие, как диарея, тошнота, боли в животе и головная боль возникают в основном в первые недели лечения и в большинстве случаев проходят при продолжении лечения, в случае сохранения данных симптомов следует пересмотреть вопрос о лечении препаратом Даксас.
Непереносимость может возникать в случае особых популяций, в частности, чернокожих некурящих женщин или пациентов, получающих лечение ингибитором CYP1A2 флувоксамином или двумя ингибиторами CYP3A4/1А2 эноксацином и циметидином.
Теофиллин
Нет клинических данных, касающихся сопутствующего лечения теофиллином в качестве поддерживающей терапии. Поэтому, сопутствующее лечение теофиллином не рекомендовано.
Влияние на способность управлять транспортными средствами и механизмами
Из-за возможности развития побочных реакций следует соблюдать осторожность при управлении транспортными средствами и занятиями другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Таблетки покрытые пленочной оболочкой 0,5 мг.
По 10 таблеток в блистер (ПВХ / ПВДХ /алюминий). 1, 3 или 9 блистеров помещают в картонную пачку вместе с инструкцией по применению.
При температуре не выше 30°С.
Хранить в недоступном для детей месте.
3 года
Не использовать после истечения срока годности.
Условия отпуска из аптек
Отпускают по рецепту.
Производитель/Владелец регистрационного удостоверения
Никомед ГмбХ
Nycomed GmbH
Юридический адрес:
Бик-Гульден-Штрассе 2 Д-78467 Констанц Германия
Byk-Gulden-Strasse 2 D-78467 Konstanz Germany
Адрес производственной площадки
Леницштрассе 70-98 16515 Ораниенбург Германия
Lehnitzstrasse 70-98 16515 Oranienburg Germany
Претензии потребителей направлять по адресу
ООО «Никомед Дистрибъюшн Сентэ»
119048 Москва, ул. Усачева, д. 2, стр. 1
Клиническая фармакология рофлумиласта
Статьи
В.В.Архипов
ГОУ ВПО «Первый МГМУ им. И.М.Сеченова», кафедра клинической фармакологии и пропедевтики внутренних болезней: 109249, Москва, ул. Яузская, 11, корп. 5
Ключевые слова: хроническая обструктивная болезнь легких, фосфодиэстераза, обострения, рофлумиласт.
Clinical Pharmacology Of Roflumilast
V.V.Arkhipov
Key words: chronic obstructive pulmonary disease, phosphodiesterase, exacerbation, roflumilast
Фосфодиэстеразы (ФДЭ) — семейство ферментов, участвующих в регуляции сигнальных путей, связанных с рецепторами на поверхности клеточной мембраны (β-адренорецепторы, М-холинорецепторы и т. д.). Целый ряд процессов, например стимуляция β-адренорецепторов, блокада М-холинорецепторов или взаимодействие глюкогона с рецепторами на поверхности клеток, приводит к синтезу и накоплению в клетках циклического аденозинмонофосфата (цАМФ) или циклического гуанозинмонофосфата (цГМФ). В свою очередь цАМФ и цГМФ служат вторичными посредниками, активируя или замедляя некоторые биологические процессы в клетках. Так, цАМФ участвует в регуляции тонуса гладких мышц, уменьшает синтез медиаторов воспаления, регулирует процессы дифференциации и апоптоза клеток, активирует глюкогенез и влияет на активность ионных каналов.
После стимуляции соответствующего рецептора количество цАМФ и цГМФ внутри клетки превышает количество действующего на клетку медиатора примерно в 100 раз. Это обеспечивает «эффект домино»: даже небольшое количество гормона или лекарственного вещества, взаимодействуя с единичными рецепторами на поверхности клетки вызывают мощный биологический ответ. Благодаря цАМФ ингаляция незначительного количества формотерола (6 X 10-6 г) способна купировать выраженный бронхоспазм, а адреналин значимо повышает число сердечных сокращений в дозе < 10-7 г / кг веса больного.
Однако, эффекты цАМФ могут принести вред отдельным клеткам и организму в целом, если они не будут ограничены по времени и интенсивности. ФДЭ катализируют расщепление цАМФ и цГМФ, предохраняя клетки от избыточного воздействия гормонов и медиаторов [1]. С другой стороны, при целом ряде заболеваний усиление внешних стимулов может иметь важное терапевтическое значение. Например, ингибирование ФДЭ в мышечном слое бронхов увеличивает продукцию цАМФ в ответ на воздействие катехоламинов или бронхолитиков. Таким образом, снижение активности ФДЭ обеспечивает бронходилатацию для пациентов с бронхиальной астмой (БА) или хронической обструктивной болезнью легких (ХОБЛ).
С точки зрения химического строения и функциональных особенностей принято выделять 11 типов ФДЭ [1]. ФДЭ 4, 7 и 8-го типов катализируют расщепление цАМФ до АМФ. ФДЭ 5, 6 и 9-го типов отвечают за расщепление цГМФ. ФДЭ 1—3-го и 10—11-го типов взаимодействуют как с цАМФ, так и с цГМФ. Распределение отдельных типов ФДЭ в органах и тканях существенно отличаются. При этом в одних и тех же клетках всегда присутствуют ФДЭ различных типов.
Препараты, способные ингибировать активность ФДЭ, могут отличаться селективностью к определенному типу фермента (выделяют селективные ингибиторы ФДЭЗ, ФДЭ4 и ФДЭ5) или ингибировать любой тип ФДЭ (теофиллин). Фармакологические свойства селективных ингибиторов ФДЭ существенно различаются в зависимости от типа ФДЭ, с которым способен взаимодействовать препарат [2].
Например, селективный ингибитор ФДЭЗ милринон обладает выраженным инотропным действием и применяется для лечения острой сердечной недостаточности. Ингибиторы ФДЭ4 оказывают положительное влияние на процессы воспаления в дыхательных путях, но не обладают прямым бронхолитическим эффектом. Теофиллин по-разному взаимодействует практически с любыми типами ФДЭ, оказывая влияние на тонус бронхов, сердечный ритм, скорость почечного кровотока и на моторику желудочно-кишечного тракта (ЖКТ). Силденафил (селективный ингибитор ФДЭ5) используется для лечения эректильной дисфункции и легочной гипертензии.
Блокада ФДЭ как таковая обычно мало влияет на функцию клетки, но если на клетку воздействуют специфические стимулы (гормоны или лекарственные средства), блокаторы ФДЭ способны существенно усилить их эффект. Например, селективный ингибитор ФДЭ 5-го типа силденафил (Виагра) сам по себе не вызывает эрекцию, но усиливает стимулирующее действие на клетки оксида азота, который выделяется при половом возбуждении [3].
Для больных ХОБЛ наибольшее значение имеет блокада ФДЭ4 [4]. Имеется несколько подтипов ФДЭ4. Например, ФДЭ4В локализован в нейтрофилах и моноцитах и имеет важное значение для регуляции процессов воспаления [5]. ФДЭ4D контролирует сокращение гладкой мускулатуры бронхов, но, кроме того, ФДЭ4D встречается в клетках центральной нервной системы, в Т-лимфоцитах [6]. Подавление активности ФДЭ4D может вызывать рвоту [7]. В регуляции тонуса бронхов также принимает участие ФДЭЗ и некоторые другие типы ФДЭ.
Ингибиторы ФДЭ4
К селективным ингибиторам ФДЭ4 относятся рофлумиласт и циломиласт. Но, несмотря на принадлежность к одной фармакологической группе, эти препараты существенно различаются по своим свойствам. Рофлумиласт демонстрирует примерно одинаковую селективность в отношении ФДЭ4В и ФДЭ4D, в то время как у циломиласта селективность в отношении блокады ФДЭ4D в 10 раз выше, чем по отношению в ФДЭ4А и ФДЭ4В [8]. Поскольку за регуляцию функции нейтрофилов отвечает главным образом ФДЭ4В [9], а ингибирование ФДЭ4D может вызывать нежелательные явления (НЯ) со стороны ЖКТ [10]. Рофлумиласт значительно лучше переносится, чем циломиласт.
Кроме того, рофлумиласт и циломиласт существенно различаются по своей активности: чтобы снизить наполовину активность ФДЭ4В, потребуется 240 нмоль циломиласта или всего 0,4 нмоль рофлумиласта (табл. 1).
Таблица 1
Сравнительная активность рофлумиласта и циломиласта в отношении подтипов ФДЭ 4 [11]
|
Препарат |
IC50*, нмоль |
|
| ФДЭ4В |
ФДЭ4D |
|
| Рофлумиласт | 0,41 |
0,81 |
| Циломиласт | 240 |
61 |
Примечание: * — концентрация препарата, при которой активность ФДЭ ингибируется на 50 %.
Таким образом, рофлумиласт обладает более высоким фармакологическим потенциалом для воздействия на процессы воспаления и является более безопасным, по сравнению с циломиластом. Следует подчеркнуть, что селективные ингибиторы ФДЭ4 не оказывают прямого бронхолитического действия.
Рофлумиласт в сравнении с теофиллином
Теофиллин является неселективным ингибитором ФДЭ всех типов. Но при этом активность теофиллина в отношении ФДЭ4 существенно ниже, чем у рофлумиласта. Теофиллин блокирует активность ФДЭ4 на 50 % в концентрации > 10 000 нмоль, в то время как рофлумиласт достигает аналогичного эффекта при концентрации < 1 нмоль [12]. Таким образом, теофиллин обладает существенно более скромной противовоспалительной активностью, по сравнению с рофлумиластом. Например, чтобы снизить продукцию фактора некроза опухоли-α (TNF-a) в дыхательных путях на одинаковую величину, потребуется в 500 раз больше теофиллина, чем рофлумиласта [12]. (TNF-a — многофункциональный провоспалительный цитокин, который синтезируется моноцитами и макрофагами и отвечает за ряд системных проявлений ХОБЛ.)
Рофлумиласт отличается от теофиллина высокой селективностью: этот препарат в ~ 10 000 раз более активно связывается с ФДЭ4, чем с ФДЭ других типов [13], как показано в табл. 2. В силу этого обстоятельства рофлумиласт существенно более безопасен, по сравнению с теофиллином. Следует добавить, что теофиллин не только ингибирует ФДЭ, но и выступает в качестве антагониста аденозина, что дополнительно увеличивает спектр потенциальных нежелательных эффектов.
Таблица 2
Сравнительная характеристика теофиллина и рофлумиласта
| Характеристика | Теофиллин | Рофлумиласт |
| Механизм действия | Неселективный ингибитор ФДЭ, антогонист А,- и А2-рецепторов аденозина, стимулятор HDAC-2 | Селективный ингибитор ФДЭ4 (подтипы A-D) |
| Взаимодействие с пищей | Белковая пища увеличивает клиренс теофиллина на 30 % | Нет |
| Нежелательные лекарственные взаимодействия | Со множеством препаратов, включая циметидин, фенитоин, эритромицин, ципрофлоксацин, рифампицин, флуконазол, блокаторы кальциевых каналов и т. д. | Нет |
| Влияние курения на фармакокинетику препарата | Курение увеличивает клиренс теофиллина на 40-60 % и снижает эффективность лечения | Курение не влияет на эффективность |
| Терапевтический мониторинг концентрации препарата в крови | Необходим при подборе дозы | Не требуется |
| Нежелательные эффекты | Кардиоваскулярные (нарушение ритма, тахикардия, снижение давления), неврологические (тремор, судороги), нежелательные явления со стороны ЖКТ (тошнота, рвота, гастроэзофагеальный рефлюкс, изжога, обострение язвенной болезни, диарея) | Снижение массы тела, побочные эффекты со стороны ЖКТ (тошнота, боли в животе, диарея) |
| Синдром отмены | Через 32 ч после отмены [22] | Нет |
Рофлумиласт быстро и полностью всасывается (биодоступность при назначении внутрь — 80 %) и достигает пиковой концентрации в крови здоровых добровольцев уже через 1 ч после приема [ 14]. В печени рофлумиласт под воздействием системы цитохромов Р450 (изоферменты CYP3A4 и CYP1A2) быстро метаболизируется до рофлумиласта N-оксида (рис. 1), который по своей активности и селективности практически не отличается от рофлумиласта [14].
Рис. 1. Метаболизм рофлумиласта
Рофлумиласт N-оксид в высокой концентрации сохраняется в плазме на протяжении 1 сут. (рис. 2). Поэтому на его долю приходится ~ 90 % от общей ингибирующей активности препарата. За метаболизм рофлумиласт N-оксида отвечает CYP3A4.
Рис. 2. Уровень рофлумиласта и его активного метаболита в плазме после однократного приема
Теоретически на скорость метаболизма рофлумиласта в печени может влиять целый ряд факторов: возраст больного, курение, прием препаратов, которые являются индукторами или ингибиторами CYP3A4 и CYP1A2. Однако, поскольку по своей активности рофлумиласт и его активный метаболит почти не различаются, изменения скорости метаболизма не имеют существенного клинического значения [15]. В исследованиях лекарственных взаимодействий не было выявлено необходимости коррекции дозы рофлумиласта при одновременном назначении анатцидов [16], эритромицина [17], кетоконазола [18] и дигоксина [15]. Тем не менее на кинетику рофлумиласта могут существенно влиять 2 препарата:
В отличие от рофлумиласта, теофиллин обладает узким терапевтическим индексом (от 10 до 15 (20) мкг / мл) и не имеет активных метаболитов. Поэтому некоторые факторы (возраст, сердечная недостаточность, прием ингибиторов микросомальных ферментов печени) способны повышать концентрацию теофиллина в крови до токсического уровня (табл. 2). Подбор поддерживающей дозы теофиллина представляет сложную задачу и требует мониторинга концентрации препарата в крови [21].
Значение селективной блокады ФДЭ4 для контроля над воспалением дыхательных путей у больных хронической обструктивной болезнью легких
Исследования селективных ингибиторов ФДЭ4 in vitro (табл. 3) показывают, что эти препараты способны положительно влиять на важные звенья в патогенезе ХОБЛ [23, 13]:
Таблица 3
Эффекты ингибиторов ФДЭ4 in vitro [28—31]
| Клетки | Эффект ингибиторов ФДЭ4 |
|
Нейтрофилы |
Угнетение продукции IL-8 (служит хемокином для нейтрофилов, макрофагов, лимфоцитов и эозинофилов); |
| Макрофаги / моноциты | Уменьшение синтеза TNF-α, лейкотриенов С4 и В4; увеличение продукции IL-10 (противовоспалительный цитокин) |
| Т-лимфоциты | Подавление синтеза IL-2, IL-4, IL-5 и подавление пролиферации |
| Клетки эпителия | Угнетение продукции IL-6 and TNF-a; увеличение продукции простагландина Е2 |
| Дендритные клетки | Угнетение продукции TNF-a |
| Эндотелиальные клетки | Уменьшение экспрессии молекул адгезии |
Примечание: IL — интерлейкин.
У части больных ХОБЛ, наряду с нейтрофилами, в дыхательных путях обнаруживается большое количество эозинофилов [24, 25]. Было показано, что эозинофильная инфильтрация у пациентов с ХОБЛ сочетается с более тяжелым течением или обострением заболевания. Рофлумиласт эффективно снижает число эозинофилов и подавляет способность эозинофилов синтезировать активные формы кислорода и лейкотриен С4 [26].
Данные, полученные in vitro, подтверждаются результатами клинических исследований у больных ХОБЛ. Например, было показано, что назначение рофлумиласта в течение 4 нед. привело к снижению абсолютного числа нейтрофилов в мокроте на 35,5 % (р = 0,002), а число эозинофилов при этом уменьшилось на 50 % (р < 0,001). Также у больных, принимавших рофлумиласт, достоверно снизился уровень эозинофильного катионного протеина, интерлейкина-8 (IL-8) и нейтрофильной эластазы в мокроте, а о влиянии препарата на системное воспаление свидетельствовало достоверное (по сравнению с плацебо) снижение уровня TNF-a в крови больных [27].
Было бы интересно сопоставить влияние на нейтрофильное воспаление у рофлумиласта и глюкокортикостероидов (ГКС). На экспериментальных моделях воспаления дыхательных путей, которое было вызвано табачным дымом, превентивное назначение метилпреднизолона не снижало числа нейтрофилов, а назначение рофлумиласта уменьшало количество этих клеток в слизистой оболочке трахеи на 35—84 % в зависимости от назначенной дозы [33].
Сравнительные клинические исследования рофлумиласта и ГКС не проводились. Но, опираясь на косвенные данные, можно заключить, что рофлумиласт за 4 нед. более заметно снижает число нейтрофилов в мокроте, чем комбинированная терапией сальметеролом / флутиказоном в течение 13 нед. [34]. Другой пример — исследование у больных ХОБЛ, получавших высокие дозы бекламетазона дипропионата (1 500 мкг / сут.). За 2 мес. такого лечения число нейтрофилов в мокроте у больных снизилось на 27 % [35]. Между тем при назначении рофлумиласта за 4 нед. удалось добиться снижения количества нейтрофилов на 35,5 % [27].
У большинства больных ХОБЛ ингаляционные ГКС (иГКС) существенно менее эффективны, чем у больных БА [36]. Эффективность ГКС при ХОБЛ зарегистрирована главным образом у пациентов с высокой эозинофилией мокроты [25, 37]. Причинами недостаточной эффективности ГКС при ХОБЛ считают преобладание нейтрофильного воспаления и снижение активности гистон деацетилазы-2 (HDAC) под воздействием курения [38]. Однако эти особенности заболевания не снижают эффективности рофлумиласта, которая при ХОБЛ существенно выше, чем при БА [39].
Бронхолитическое действие рофлумиласта
В отличие от теофиллина, рофлумиласт не является бронхолитиком, т. е. после его назначения не увеличиваются показатели спирометрии. В исследованиях рофлумиласта [40] и циломиласта [41] объем форсированного выдоха за 1-ю с (ОФВ1) у больных не изменялся в первые 6 ч после назначения препаратов.
Но при регулярном назначении ингибиторов ФДЭ4 ОФВ1 у больных постепенно увеличивается, достигая максимума спустя 2—4 нед. лечения. Это обстоятельство свидетельствует о том, что ингибиторы ФДЭ4 влияют на бронхиальную проходимость опосредовано, благодаря своему противовоспалительному действию.
В исследовании, длившемся 6 мес., 1411 больных с умеренным и тяжелым течением ХОБЛ были поделены на группы, которым назначались рофлумиласт в суточных дозах 250 мкг и 500 мкг или плацебо [43]. К концу исследования у пациентов, получавших рофлумиласт в дозе 250 мг, ОФВ1 был на 74 мл больше, чем в группе плацебо. А при приеме рофлумиласта по 500 мкг средняя разница с группой плацебо по величине ОФВ1 составила 97 мл (р < 0,0001). Таким образом, влияние рофлумиласта на показатели спирометрии представляется достаточно выраженным и имеет дозозависимый характер.
В более продолжительных исследованиях у больных, получавших рофлумиласт по 500 мкг в течение года, ОВФ1 к концу наблюдения оказывался на 36—58 мл выше, чем в группе плацебо (табл. 4). В целом влияние этого препарата на ОФВ1 в исследованиях продолжительностью 1 год вполне сопоставимо с аналогичным эффектом иГКС или β2-агонистов длительного действия [42].
Таблица 4
Дополнительный (по сравнению с плацебо) прирост ОФВ1 у больных ХОБЛ, пронимавших рофлумиласт
| Исследование | n | ОФВ1, % долж | Продолжительность | Суточная доза рофлумиласта, мкг | ΔОФВ1 после ингаляции бронхолитика, мл, рофлумиласт vs плацебо |
|
М2-107 [43] |
1 411 |
30-80 |
24 нед. |
250 | 74 (р< 0,0001) |
| 500 | 97 (р< 0,0001) | ||||
| М2-111 [44] | 1 176 | ≤50 | 52 нед. | 500 | 36 (р< 0,0001) |
| М2-112 [45] | 1 513 | ≤50 | 1 год | 500 | 39 (р = 0,001) |
| М2-124 [46] | 1 523 | ≤50 | 1 год | 500 | 54 (р = 0,0003) |
| М2-125 [46] | 1 568 | ≤50 | 1 год | 500 | 58 (р <0,0001) |
Бронхолитический эффект длительно действующих β2-адреностимуляторов и антагонистов М-холинорецепторов реализуется за счет накопления в клетках цАМФ. Таким образом, теоретически ингибиторы ФДЭ4 способны усиливать действие этих препаратов, выступая в качестве синергистов. Клинические исследования полностью подтвердили это положение. В исследовании М2-127 больным, получавшим салметерол, дополнительно назначался рофлумиласт или плацебо [47]. Добавление рофлумиласта к терапии сальметеролом обеспечивало больным дополнительный прирост ОФВ1 на 49 мл, по сравнению с плацебо (р < 0,0001). В аналогичном по дизайну исследовании М2-128 [47] рофлумиласт добавлялся к терапии тиотропиумом, благодаря чему спустя 24 нед. показатель ОФВ1 в группе комбинированной терапии был на 80 мл выше, чем при монотерапии М-холинолитиком (р < 0,0001).
Обобщенный анализ исследований М2-124 и М2-125 (оба исследования продолжительностью в 12 мес.) показал, что преимущества комбинации рофлумиласта с β2-агонистами длительного действия сохраняются и в течение более продолжительного срока. В этих работах у больных, получавших рофлумиласт в комбинации с сальметеролом или формотеролом, спустя год лечения ОФВ1 оказался на 46 мл выше, чем у пациентов, которые принимали только β2-агонисты длительного действия. Аналогичные преимущества (прирост ОФВ1 на 52 мл к концу года) отмечались у больных, получавших рофлумиласт в сочетании с М-холинолитиками короткого действия [46].
Важно отметить, что дополнительный прирост ОФВ1 у больных, которым к терапии бронхолитиками был добавлен рофлумиласт, сопоставим или даже превышает степень прироста ОФВ1 при добавлении иГКС к терапии сальметеролом [42] или тиотропиумом [48].
Таким образом, назначение рофлумиласта сопровождается стойким увеличением ОФВ1 у больных ХОБЛ. Повышение ОФВ1 сохраняется по крайней мере на протяжении 1 года, более длительных исследований пока не проводилось. При этом степень улучшения бронхиальной проходимости сопоставима с иГКС. Комбинация рофлумиласта с ингаляционными бронхолитиками разных групп позволяет добиться дополнительной (по сравнению с действием бронхолитика) бронходилатации.
Снижение риска обострений ХОБЛ
Ни один из предложенных для терапии ХОБЛ препаратов, назначенный по отдельности или в комбинации, не способен полностью защитить больных ХОБЛ от обострений заболевания. В клинических исследованиях последних лет влияние более эффективной терапии (в т. ч. комбинированной) на риск обострений проявляется уменьшением числа тяжелых обострений лишь на 20—25 % [42, 49, 50].
Снижение риска обострений в исследованиях рофлумиласта оценивалось по сравнению с плацебо. Но при этом большинство больных как в группе рофлумиласта, так и в группе плацебо одновременно получали современные препараты, способные эффективно снижать количество обострений. Например, в исследовании М2-112 [45] > 60 % больных получали иГКС, примерно 1/2 пациентов в исследованиях М2-124 и М2-125 применяли β2-адреностимуляторы длительного действия [46]. Все участники исследований М2-127 и М2-128 принимали длительно действующие бронхолитики [47]. Таким образом, комментируя эти исследования, можно говорить лишь об относительном снижении числа обострений.
Одновременный прием препаратов для терапии ХОБЛ существенно влияет на оценку рофлумиласта как препарата для профилактики обострений ХОБЛ. Например, в исследования М2-127 и М2-128 были включены больные с одинаковым средним уровнем ОФВ1 которые не отличались по возрасту, продолжительности заболевания и другим клиническим характеристикам [47]. В исследовании М2-127 назначение рофлумиласта в сочетании с сальметеролом позволяло достоверно снизить частоту умеренных и тяжелых обострений ХОБЛ на 36,8 % (рис. 3). Но в другом исследовании (М2-128), в котором рофлумиласт назначался больным, принимавшим тиотропиум, снижение риска обострений оказалось существенно более скромным (на 23,2 %), т. к. тиотропиум исходно уменьшает риск обострений ХОБЛ, причем существенно более эффективно, чем сальметерол [51].
Рис. 3. Частота умеренных и тяжелых обострений ХОБЛ в исследованиях М2-127 и М2-128 (ретроспективный анализ [52])
Способность рофлумиласта снижать риск обострений ХОБЛ лучше всего проявляется у больных с более тяжелым течением ХОБЛ. Например, в исследовании М2-112 [45] у больных с IV стадией ХОБЛ разница в числе обострений между группами рофлумиласта и плацебо составила 36 % (р = 0,02). Также рофлумиласт особенно эффективен при фенотипе ХОБЛ с частыми обострениями. Ретроспективный анализ исследований М2-124 и М2-125 [54] показал, что у больных с ≥ 2 обострениями в течение года, предшествовавшего включению в исследование, лечение рофлумиластом снижало частоту обострений на 23,3 %, а у пациентов с редкими обострениями — только на 16,6 % (рис. 4). В исследованиях М2-124 и М2-125 больные, получавшие рофлумиласт в сочетании с β2-агонистами длительного действия, имели на 20,7 % меньше умеренных и тяжелых обострений (р = 0,011), чем пациенты, получавшие только β2-агонисты. Примерно в той же степени проявлялась способность рофлумиласта предотвращать обострения ХОБЛ у больных, которые до включения в исследование получали иГКС. У таких пациентов умеренные и тяжелые обострения встречались на 19,3 % реже по сравнению с группой плацебо (р = 0,0038). Приведенные данные свидетельствуют об очень высоком терапевтическом потенциале препарата.
Рис. 4. Снижение риска обострений у больных с частыми и редкими обострениями ХОБЛ [54]
Помимо больных с тяжелым течением ХОБЛ и частыми обострениями заболевания, рофлумиласт продемонстрировал высокую эффективность у пациентов с эмфиземой, выраженным кашлем и повышенной продукцией мокроты [53].
Место рофлумиласта в современной терапии ХОБЛ
Новая редакция Глобальной стратегии по хронической обструктивной болезни легких 2011 г. (GOLD) при выборе терапии предписывает опираться на комбинированную оценку заболевания по выраженности симптомов и риску обострений [55]. При подобном подходе все больные ХОБЛ разделяются на 4 группы (рис. 5):
Рис. 5. Комбинированная оценка заболевания по GOLD 2011
Примечание: mMRC — Modified Medical Research Council (MMRC) Dyspnea Scale [56]; CAT — COPD Assessment Test [57].
Согласно рекомендациям GOLD 2011 г. рофлумиласт показан больным, относящимся к группе D, которые характеризуются высоким риском обострения и выраженными симптомами. У таких пациентов рофлумиласт назначается в качестве препарата 2-го ряда, т. е. с учетом доступности препарата или при недостаточной эффективности других лекарственных средств. (Препаратами выбора для данной категории больных являются иГКС в сочетании с β2-агонистами длительного действия или М-холинолитики длительного действия.) При этом рекомендуется применять рофлумиласт в сочетании с комбинированными препаратами (иГКС / /β2-агонист длительного действия) или с М-холинолитиком длительного действия.
Кроме того, поскольку рофлумиласт назначается внутрь, он может применяться в терапии больных группы С в тех случаях, когда пациенты испытывают затруднения в использовании ингаляторов.
Нежелательные лекарственные реакции рофлумиласта
В целом рофлумиласт хорошо переносится больными. Наиболее распространенными НЯ в ходе клинических исследований были расстройства со стороны желудочно-кишечного тракта (ЖКТ) и снижение массы тела. С другой стороны, по сравнению с плацебо, больные, получавшие рофлумиласт, реже отмечали обострения ХОБЛ, инфекции нижних дыхательных путей и одышку. Число случаев пневмонии при назначении рофлумиласта оказалось существенно ниже, чем в группе плацебо. В отличие от теофиллина и бронхолитиков, рофлумиласт не оказывает нежелательного действия на сердечнососудистую систему. Среди пациентов, которые получали рофлумиласт, эпизоды повышения артериального давления отмечались значительно реже, чем в группе плацебо.
В табл. 5 представлены наиболее частые НЯ, возникавшие у 5 766 пациентов, получавших рофлумиласт в ходе различных плацебоконтролируемых исследований. Как видно из представленных данных, по общему количеству нежелательных явлений (НЯ), серьезных нежелательных явлений (СНЯ) и летальных исходов рофлумиласт практически не отличается от плацебо.
Таблица 5
Наиболее частые НЯ при терапии рофлумиластом [58]
|
Рофлумиласт |
Плацебо (n = 5 491) | |
|
Любые нежелательные явления, n (%) |
||
| Больные с НЯ | 3873 (67,2) | 3 447 (62,8) |
| Больные с СНЯ | 781 (13,5) | 782 (14,2) |
| Умершие | 84 (1,5) | 86 (1,6) |
| Выбывшие из исследования из-за НЯ | 824 (14,3) | 503 (9,2) |
|
Нежелательные явления со стороны органов и систем, % |
||
| Инфекции | 25,9 | 27,5 |
| Риниты и фарингиты | 6,3 | 6,3 |
| Инфекции нижних дыхательных путей | 3,8 | 4,3 |
| Бронхиты | 3,1 | 3,5 |
| Грипп | 2,5 | 2,4 |
| Пневмония | 1,8 | 2,0 |
|
НЯ, связанные с органами дыхания |
25,6 |
29,3 |
| Обострение ХОБЛ | 19,8 | 23,1 |
| Одышка | 1,5 | 2,2 |
| НЯ со стороны ЖКТ | 22 | 10,7 |
| Диарея | 10,1 | 2,6 |
| Тошнота | 5,2 | 1,4 |
|
НЯ, связанные с нервной системой |
10,7 |
5,5 |
| Головная боль | 4,6 | 2,0 |
| Головокружения | 2,4 | 1,2 |
|
НЯ, связанные с опорнодвигательным аппаратом |
10,2 |
8,1 |
| Боли в спине | 3,1 | 2,1 |
| Общие нарушения | 6,4 | 5,8 |
| Иносомния | 2,6 | 0,9 |
| Заболевания сердца | 5,7 | 5,9 |
| Болезни сосудов | 3,4 | 4,2 |
| Гипертензия | 1,6 | 2,5 |
| НЯ, связанные с метаболизмом и питанием | 5,4 | 3,4 |
| Снижение аппетита | 2,2 | 0,4 |
| Снижение массы тела | 6,8 | 1,8 |
| НЯ, связанные с кожей и подкожной клетчаткой | 3,6 | 2,8 |
| Новообразования | 2,0 | 1,7 |
Тем не менее больные, которым назначался рофлумиласт, несколько чаще прерывали лечение из-за НЯ, чем пациенты, получавшие плацебо. Среди причин отказа от лечения следует назвать диарею (у 10,1 % больных) и снижение массы тела (у 6,8 %). НЯ со стороны ЖКТ специфичны для всех ингибиторов ФДЭ4 и связаны с блокадой ФДЭ4D в нейронах, контролирующих моторику ЖКТ и рвотный рефлекс [10]. При назначении циломиласта, который в 10 раз более селективен по отношению к D-подтипу ФДЭ4, нежелательные эффекты со стороны ЖКТ возникают значительно чаще, чем при лечении рофлумиластом [39].
Снижение массы тела также не является уникальным эффектом рофлумиласта и может встречаться у больных, получающих теофиллин [59]. Механизм этого явления изучен недостаточно. Снижение веса связывают с активацией липолиза под воздействием АМФ-зависимых протеинкиназ или с увеличением синтеза глюкагоноподобного пептида-1 клетками кишечника [60].
Потеря веса у больных, получавших рофлумиласт, в целом невелика — ≤ 3 % от исходной массы тела — и проиходит главным образом в первые 4 нед. приема препарата [61]. При этом пациенты с пониженным питанием не испытывают дополнительного снижения массы тела, а наиболее выраженные изменения наблюдается у пациентов с ожирением [58]. Таким образом, в большинстве случаев снижение массы тела не является опасным для больного.
Заключение
Рофлумиласт (Даксас) представляется перспективным препаратом для терапии больных с тяжелым течением ХОБЛ и высоким риском обострений. Он лишен недостатков, присущих ингаляционным формам доставки, хорошо сочетается со всеми традиционными препаратами для терапии ХОБЛ и выступает в качестве их синергиста. По механизму действия рофлумиласт относится к средствам, подавляющим воспаление в дыхательных путях. При этом действие препарата сфокусировано на подавлении активности нейтрофилов, что выгодно отличает рофлумиласт от иГКС и длительно действующих бронхолитиков.
Доказательная база, основанная на крупных международных исследованиях, позволила включить рофлумиласт в международные стандарты терапии ХОБЛ, в качестве средства, снижающего риск обострений ХОБЛ и улучшающего функциональные показатели больных. Рофлумиласт особенно эффективен у наиболее тяжелых больных и при фенотипе ХОБЛ с частыми обострениями. По своей эффективности рофлумиласт сопоставим с иГКС, имеются данные о положительном влиянии препарата на системные проявления ХОБЛ (снижение уровня TNF-a в крови больных).
Препарат в целом хорошо переносится, а НЯ со стороны ЖКТ компенсируются положительным влиянием на систему дыхания и отсутствием кардиоваскулярных рисков.
ЛИТЕРАТУРА
1. Jeon Y., Нео Y., Kim С. et al. Phosphodiesterase: overview of protein structures, potential therapeutic applications and recent progress in drug development. Cell. Mol. Life Sci. 2005; 62 (11): 1198-1220.
2. Boswell-Smith V., Spina D., Page C.P. Phosphodiesterase inhibitors. Br. J. Pharmacol. 2006; 147: S252—S257.
3. Uckert S., Kuthe A., Stief C.G., Jonas U. Phosphodiesterase isoenzymes as pharmacological targets in the treatment of male erectile dysfunction. Wld J. Urol. 2001; 19: 14—22.
4. Mclvor R.A. Future options for disease intervention: important advances in phosphodiesterase 4 inhibitors. Eur. Respir. Rev. 2007; 16 (105): 105-112.
5. Wang P., Wu P., Ohleth KM. et al Phosphodiesterase 4B2 is the predominant phosphodiesterase species and undergoes differential regulation of gene expression in human monocytes and neutrophils. Mol. Pharmacol. 1999; 56: 170—174.
6. Erdogan S., Houslay M.D. Challenge of human Jurkat T-cells with the adenylate cyclase activator forskolin elicits major changes in cAMP phosphodiesterase (PDE) expression by up-regulating PDE3 and inducing PDE4D1 and PDE4D2 splice variants as well as down-regulating a novel PDE4A splice variant. Biochem. J. 2003; 321 (Pt 1): 165-175.
7. Mehats C., Jin S.L., Wahlstrom J. et al. PDE4D plays a critical role in the control of airway smooth muscle contraction. FASEB J. 2003; 17: 1831-1841.
8. Giembycz M.A. Cilomilast: a second generation phosphodiesterase 4 inhibitor for asthma and chronic obstructive pulmonary disease. Exp. Opin. Invest. Drugs 2001; 10: 1361-1379.
9. Jin S.L., Conti M. Induction of the cyclic nucleotide phosphodiesterase PDE4B is essential for LPS-activated TNF-alpha responses. Proc. Natl Acad. Sci. USA 2002; 99: 7628-7633.
10. Robichaud A., Stamatiou P.B., Jin S.L. et al. Deletion of phosphodiesterase 4D in mice shortens alpha(2)-adrenoceptor- mediated anaesthesia, a behavioural correlate of emesis. J. Clin. Invest. 2002; 110: 1045—1052.
11. Wang D., Cui X. Evaluation of PDE4 inhibition for COPD. Int. J. Chron. Obstruct. Pulm. Dis. 2006; 1 (4): 373—379.
12. LeadDiscovery. 2006. Phosphodiesterase 4 (PDE4) & phosphodiesterase 5 (PDE5) inhibitors [online]. Accessed 16 lune 2006.
13. Hatzelmann A., Morcillo E.J., Lungarella G. et. al The preclinical pharmacology of roflumilast — a selective, oral phosphodiesterase 4 inhibitor in development for chronic obstructive pulmonary disease. Pulm. Pharmacol. Ther. 2010; 23: 235-256.
14. Bethke T.D., Bohmer G.M., Hermann R. et al Dose-proportional intraindividual single- and repeated-dose pharmacokinetics of roflumilast, an oral, once-daily phosphodiesterase 4 inhibitor. J. Clin. Pharmacol. 2007; 47: 26—36.
15. Lahu G., Hunnemeyer A., Diletti E. et al Population pharmacokinetic modelling of roflumilast and roflumilast N-Oxide by total phosphodiesterase 4 inhibitory activity and development of a population pharmacodynamicadverse event model. Clin. Pharmacokinet. 2010; 49: 589—606.
16. Nassr N., Lahu G, Hunnemeyer A. et al Magnesium hydroxide / aluminium hydroxide-containing antacid does not affect the pharmacokinetics of the targeted phosphodiesterase 4 inhibitor roflumilast. J. Clin. Pharmacol. 2007; 47: 660—666.
17. Lahu G., Hunnemeyer A., Herzog R. et al Effect of repeated dose of erythromycin on the pharmacokinetics of roflumilast and roflumilast N-oxide. Int. J. Clin. Pharmacol. Ther. 2009; 47: 236-245.
18. Lahu G., Hunnemeyer A., von Richter O. et al. Effect of single and repeated doses of ketoconazole on the pharmacokinetics of roflumilast and roflumilast N-oxide. J. Clin. Pharmacol. 2008; 48: 1339—1349.
19. Nassr N., Huennemeyer A., Herzog R. et al Effects of rifampicin on the pharmacokinetics of roflumilast and roflumilast N-oxide in healthy subjects. Br. J. Clin. Pharmacol. 2009; 68: 580-587.
20. von Richter O., Lahu G., Hunnemeyer A. et al Effect of fluvoxamine on the pharmacokinetics of roflumilast and roflumilast N-oxide. Clin. Pharmacokinet. 2007; 46: 613—622.
21. Ram F.S. Use of theophylline in chronic obstructive pulmonary disease: examining the evidence. Curr. Opin. Pulm. Med. 2006; 12 (2): 132-139.
22. Bennett J.A., Thompson Coon I., Pavord P. et al The airway effects of stopping regular oral theophylline in patients with asthma. Br. J. Clin. Pharmacol. 1998; 45: 402—404.
23. Boswell-Smith V., Cazzola М., Page C.P Are phosphodiesterase 4 inhibitors just more theophylline? J. Allergy Clin. Immunol. 2006; 117 (6):1237—1243.
24. Profita М., Sala A., Bonanno A. et al Chronic obstructive pulmonary disease and neutrophil infiltration: role of cigarette smoke and cyclooxygenase products. Am. J. Physiol. Lung Cell. Mol. Physiol. 2010; 298 (2): L261-L269.
25. Brightling C.E., Monteiro W, Ward R. et al Sputum eosinophilia and short-term response to prednisolone in chronic obstructive pulmonary disease: a randomized controlled trial. Lancet 2000; 356: 1480—1485.
26. Tenor H., Hatzehnann A., Church M.K. et al Effects of theophylline and rolipram on leukotriene C4 (LTC4) synthesis and chemotaxis of human eosinophils from normal and atopic subjects. Br. J. Pharmacol. 1996; 118: 1727—1235.
27. Grootendorst D.С., Gauw S.A., Verhoosel R.M. et al Reduction in sputum neutrophil and eosinophil numbers by the PDE4 inhibitor roflumilast in patients with COPD. Thorax 2007; 62 (12): 1081-1087.
28. Jones N.A., Boswell-Smith V, Lever R., Page C.P. The eff ect of selective phosphodiesterase isoenzyme inhibition on neutrophil function in vitro. Pulm. Pharmacol. Ther. 2005; 18: 93-101.
29. Hidi R., Timmermans S., Liu E. et al Phosphodiesterase and cyclic adenosine monophosphate-dependent inhibition of T-lymphocyte chemotaxis. Eur. Respir. J. 2000; 15: 342—349.
30. Au B.T., Teixeira M.M., Collins P.D., Williams T.J. Effect of PDE4 inhibitors on zymosan-induced IL-8 release from human neutrophils: synergism with prostanoids and salbutamol. Br. J. Pharmacol. 1998; 123: 1260—1266.
31. Cortijo J., Villagrasa V., Navarrete C. et ah Effects of SCA40 on human isolated bronchus and human polymorphonuclear leukocytes: comparison with rolipram, SKF94120 and levcromakalim. Br. J. Pharmacol. 1996; 119: 99—106.
32. Nadel J.A. Role of neutrophil elastase in hypersecretion during COPD exacerbations, and proposed therapies. Chest 2000; 117 (5, Suppl. 2): S386-S389.
33. Fitzgerald M.F., Spicer D., McAulay A.E. et al. Roflumilast butnot methylprednisolone inhibited cigarette smoke-induced pulmonary inflammation in guinea pigs. Eur. Respir. J. Suppl. 2006; 663s: P3850.
34. Barnes N.C., Qiu Y.S., Pavord L.D. et al. Antiinflammatory effects of salmeterol / fluticasone propionate in chronic obstructive lung disease. Am. J. Respir. Crit. Care Med. 2006; 173 (7): 736-743.
35. Confalonieri М., Mainardi E., Della Porta R. et al. Inhaled corticosteroids reduce neutrophilic bronchial inflammation in patients with chronic obstructive pulmonary disease. Thorax 1998; 53: 583-585.
36. Keatings V, Jatakanon A., Worsdell Y. et al. Effects of inhaled and oral glucocorticoids on inflammatory indices in asthma and COPD. Am. J. Respir. Crit. Care Med. 1997; 155: 548.
37. Leigh R., Pizzjchini M.M., Morris M.M. et al. Stable COPD: predicting benefit from high-dose inhaled corticosteroid treatment. Eur. Respir. J. 2006; 27 (5): 964—971.
38. Barnes P.J., Adcock L.M. Glucocorticoid resistance in inflammatory diseases. Lancet 2009; 373: 1905—1917.
39. Lipworth B.J. Phosphodiesterase-4 inhibitors for asthma and chronic obstructive pulmonary disease. Lancet 2005; 365: 167-175.
40. Boszormenyi-Nagy G., Pieters W.R., Steffen H. et al. The effect of roflumilast treatment and subsequent withdrawal in patients with COPD [abstract]. Proc. Am. Thor. Soc. 2005; 2: A544.
41. Grootendorst D.C., Gauw S.A., Baan R. et al. Does a single dose of the phosphodieasterase 4 inhibitor, cilomilast (15 mg), induce bronchodilatation in patients with chronic obstructive pulmonary disease? Pulm. Pharmacol. Ther. 2003; 16: 115-120.
42. Calverley P., Pauwels R., Vestbo J. et al. Combined salmeterol and fluticasone in the treatment of chronic obstructive pulmonary disease: a randomised controlled trial. Lancet 2003; 361 (9356): 449-456.
43. Rabe K.F., Bateman E.D., O’Donnell D. et al. Roflumilast — an oral anti-inflammatory treatment for chronic obstructive pulmonary disease: a randomized controlled trial. Lancet 2005; 366: 563-571.
44. Nycomed data on file.
45. Calverley P.M., Sanchez-Toril F., McIvor A. et al. Effect of 1-year treatment with roflumilast in severe chronic obstructive pulmonary disease. Am. J. Respir. Crit. Care Med. 2007; 176: 154-161.
46. Calverley P.M., Rabe K.F., Goehring U.M. et al. Roflumilast in symptomatic chronic obstructive pulmonary disease: two randomised clinical trials. Lancet 2009; 374: 685—694.
47. Fabbri L.M., Calverley P.M.A., Izquierdo-Alonso J.L. et al. Roflumilast in moderate-to-severe chronic obstructive pulmonary disease treated with longacting bronchodilators: two randomised clinical trials. Lancet 2009; 374 (9691): 695-703.
48. Aaron S.D., Vandemheen K.L., Fergusson D. et al. Tiotropium in combination with placebo, salmeterol, or fluticas-one-salmeterol for treatment of chronic obstructive pulmonary disease. Ann. Intern. Med. 2007; 146 (8): 545—555.
49. Casaburi R., Mahler D.A., Jones P. W. et al. A long-term evaluation of once-daily inhaled tiotropium in chronic obstructive pulmonary disease. Eur. Respir. J. 2002; 19: 217—224.
50. Burge P.S., Calverley P.M., Jones P.W. et al. Randomised, double blind, placebo controlled study of fluticasone propionate in patients with moderate to severe chronic obstructive pulmonary disease: the ISOLDE trial. Br. Med. J. (Clin. Res. Ed.) 2000; 320 (7245): 1297-1303.
51. Vogelmeier С., Hederer В., Glaab F. et al. Tiotropium versus salmeterol for the prevention of exacerbations of COPD. N. Engl. J. Med. 2011; 364 (12): 1093-1103.
52. Chapman K.R., Rabe K.F. Efficacy and safety of roflumilast in patients with chronic obstructive pulmonary disease (COPD) concomitantly treated with tiotropium or salmeterol. Prim. Care Respir. J. 2010; 19: A12.
53. Rennard S.I., Calverley P.M., Goehring U.M. et al. Reduction of exacerbations by the PDE4 inhibitor roflumilast— the importance of defining different subsets of patients with COPD. Respir. Res. 2011; 12: 18.
54. Bateman E.D., Rabe K.F., Calverley P.M. et al. Roflumilast with long-acting/β2-agonists for COPD: influence of exacerbation history. Eur. Respir. J. 2011; 38 (3): 553—560.
55. Global Initiative for Chronic Obstructive Lung Disease. Global Strategy for the Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease (updated 2011).
56. Mahler D., Wells C. Evaluation of clinical methods for rating dyspnea. Chest 1988; 93: 580—586.
57. Jones P. W., Harding G., Berry P. et al. Development and first validation of the COPD Assessment Test. Eur. Respir. J. 2009; 34 (3): 648-654.
58. Calverley P.M.A., Fabbri L.M., Rabe K.F., Mosberg H. Roflumilast in the treatment of COPD: a pooled safety analysis. In: Presented at the European Respiratory Society annual congress, Barcelona, Spain 18—22 Sept., 2010: Barcelona; 2010. Poster 4732.
59. Boswell-Smith V, Spina D. PDE4 inhibitors as potential therapeutic agents in the treatment of COPD-focus on roflumilast. Int. J. Chron. Obstruct. Pulm. Dis. 2007; 2: 121-129.
60. Rabe K.F. Update on roflumilast, a phosphodiesterase 4 inhibitor for the treatment of chronic obstructive pulmonary disease. Br. J. Pharmacol. 2011; 163 (1): 53—67.
61. Wouters E.F.M., Feichmann P., Brose M. et al. Effects of roflumilast, a phosphodiesterase 4 inhibitor, on body composition in chronic obstructive pulmonary disease. Am. J. Respir. Crit. Care Med. 2010; 181: A4473.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Общеизвестно, что в основе хронической обструктивной болезни легких (ХОБЛ) лежит длительно протекающий воспалительный процесс, касающийся всех структур легочной ткани (бронхи, бронхиолы, альвеолы, легочные сосуды) [1], однако зачастую «классическое» локальное воспаление приобретает распространенный и затяжной характер, при котором в корне меняется суть воспалительного процесса.
Хроническое системное воспаление (ХСВ) — это типовой, мультисиндромный, патологический процесс, развивающийся при системном повреждении и характеризующийся тотальной воспалительной реактивностью эндотелиоцитов, плазменных и клеточных факторов крови, соединительной ткани, а на заключительных этапах — и микроциркуляторными расстройствами в жизненно важных органах и тканях [2]. Реакция микрососудов (особенно посткапиллярных венул) носит тотальный характер и вмешивается в интересы абсолютно всех органов, в связи с чем можно заключить, что микроциркуляторные расстройства являются его ключевыми составляющими. Кроме того, ХСВ проявляется окислительным стрессом, повышением концентраций циркулирующих цитокинов и активацией многочисленных клеток воспаления, синтезирующих собственные медиаторы [3].
Согласно современным представлениям ключевую роль в патогенезе воспалительного процесса при ХОБЛ играет фосфодиэстераза 4-го типа (ФДЭ4), фермент, регулирующий метаболизм циклического аденозинмонофосфата (цАМФ). Среди других медиаторов хронического системного воспаления выделяют: провоспалительные интерлейкины (ИЛ-1, 2, 6, 8, 9, 12, 18) [4], фактор некроза опухоли (ФНО-α) [5], матриксные металлопротеиназы (ММП) [6], С-реактивный белок (С-РБ) [7] и т. д. Биомаркерами, специфичными для воспаления, вызванного ХОБЛ, сегодня можно считать изомеры десмозина [8], лейкотриен В4 [9], ИЛ-8 [10], эластазу нейтрофилов [11] и сурфактантный протеин Д [12].
В крови пациентов с ХОБЛ также обнаруживают повышенные концентрации фибриногена [13], атриального (тип А) и мозгового (тип В) натрий-уретического пептида (NTproBNP) [14], а также Т-тропонина [15]. Системная воспалительная реакция невозможна без вовлечения внутрисосудистых нейтрофилов, системы гемостаза и комплемента, а также стромальных клеток периваскулярной соединительной ткани, которые приводят к отсроченному развитию во внутренних органах склеротических изменений, метаболических нарушений и снижению их функциональных резервов, вплоть до появления полиорганной недостаточности. Таким образом, развитие коморбидности у пациентов с прогрессирующей ХОБЛ связано с хроническим системным воспалением, зависит от его механизмов и степени выраженности, при этом сформировавшееся ХСВ замыкает «порочный круг», способствуя усугублению дыхательной недостаточности при ХОБЛ и увеличению кратности обострений данного заболевания.
Обострение ХОБЛ определяется как эпизод клинической нестабильности, с которым связано как прогрессирование самого заболевания, так и возможная декомпенсация болезней в структуре коморбидности. По данным различных авторов пациент, страдающий ХОБЛ, в год переносит в среднем от 1 до 4 обострений, каждое из которых приводит к дополнительному снижению легочной функции [16]. Основными симптомами обострения являются появление или усиление одышки, кашля и/или отделения мокроты, а также изменение ее цвета и/или вязкости [17]. Кроме того, в период обострения ХОБЛ больной принимает высокие дозы ингаляционных глюкокортикостероидов (ИГКС), а также антибактериальные препараты, которые опосредованно снижают уровень иммунной системы и увеличивают риск аллергических реакций. Процесс восстановления больного после тяжелого обострения может растянуться на период до нескольких недель [18], при этом некоторые пациенты после обострения полностью не восстанавливаются [19].
В связи с вышесказанным все чаще в комплексную терапию ХОБЛ как с лечебной, так и с профилактической целью добавляют иммунокорректирующие препараты, целью которых является сокращение периода обострения, усиление активности лечения и увеличение сроков ремиссии данного заболевания. В этом отношении хорошо зарекомендовали себя средства, способствующие выработке антител против основных групп пневмотропных возбудителей, т. н. лизаты бактерий, которые могут быть системного или преимущественно топического действия. В клинической практике наибольшее распространение получили бактериальные лизаты системного действия (Бронхо-Ваксом®) [37], представляющие собой лиофилизированный лизат 8 видов бактерий, наиболее часто вызывающих инфекции дыхательных путей: Streptococcus pneumoniae, Klebsiella pneumoniae, Staphylococcus aureus, Streptococcus pyogenes, Moraxella catarrhalis, Haemophilus influenzae, Klebsiella ozaennae, Streptococcus viridans.
Согласно обобщенным данным [20], данный препарат обладает рядом положительных (в т. ч. для ХОБЛ) эффектов на разные звенья иммунного ответа:
- стимулирует функциональную и метаболическую активность макрофагов, в т. ч. альвеолярных, против инфекционных агентов и опухолевых клеток;
- стимулирует активность В-клеток, увеличивая при этом выработку специфических антител к патогенным микроорганизмам;
- повышает число и активность Т-хелперов;
- увеличивает количество секреторных IgA в слюне, слизистой дыхательных путей, жидкости бронхоальвеолярного лаважа, секрете желудка;
- увеличивает сывороточные концентрации IgG, IgM и IgA;
- повышает активность NK-клеток (натуральные киллеры);
- увеличивает выработку важнейших цитокинов: ИНФ-гамма, ИЛ-1, 2, 6, 8, ФНО-альфа (фактор некроза опухолей), нейтрофил-активирующего фактора, простагландина Е2, альфа-интерферона;
- улучшает взаимодействия иммунокомпетентных клеток между собой, нормализует иммунорегуляторный индекс;
- уменьшает супрессорную активность Т-лимфоцитов;
- уменьшает сывороточную концентрацию IgE.
Таким образом, авторы могут констатировать целесообразность включения в комплексную терапию ХОБЛ дополнительного иммуномодулирующего агента, главным доводом в пользу которого в рамках настоящей статьи является доказанное уменьшение риска быстрого прогрессирования воспалительного процесса в органах дыхания.
Возвращая читателя к аспекту коморбидности, напомним, что доказаны тесные взаимосвязи и многочисленные корреляции между частотой обострений ХОБЛ и снижением качества жизни пациентов [20], реализацией внелегочных проявлений ХОБЛ (депрессия, миопатия, гастроэзофагеальная рефлюксная болезнь) [21], многократным увеличением риска развития «сосудистых катастроф», среди которых инфаркт миокарда и острое нарушение мозгового кровообращения [22]. Таким образом, не вызывает сомнений необходимость добавления к традиционной терапии ХОБЛ лекарственных компонентов, обладающих лечебным селективным действием на локальное воспаление в рамках ХОБЛ, а также способных профилактировать последующее развитие ХСВ и прогрессирование коморбдности.
В настоящее время известен ряд подобных препаратов — их действие направлено на блокаду ФДЭ, как упоминалось ранее, поддерживающую воспаление при ХОБЛ. Однако одни из них, не являясь селективными, взаимодействуют с различными типами фермента (теофиллин), другие же, наоборот, обладая высокой селективностью, подавляют активность лишь одной изоформы энзима (ингибитор ФДЭ3 — милринон, ФДЭ5 — силденафил) [23]. «Золотой серединой» избирательного противовоспалительного действия являются селективные ингибиторы ФДЭ4, среди которых циломиласт и рофлумиласт (Даксас) [38], обладающие обширной доказательной базой [24–29] в терапии пациентов с ХОБЛ, тяжелое рецидивирующее течение которой склонно к частым обострениям.
С целью получения собственного практического опыта использования данных препаратов авторами было инициировано и проведено клиническое исследование противовоспалительной эффективности и безопасности рофлумиласта, направленное также на разработку алгоритма его применения у коморбидных больных ХОБЛ в амбулаторных условиях в период стойкой ремиссии данного заболевания.
В исследование были включены 73 пациента (48 мужчин (средний возраст 65,1 ± 9,7 года) и 25 женщин (средний возраст 62,7 ± 10,5 лет)) с тяжелым течением ХОБЛ (GOLD 3–4), склонной к частым обострениям, и сопутствующей патологией.
Диагноз ХОБЛ, ранее установленный данным больным, подтверждали во время их повторных визитов в поликлинику. Критерии диагноза ХОБЛ у пациентов, имеющих в анамнезе характерные для этой болезни факторы риска, периодически предъявляющих жалобы на одышку, хронический кашель и выделение мокроты, с подтвержденным спирометрией персистирующим ограничением скорости воздушного потока и постбронходилатационным показателем ОФВ1/ФЖЕЛ < 0,70 соответствовали Глобальной стратегии диагностики, лечения и профилактики ХОБЛ (GOLD, 2013).
Тяжесть ХОБЛ у данных 73 больных определяли после выполнения стандартной процедуры спирометрии при помощи классификации степеней ограничения скорости воздушного потока, основанной на определении постбронходилатационного объема форсированного выдоха за первую секунду (ОФВ1) (табл. 1).
Для более полной оценки тяжести ХОБЛ кроме спирометрических характеристик авторы учитывали анамнез обострений данного заболевания (количество обострений за прошедший год), а также использовали оценочный тест по ХОБЛ — CAT (COPD Assessment Test) (табл. 2), клинический опросник CCQ (Сlinical COPD Questionnaire) (табл. 3) и модифицированную шкалу одышки mMRC (Medical Research Council Dyspnea Scale) (табл. 4).
По сумме баллов определяли степень влияния ХОБЛ на качество жизни больного. Так, 0–10 баллов соответствовали незначительному влиянию, 11–20 — умеренному, 21–30 — выраженному, а 31–40 — очень серьезному.
Итоговый балл CCQ исчисляли из суммы баллов, полученных при ответе на все вопросы, разделенной на 10. При значении < 1 — симптомы оценивали как невыраженные, а при ≥ 1 — как выраженные, т. е. оказывающие влияние на жизнь пациента. Результат CCQ, соответствующий 1,0–1,5, свидетельствовал о пограничном значении между выраженными и невыраженными симптомами.
Формулировку диагноза ХОБЛ и определение тактики ведения в каждом случае осуществляли с помощью интегральной оценки результатов, полученных в ходе данных исследований (табл. 5).
С учетом вышесказанного диагноз ХОБЛ учитывал фенотип ХОБЛ; степень тяжести нарушения бронхиальной проходимости; выраженность клинических симптомов; частоту обострений, а также число и тяжесть сопутствующих заболеваний.
Таким образом, интегральная оценка силы воздействия ХОБЛ на конкретного пациента объединяла оценку симптомов со спирометрической классификацией и оценкой риска обострений, а все 73 пациента, вошедшие в работу, были отнесены к категориям «C» (n = 62) и «D» (n = 11) (табл. 6).
Исследование проводили в двух параллельных группах, в первой из которых (группа «А») пациенты (n = 34) в дополнение к традиционной терапии получали рофлумиласт в дозе 500 мкг 1 раз в сутки утром независимо от приема пищи.
В группе контроля (группа «В») пациенты (n = 39) получали традиционную терапию ХОБЛ стабильного течения (β2-агонисты, ингаляционные глюкокортикостероиды, антихолинергические препараты), а также теофиллин в дозе 300 мг в сутки. Протокол клинического исследования не предусматривал изменение режима дозирования рофлумиласта и теофиллина.
Обе группы пациентов были сопоставимы по возрасту, полу, гендерным характеристикам, давности, тяжести и лечебной категории ХОБЛ, а также структуре сопутствующей патологии и ее осложнений (табл. 6).
Если у пациента, включенного в исследование, на фоне противовоспалительной терапии рофлумиластом возникали побочные эффекты, в том числе наиболее часто встречающийся из них — синдром диареи, не купирующийся самостоятельно по мере продолжения лечения (в течение 1–2 дней), то терапию рофлумиластом прекращали.
Вопрос продолжения или прекращения лечения рофлумиластом решали в каждом случае индивидуально в зависимости от выраженности и продолжительности побочных эффектов. В случае хорошей переносимости рофлумиласта пациенты принимали его в течение 6 месяцев.
Прижизненные диагностические критерии заболеваний в структуре коморбидности соответствовали международным рекомендациям. Дизайн работы представлен на рис. 1.
Через полгода амбулаторного наблюдения и терапии пациентов с фенотипом ХОБЛ, характеризующимся наличием частых обострений, в обеих группах были получены положительные результаты клинических, лабораторных и инструментальных показателей ХОБЛ, однако в группе рофлумиласта динамика ряда параметров прослеживалась более отчетливо.
Так, уровень лейкоцитов крови в основной группе снизился на 30,2% (p < 0,05), а в контрольной — на 18,2% (p < 0,05). Таким образом, полугодовая терапия рофлумиластом обеспечила дополнительное снижение лейкоцитоза крови на 12% (p = 0,028), при этом интенсивность снижения числа лейкоцитов и скорость ответа на терапию были выше в группе «А» (рис. 2).
Подобная тенденция была отмечена авторами также в отношении нейтрофилов крови: их средний уровень снизился в группе рофлумиласта на 43,4% (p < 0,05), в то время как в группе теофиллина — лишь на 10% (p > 0,05). Таким образом, шестимесячный амбулаторный прием рофлумиласта привел к дополнительному снижению количества нейтрофилов крови на 33,4% (p = 0,008) (рис. 3).
За время лечения изменились параметры мокроты, отражающие течение воспалительного процесса в дыхательных путях. Так, в группе «А» было отмечено 53,7% (p < 0,05) снижение числа лейкоцитов, 50% (p < 0,05) регресс числа нейтрофилов и 60,7% (p < 0,05) уменьшение числа макрофагов мокроты. В свою очередь, у пациентов группы «В» уровни лейкоцитов, нейтрофилов и макрофагов мокроты снизились менее выраженно — на 38,1% (p < 0,05), 35,3% (p < 0,05) и 33,3%(p < 0,05) соответственно (рис. 4–6).
Таким образом, шестимесячный прием рофлумиласта гарантировал больным ХОБЛ дополнительное и при этом более быстрое снижение уровня лейкоцитов на 15,6% (p = 0,021), нейтрофилов — на 14,7% (p = 0,023) и макрофагов мокроты — на 27,4% (p = 0,013).
Уменьшение интенсивности воспаления в дыхательных путях отразилось и на параметрах бронхиальной проходимости, приведя к повышению ОФВ1, уменьшению выраженности одышки и росту толерантности пациентов к физическим нагрузкам.
Так, ОФВ1 в группе рофлумиласта увеличился на 25,5% (p < 0,05) при том, что в группе теофиллина данный показатель претерпел почти вдвое меньшую динамику (13,8% (p < 0,05)). Внимание авторов обратило на себя раннее появление положительной клинической симптоматики на фоне терапии рофлумиластом — тенденцию к увеличению пиковой скорости выдоха отмечали уже на второй неделе его приема (рис. 7).
Следующим параметром, ответившим на дополнительную противовоспалительную терапию, была непосредственно одышка, выраженность которой в числовом эквиваленте отражали в баллах шкалы mMRC. Так, уменьшение одышки в группе «А» составило 50% (p < 0,05), а в группе «В» — 26,7% (p < 0,05) (рис. 8).
Уменьшив выраженность одышки и повлияв на степень ОФВ1, рофлумиласт также более достоверно, нежели теофиллин, повысил толерантность больных ХОБЛ к физическим нагрузкам. Так, в группе «А» суммарный балл теста 6-минутной ходьбы на фоне лечения уменьшился на 53,3% (p < 0,005), а в группе «В» — лишь на 18,7% (p < 0,005) (рис. 9).
Таким образом, полугодовой прием данного ингибитора ФДЭ4 сыграл дополнительную роль в 11,7% (p = 0,036) повышении ОФВ1, а также в 23,3% (р = 0,017) снижении выраженности одышки и в 34,6% (р = 0,005) улучшении показателя теста 6-минутной ходьбы, а следовательно, рофлумиласт внес значимый вклад в уменьшение класса тяжести ХОБЛ стабильного течения у наблюдаемых пациентов.
Понизив класс тяжести ХОБЛ и уменьшив интенсивность воспалительного процесса, рофлумиласт способствовал облегчению течения данного заболевания и улучшению прогноза наблюдаемых больных. Так, через 3 месяца амбулаторной терапии в группе «А» авторы констатировали дополнительное 29,2% (р = 0,013) уменьшение числа новых случаев обострения ХОБЛ по сравнению с группой контроля, а через 6 месяцев разница данного показателя между сравниваемыми схемами лечения составила уже 37,8% (р < 0,005) в пользу рофлумиласта (рис. 10).
Таким образом, при общем числе обострений ХОБЛ (n = 23), случившихся за полгода терапии в группе «А» (n = 34), по сравнению с количеством эпизодов обострения в группе «В» (n = 37), исходно включавшей в себя 39 больных, можно отметить положительную тенденцию к изменению фенотипа ХОБЛ под воздействием рофлумиласта в сторону уменьшения кратности обострений в течение календарного года.
Наряду со снижением числа обострений ХОБЛ, совершенно закономерно претерпела позитивную динамику частота госпитализаций больных по данному поводу.
Так, в основной группе в течение первых 90 дней 8 из 17 эпизодов обострения ХОБЛ закончились госпитализацией и внеплановым стационарным лечением пациентов. В группе контроля данный показатель был на 46,7% (р < 0,005) хуже, а в стационар попало 15 из 23 пациентов с обострением ХОБЛ.
В последующие 3 месяца разрыв между рофлумиластом и теофиллином по числу госпитализаций нарастал, что отразилось на их суммарном числе в течение полугода. Так, в группе «А» общее число госпитализаций было на 38,5% (р < 0,005) меньшим, чем в группе «В» (рис. 11).
Таким образом, дополнительная терапия рофлумиластом повлияла на фенотип пациентов ХОБЛ, уменьшив частоту развития обострений данного заболевания и вероятность госпитализации по поводу его обострения, продемонстрировав превосходство над стандартными схемами терапии ХОБЛ стабильного течения в отношении как улучшения течения и прогноза основного заболевания, так и развития и прогрессирования коморбидности при нем.
Демонстрируя свою эффективность, ряд препаратов, применяемых в лечении ХОБЛ, влияет на углеводный и липидный метаболизм [30], среди них ингибиторы фосфодиэстеразы 4-го типа (иФДЭ4) в целом [31] и рофлумиласт в частности [32]. Механизм их катаболического эффекта достаточно физиологичен [33, 34].
Кроме этого, снижению массы тела способствует гиперсекреторная диарея, являющаяся транзиторным побочным эффектом ингибиторов ФДЭ4, встречающимся примерно у 5,9% больных (Calverley, 2007). В настоящей работе случаев диареи на фоне терапии рофлумиластом зафиксировано не было.
С одной стороны, катаболический эффект ингибиторов ФДЭ4 может быть расценен позитивно, т. к. ХОБЛ, по нашим собственным данным, в 39% случаев встречается у больных с ожирением, инсулинорезистентностью и сахарным диабетом 2-го типа, нуждающихся в уменьшении количества жировой ткани и массы тела в целом. В то же время среди больных ХОБЛ порядка 15% пациентов имеют дефицит массы тела, а следовательно, дальнейшее снижение индекса массы тела (ИМТ) у таких больных нежелательно, т. к. уменьшение массы тела является независимым фактором риска их смерти. При этом увеличения риска смерти на фоне терапии рофлумиластом не показано [35].
Более того, наряду с ОФВ1 и другими показателями (тест 6-минутной ходьбы, балл шкалы mMRC), свою лепту в прогноз больных ХОБЛ вносит индекс BODE (табл. 6).
В таком случае, почему этот индекс не учитывается, когда речь идет о назначении рофлумиласта больным ХОБЛ с высокими баллами шкал CAT и mMRC? Кроме того, остается открытым вопрос: до какого значения допустимо снижение веса у больных ХОБЛ с ожирением под влиянием проводимой терапии? Ведь эти пациенты более чем в 70% случаев длительно принимают сахароснижающие препараты, также способствующие прогрессирующей потере массы тела. До какого показателя можно снижать массу у больных с ИМТ, находящимся в пределах нормальных значений? Какой ИМТ является противопоказанием для назначения рофлумиласта? Ответить на эти вопросы позволят проводящиеся в настоящее время клинические исследования метаболических эффектов рофлумиласта у коморбидных пациентов различных весовых категорий, страдающих тяжелой ХОБЛ и имеющих высокий риск обострения.
В текущий момент времени авторам удалось доказать, что за 6 месяцев терапии ИМТ у пациентов в группе «А» снизился на 6,9% (p < 0,05), а в группе «В» — на 3,3% (р > 0,05). Таким образом, катаболическое действие рофлумиласта было на 3,6% (p < 0,05) более выраженным, чем такой же эффект теофиллина (рис. 12).
За полгода лечения в группах сравнения произошло достоверное уменьшение индекса BODE. Так, в основной группе индекс BODE снизился на 80% (р < 0,05), а в группе контроля — лишь на 25% (р < 0,05) (рис. 13).
Таким образом, дополнительное назначение рофлумиласта к стандартной традиционной терапии ХОБЛ способствовало на 55% (р < 0,001) более эффективному снижению индекса BODE, что, вероятно, должно найти отражение в 4-летней выживаемости больных ХОБЛ, включенных в исследование.
Проведенное исследование, в ходе которого ни один из 73 больных ХОБЛ не отказался от приема ингибиторов ФДЭ4, продемонстрировало роль рофлумиласта в отношении подавления локального и системного воспаления у больных ХОБЛ, а также параметров безопасности у пациентов с ХОБЛ и сопутствующей патологией, при этом сам рофлумиласт зарекомендовал себя как эффективный инструмент вдумчивого амбулаторного терапевта, нацеленного на улучшение прогноза больного, а не на сиюминутные выгоды.
Литература
- Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких (пересмотр 2007 г.) / Пер. с англ. под ред. Чучалина А. Г. М.: Издательский дом «Атмосфера», 2008. 100 с., ил.
- Черешнев В. А., Гусев Е. Ю., Юрченко Л. Н. Системное воспаление — миф или реальность? // Вестник Российской академии наук. 2004, т. 74, № 3, с. 219–227
- Agusti A. Systemic effects of chronic obstructive pulmonary disease: what we know and what we don’t know (but should) // Proc Am Thorac Soc. 2007; 4: 522–525.
- He J. Q., Foreman M. G., Shumansky K. Associations of IL-6 polymorphisms with lung function decline and COPD // Thorax. 2009; 64: 698–704.
- Franciosi L. G., Page C. P., Celli B. R. Markers of disease severity in chronic obstructive pulmonary disease // Pulm Pharmacol Ther. 2006; 19: 189–199.
- Brajer B., Batura-Gabryel H., Nowicka A. Concentration of matrix metalloproteinase-9 in serum of patients with chronic obstructive pulmonary disease and a degree of airway obstruction and disease progression // J Physiol Pharmacol. 2008; 59 (Suppl 6): 145–152.
- Pinto-Plata V. M., Mullerova H., Toso J. F. C-reactive protein in patients with COPD, control smokers and non-smokers // Thorax. 2006; 61: 23–28.
- Cazzola M., MacNee W., Martinez F. J. Outcomes for COPD pharmacological trials: from lung function to biomarkers // Eur Respir J. 2008; 31: 416–469.
- Manisto J., Haahtela T. Leukotreiene receptor blockers and leukotriene synthesis inhibitors // Nord. Med. 1997, 112 (4), p. 122–125.
- Franciosi L. G., Page C. P., Celli B. R. Markers of disease severity in chronic obstructive pulmonary disease // Pulm Pharmacol Ther. 2006; 19: 189–199.
- Majo J., Ghezzo H., Cosio M. G. Lymphocyte population and apoptosis in the lungs of smokers and their relation to emphysema // Eur Respir J. 2001; 17: 946–953.
- Sin D. D., Pahlavan P. S., Man S. F. Surfactant protein D: a lung specific biomarker in COPD? // Ther Adv Respir Dis. 2008; 2: 65–74.
- Groenewegen K. H., Postma D. S., Hop W. C., Wielders P. L., Schlosser N. J., Wouters E. F. COSMIC Study Group. Increased systemic inflammation is a risk factor for COPD exacerbations // Chest. 2008; 133: 350–357.
- Inoue Y., Kawayama T., Iwanaga T. High plasma brain natriuretic peptide levels in stable COPD without pulmonary hypertension or Cor pulmonale // Intern Med. 2009; 48: 503–512.
- Brekke P. H., Omland T., Holmedal S. H. Troponin-T elevation and long-term mortality after chronic obstructive pulmonary disease exacerbation // Eur Respir J. 2008; 31: 563–570.
- Miravitlles М., Guerrero Т., Mayordomo C. et al. Factors associated with increased risk of exacerbation and hospital admission in a cohort of ambulatory COPD patients: a multiple logistic regression analysis // Respiration. 2000; 67: 495–501.
- Donaldson G. C., Wedzicha J. A. COPD exacerbations. 1: Epidemiology // Thorax. 2006; 61 (2): 164–168
- Perera W. R., Hurst J. R., Wilkinson T. M. et al. Inflammatory changes, recovery and recurrence at COPD exacerbation // Eur. Respir. J. 2007; 29 (3): 527–534.
- Айсанов З. Р., Калманова Е. Н., Стулова О. Ю. Фенотип хронической обструктивной болезни легких с частыми обострениями и современная противовоспалительная терапия // Пульмонология. 2013, № 1, с. 68–76.
- Бактериальные лизаты (Бронхо-Ваксом) в лечении и профилактике респираторных аллергических заболеваний // Эффективная терапия. Аллергология и иммунология, № 3 (44), 2014.
- Quint J. K, Baghai-Ravary R., Donaldson G. C., Wedzicha J. A. Relationship between depression and exacerbations in COPD // Eur. Respir. J. 2008; 32: 53–60.
- Donaldson G. C., Hurst J. R., Smith C. J. et al. Increased risk of myocardial infarction and stroke following exacerbation of chronic obstructive pulmonary disease // Chest. 2010; 137: 1091–1097.
- Синопальников А. И. Новое в фармакотерапии хронической обструктивной болезни легких — предотвращение обострений заболевания (фокус на рофлумиласт) // Клиническая медицина. 2014, № 2, с. 57–64.
- Rabe K. F., Bateman E. D., O’Donnell D. et al. Roflumilast — an oral antiinflammatory treatment for chronic obstructive pulmonary disease: a randomised controlled trial // Lancet. 2005. Vol. 366. Р. 563–571.
- Calverley P. M., Sanchez-Toril F., McIvor A. et al. Effect of 1-year treatment with roflumilast in severe chronic obstructive pulmonary disease // Am J Respir Crit Care Med. 2007. Vol. 176 (2). Р. 154–161.
- FDA. Centre for Drug Evaluation and Research. Application number 022522 Orig1 s000.
- Rennard S. I., Calverley P. M., Goehring U. M. et al. Reduction of exacerbations by the PDE4 inhibitor roflumilast — the importance of defining different subsets of patients with COPD // Respir Res. 2011. Vol. 12. Р. 18.
- Calverley P. M., Rabe K. F., Goehring U. M. et al. Roflumilast in symptomatic chronic obstructive pulmonary disease: two randomised clinical trials // Lancet. 2009. Vol. 374. Р. 685–694.
- Fabbri L. M., Calverley P. M., Izquierdo-Alonso J. L. et al. Roflumilast in moderate-to-severe chronic obstructive pulmonary disease treated with longacting bronchodilators: two randomised clinical trials // Lancet. 2009. Vol. 374. Р. 695–703.
- Boswell-Smith V., Cazzola M., Page C. P. (2006a). Are phosphodiesterase 4 inhibitors just more theophylline? // J Allergy Clin Immunol 117: 1237–1243.
- Stanescu D., Sanna A., Veriter C., Kostianev S., Calcagni P. G., Fabbri L. M. et al. (1996). Airways obstruction, chronic expectoration, and rapid decline of FEV1 in smokers are associated with increased levels of sputum neutrophils // Thorax 51: 267–271.
- Rabe K. F. Update on roflumilast, a phosphodiesterase 4 inhibitor for the treatment of chronic obstructive pulmonary disease // Br J Pharmacol 163: 53–67.
- Ong W. K., Gribble F. M., Reimann F., Lynch M. J., Houslay M. D., Baillie G. S. et al. (2009). The role of the PDE4 D cAMP phosphodiesterase in the regulation of glucagon-like peptide-1 release // Br J Pharmacol 157: 633–644.
- Wouters E. F. M., Teichmann P., Brose M., Rabe K. F., Fabbri L. M. (2010b). Effects of roflumilast, a phosphodiesterase 4 inhibitor, on body composition in chronic obstructive pulmonary disease // Am J Respir Crit Care Med 181: A4473.
- Decramer M., Celli B., Kesten S. et al. Frequency of exacerbations adversely impacts the course of COPD // Am J Respir Crit Care Med. 2010; 181: A1526.
- Harik-Khan R. I., Fleg J. L., Wise R. A. (2002) Body mass index and the risk of COPD // Chest 121 (2): 370–376.
- Инструкция по применению лекарственного препарата для медицинского применения Бронхо-Ваксом® взрослый.
- Инструкция по применению лекарственного препарата для медицинского применения Даксас.
А. С. Скотников*, 1, кандидат медицинских наук
О. М. Дохова**
Е. С. Шульгина***
* ГБОУ ВПО Первый МГМУ им. И. М. Сеченова, Москва
** ГП № 6 Филиал № 4 ДЗМ, Москва
*** ДГКБ № 9, Хабаровск
1 Контактная информация: skotnikov.as@mail.ru