Кесарево сечение
Утратил силу — Архив
Версия: Клинические протоколы МЗ РК — 2013 (Казахстан)
Категории МКБ:
Другие одноплодные роды путем кесарева сечения (O82.8), Роды многоплодные, полностью путем кесарева сечения (O84.2), Роды одноплодные, родоразрешение посредством кесарева сечения (O82)
Разделы медицины:
Акушерство и гинекология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№ 23 от «12» декабря 2013 года
Кесарево сечение — операция, завершающая беременность, при котором плод извлекается через разрез передней стенки живота и матки.
ВВОДНАЯ ЧАСТЬ
Название протокола: Кесарево сечение
Код протокола:
082-Роды одноплодные, родоразрешенные посредством кесарева сечения
082.0-Проведение элективного кесарева сечения
082.1-Проведение экстренного кесарева сечения
082.2- проведение кесарева сечения с гистерэктомией
082.8-Другие одноплодные роды путем кесарева сечения
082.9- Роды путем кесарева сечения неуточненного
084.2-Роды многоплодные, полностью путем кесарева сечения
Дата разработки протокола: май 2013 года
Категория пациентов: беременные
Пользователи протокола: врачи акушеры — гинекологи, неонатологи, анестезиологи-реаниматологи
Указание на отсутствие конфликта интересов: Разработчики протокола не имеют конфликта интересов и не сотрудничают с фармацевтическими компаниями.
В данном клиническом протоколе используется следующая градация рекомендаций по уровню доказательности:
| А |
Существуют хорошие доказательства, чтобы рекомендовать клинические профилактические меры. Доказательства получены по меньшей мере из одного рандомизированного контролируемого исследования проведенного должным образом. |
| B |
Существуют достаточные доказательства, чтобы рекомендовать клинические меры. Доказательства из хорошо организованного контролируемого исследования без рандомизации. |
| C | Существующие доказательства противоречивы и не позволяют сделать рекомендации за или против использования клинических профилактических мероприятий; однако, другие факторы могут повлиять на принятие решения. Доказательства из хорошо-организованного когортного исследования или исследования случай-контроль, предпочтительно из более, чем одного центра или исследовательской группы. |
| D | Доказательства получены от сравнений между кратностями или местами с или без вмешательств. Значительные результаты в неконтролируемых экспериментах также могут быть включены в эту категорию. |
| GPP (Баллы надлежащей практики) | Рекомендованная наилучшая практика, основанная на клиническом опыте. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Клиническая классификация
— Плановое (чаще во время беременности)
— Экстренное
Классификация категории срочности:
Категории ургентности:
1 категория — существует значительная угроза жизни матери и /или плода — операцию должно быть начато не позднее 15-30 минут от определения показаний (С).
2 категория — состояние матери и /или плода нарушены, но непосредственной угрозы жизни матери и/или плода нет — операцию должно быть начато не позднее 30 минут от определения показаний (С).
3 категория — состояние матери и плода не нарушены, однако нуждаются в абдоминальном родоразрешении (например, дородовое излитие вод в случае
запланированного кесарева сечения; аномалии родовой деятельности при отсутствии угрожающего состояния матери или плода) (О82.1) – (С).сроки
4 категория — по предварительному плану в запланированный день и время.
Необходимо помнить, что быстрое проведение родов может быть вредным в определенных ситуациях. Необходимо использовать следующие промежутки времени для принятия решения проведения родов для измерения общего потенциала акушерского отделения:
— 30 минут для кесарева сечения 1 категории.
— От 30 до 75 минут для кесарева сечения 2 категории.
Необходимо применять их только в качестве стандартов аудита, а не для оценки эффективности междисциплинарной команды в отдельных категориях кесарева сечения.
Классификация в зависимости от локализации разреза на матке:
— Корпоральное кесарево сечение
— Кесарево сечение в нижнем маточном сегменте.
Классификация в зависимости от доступа к матке:
— Абдоминальное кесарево сечение
— Влагалищное кесарево сечение.
Классификация в зависимости от отношения к париетальной брюшине:
— Интраперитонеальное кесарево сечение
— Экстраперитонеальное кесарево сечение.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Предоперационные анализы и подготовка к проведению кесарева сечения:
— определение гемоглобина если в последний месяц он не проводился;
— группа крови и резус-фактор.
У здоровых женщин с неосложненной беременностью не следует регулярно проводить следующие анализы:
— типирование и сохранение сыворотки крови;
— перекрестная совместимость крови;
— анализ свертывания крови;
— предоперационная ультразвуковое исследование для локализации плаценты, поскольку оно не улучшает результаты, состояния);
— постоянный мочевой катетер у женщин, подвергающимся кесареву сечению с регионарной анестезией.
Условия для проведения кесарева сечения:
— Живой и жизнеспособный плод. Кесарево сечение в плановом порядке желательно проводить после 39 недель беременности для снижения риска респираторных расстройств у новорожденного
— Квалифицированный персонал, владеющий техникой операции и борьбы с осложнениями;
— Информированное согласие пациентки, при тяжелом состоянии — решение консилиума, информированное согласие родственников.
Анестезия при проведении кесарева сечения
Беременным женщинам, подвергающимся кесарева сечению, необходимо предоставить информацию относительно различных видов обезболивания после кесарева сечения, чтобы они могли выбрать метод обезболивания, который более всего подходит их нуждам.
Профилактика синдрома Мендельсона и синдрома компрессии нижней полой вены и аорты проводится при любом виде общей и регионарной анестезии.
А. Общая анестезия показана:
— при тяжелом, или крайне тяжелом, состоянии матери (какой бы причиной это состояние не было вызвано);
— когда требуется срочное родоразрешение;
— при наличии противопоказаний к регионарной анестезии;
— наличие инфекции, повреждения, или опухоли в месте предполагаемой пункции при региональной анестезии;
— кровотечения и гипотензии;
— тромбоцитопения менее 50000;
— врожденные и приобретенные нарушения свертываемости крови;
— при отказе больной от регионарной анестезии.
Б. Регионарная анестезия
1. Эпидуральная анестезия
Преимущества:
1) Большая длительность анестезии.
2) Возможность проведения послеоперационной анальгезии.
3) По эпидуральному катетеру можно вводить для послеоперационной аналгезии опиоиды и местные анестетики.
1) Риск внутрисосудистого введения.
2) Риск субарахноидалъного введения.
3) Удлинение времени между введением анестетика и началом операции. Требуется 15-25 минут от начала манипуляции до развития анестезии. Эпидуральная анестезия не должна применяться в тех случаях, когда временной промежуток ограничен (например — угрожающая гипоксия плода).
4) Технические трудности.
2. Спинальная анестезия
Достоинства:
1) Проявления системной токсичности препарата встречаются чрезвычайно редко. Угнетающее действие анестетика на плод отсутствует.
2) Более простое выполнение. Появление спинномозговой жидкости — идеальный ориентир для идентификации положения иглы.
3) Хорошее качество анестезии. Спинальная анестезия, по сравнению с эпидуральной, дает более глубокую моторную и сенсорную блокаду, что облегчает работу хирурга, и снижает вероятность травмы плода.
4) Быстрое начало. После введения анестетика, вмешательство может быть начато через 3-4 минуты.
5) При использовании стандартных дозировок анестетика, спинальная анестезия, по сравнению с эпидуральной, имеет меньшую индивидуальную вариабельность распространенности зоны анестезии.
1) Гипотензия, поэтому рекомендуется рутинно проводить предварительную нагрузку жидкостями внутривенно.
2) Ограниченная длительность (не более 2 часов)
3) Постпункционная головная боль (для профилактики необходимы иглы G 27, 29, которые не вызывают ликворею).
С целью снижения риска аспирационного пневмонита ввести антациды и лекарственные препараты (например, H2 рецепторы антагонисты или ингибиторы протонной помпы), противорвотные средства (фармакологические или акупрессура) для уменьшения тошноты и рвоты во время проведения кесарева сечения.
Операционный стол для проведения кесарева сечения должен иметь 15° боковой наклон, поскольку он снижает уровень материнской гипотензии. [А].
Лечение
Цели лечения: Снижение материнской и неонатальной заболеваемости и смертности.
Цель внедрения протокола
Предоставить пользователям доказательные данные, применение которых позволит улучшить качество помощи женщинам, которые нуждаются в родоразрешении путем кесарева сечения. Унифицировать показания к КС, методику выполнения операции, принципы ведения, внедрить индикаторы качества. В конечном итоге ожидается снижение количества необоснованных КС, ассоциированной с КС материнской и неонатальной заболеваемости и смертности.
Тактика лечения
Немедикаментозное лечение: режим, диета и пр.
— Полусинтетические пенициллины (ампициллин)
— Цефалоспорины когда до, во время
— Кетотоп
— Трамадол
— Фраксипарин
— Аспирин
— Парацетамол
— Карбетоцин
— Окситоцин
— Физиологический раствор натрия хлорида
— Антагонисты H2 рецепторов или ингибиторы протонной помпы.
Другие виды лечения: нет.
Хирургическое лечение: операция кесарево сечения.
Техника операции кесарева сечения
Врачам необходимо одевать двойные (латексные) перчатки во время проведения кесарева сечения у ВИЧ положительных женщин для снижения риска заражения [А]. Общие рекомендации по безопасной хирургической практике должны соблюдаться во время проведения кесарева сечения для снижения риска заражения медицинского персонала ВИЧ инфекцией [С].
Операция кесарево сечение состоит из следующих этапов
:
— Лапаротомия
— Гистеротомия и извлечение плода
— Ушивание разреза на матке
— Восстановление передней брюшной стенки
:
Показания:
— отсутствие доступа к нижнему сегменту матки после предшествующих операций;
— выраженное варикозное расширение вен нижнего сегмента матки;
— рак шейки матки и патологические образования в нижнем сегменте матки (миома);
— запущенное поперечное положение плода;
— при операции на агонирующей женщине.
Б. Кесарево сечение в нижнем маточном сегменте
:
Преимуществами разреза матки в нижнем сегменте поперечным разрезом являются — меньшая кровопотеря, более легкое зашивание раны на матке, лучшая репарация тканей.
Ход операции:
Разрез кожи может быть выполнен по Джоел-Кохену – поверхностный поперечный прямолинейный разрез кожи на 3 см ниже линии, соединяющей передне-верхние ости подвздошных костей. При разрезе по Джоел-Кохену скальпелем производят углубление разреза по средней линии в подкожной жировой клетчатке и одновременно надсекают апоневроз, затем ножницами рассекают апоневроз в поперечном направлении. Данный разрез связан с более коротким периодом времени работы и снижением послеоперационных септических осложнений. [A]
Подкожную жировую клетчатку и прямые мышцы живота хирург ассистент одновременно разводят путем бережной билатеральной тракции по линии разреза кожи. Брюшину тупо вскрывают и разводят в поперечном направлении.
После осмотра брюшины пузырно-маточного углубления ее захватывают пинцетом ниже линии перехода с тела матки на переднюю околоматочную и око-лопузырную клетчатку, приподнимают и рассекают поперек ножницами. Передняя стенка нижнего сегмента матки становится доступной для вскрытия. При наличии хорошо сформированного нижнего сегмента матки необходимо применить тупое расширение разреза матки, поскольку оно снижает уровень кровопотери и частоту послеродового кровотечения, потребность в переливании крови во время проведения кесарева сечения. [A]. Вскрыть матку поперечным разрезом 2 см, в сделанное отверстие вводят кончики обоих указательных пальцев и рану растягивают в стороны, тупым путем разъединяя циркулярные мышечные волокна нижнего сегмента). При этом не следует разрывать ткани, так как можно повредить и маточные сосуды. После вскрытия матки разрывают плодные оболочки и приступают к извлечению плода. Извлекают плод, выкладывают на грудь матери. В мышцу матки вводится 10 ЕД окситоцина или в/в одномоментно карбетоцин 100 МЕ на физрастворе, особенно у женщин с факторами риска развития кровотечения. Послед выделяется потягиванием за пуповину и наружным массажом матки через переднюю брюшную стенку, без введения руки в полость матки, что снижает риск развития эндометрита. [A]. Выворачивание матки наружу не рекомендуется, поскольку оно связано с большей степенью боли и не улучшают операционные результаты, такие как кровотечение и инфекции. [A]. Ушивание раны на матке 2-х рядным викриловым швом [В].
Восстановление передней брюшной стенки. Следует ушивать только апоневроз и кожу, так как сокращается продолжительность операционного времени, снижается необходимость в анальгезии и улучшается материнское самочувствие. [A]. Для этого должен быть использован специальный шовный материал – викрил, дексон, максон, ПДС, дермалон, этилон, а не шелк, лавсан или кетгут. (нельзя описывать торговое название) Если перечисленных шовных материалов нет, следует шить традиционно – послойно. Не следует закрывать пространство подкожной ткани, кроме случаев, когда у женщины имеется более 2 см подкожного жира, поскольку закрытие пространства подкожной ткани не снижает уровень раневой инфекции. [A]. При кесаревом сечении не следует использовать дренирование неглубоких (поверхностных) ран, поскольку оно не снижает уровень раневой инфекции и раневой гематомы. [A]. При срединном абдоминальном разрезе, необходимо применять сшивание через все слои с помощью медленно рассасывающихся непрерывных швов, поскольку данный метод приводит к меньшим послеоперационным грыжам и раскрытиям, нежели при сшивании слоями. [В].
NB!
Для профилактики септических осложнений рекомендуется ПАП (после перерезания пуповины) интраоперационное внутривенное введение антибиотика.(как в Руководстве?)
Беременные женщины, подвергающиеся кесарева сечению, должны быть осведомлены, что риск повреждения плода составляет примерно 2 %. [С].
— при кесаревом сечении из-за нарушения состояния плода необходимо определение РН пупочной артерии.
— при проведении кесарева сечения необходимо присутствие опытного врача неонатолога, владеющего навыками в области реанимации новорожденных.
Наблюдение в послеоперационном периоде:
Регулярный мониторинг после кесарева сечения
— После выхода из наркоза необходимо продолжать наблюдение (за частотой дыхания, частотой сердечных сокращений, артериальным давлением, болями и седативным эффектом) каждые 5 минут в течение получаса, каждые полчаса в течение 2 часов и затем ежечасно. Если состояние не стабильное, рекомендуется проводить более частые наблюдения и медицинские обследования. [GPP]
— У женщин, которые получили внутривенные или внутримышечные опиоиды, необходимо наблюдать за дыхательной частотой, степенью боли и
седативного эффекта ежечасно в течение не менее 12 часов для диаморфина, и 24 часов для морфина. [GPP]
— У женщин, которые получили эпидуральные опиоиды или контролируемую пациентом аналгезию с опиоидами, необходимо наблюдать за дыхательной частотой, степенью боли и седативного эффекта ежечасно в период всего лечения и в течение не менее 2 часов после прекращения лечения. [GPP]
— Контроль тонуса матки, кровотечения из половых путей с записью в карте наблюдения послеоперационного периода каждые 15 минут в течение первого часа после операции, каждые 30 минут в течение второго часа, каждый час в течение 6 часов, каждые 2 часа в течение суток после операции;
— При неосложненном кесаревом сечении, отсутствии тяжелых акушерских осложнений и экстрагенитальных болезней через 2 часа наблюдения – перевод в послеродовое отделение совместно с ребенком;
— Подъем и активизация в пределах 6 часов после операции под контролем медицинского персонала;
— Профилактика дегидратации (обильное питье);
— Обезболивающие средства (нестероидные);
— Профилактика тромбоэмболических осложнений;
— Швы на передней брюшной стенке ведутся сухим методом;
— При инфекции, возникшей во время родоразрешения или в послеродовом периоде, смотри протокол «Послеродовый эндометрит».
Обратить внимание на:
— боли спастического характера, обусловленные сокращением матки и боли, связанные с хирургическим вмешательством, обычно они проходят через 2-3 дня и требуют медикаментозной коррекции (не почасовое обезболивание, а по жалобе пациентки или шкале оценки боли);
— мочеиспускание в ходе операции и ранние послеоперационные часы через катетер, самостоятельное — при активации и ходьбе после операции;
— инволюция матки (каждые сутки дно матки опускается на 2 см.);
— лактация (поощрять и поддерживать грудное вскармливание);
— опорожнение кишечника (самостоятельное отхождение газов и стула) на 2-3 сутки, при отсутствии — медикаментозная стимуляция (прозерин, дюфалак).
Профилактические мероприятия:
— Использование антибиотиков за 15-60 минут до кожного разреза. [A]
— Профилактика тромбоэмболических заболеваний — компрессионные чулки, восполнение потери жидкости, ранняя мобилизация, низкомолекулярный гепарин — следует учитывать степень риска и соблюдать существующие клинические руководства. [D]
Факторы, снижающие вероятность проведения кесарева сечения:
— Постоянная поддержка женщин во время родов снижает вероятность проведения кесарева сечения. [A]
— Индукция родов после 41 недели беременности, что снижает перинатальную смертность и вероятность кесарева сечения. [A]
— Партограмма с 4-часовой действующей линией для мониторинга прогресса родов. [A]
— Консультант акушер должен участвовать в принятии решения относительно проведения кесарева сечения. [С]
— При нарушении сердечного ритма плода и в случаях подозрении на ацидоз плода необходимо взять анализ крови из головки плода, если это возможно и нет противопоказаний.
Дальнейшее ведение:
Реабилитация после кесарева сечения: женщинам, подвергшимся кесареву сечению, необходимо назначить регулярные аналгезии при послеоперационных болях:
— при сильной боли – нестероидные противовоспалительные средства; наркотические анальгетики в крайне редких ситуациях с большой осторожностью
— при умеренной боли – нестероидные противовоспалительные средства
— при легкой боли — парацетамол. [D]
Раневой уход после кесарева сечения должен включать:
— снять повязку через 16-24 часа после кесарева сечения;
— мониторинг температуры тела;
— обследование раны на признаки инфекции (например, усиление боли, покраснение или выделение), отслойки или расхождение швов;
— убеждение женщин носить свободную, удобную одежду и нижнее белье из хлопка;
— ежедневная осторожная чистка и сушка раны;
— при необходимости планирование снятия швов или скоб [D].
Ранний прием пищи и питья после кесарева сечения:
— При отсутствии осложнений во время операции, могут поесть и попить, когда они чувствуют голод или жажду. [A]
Удаление мочевого катетера после кесарева сечения:
необходимо удалить катетер мочевого пузыря, когда женщина начинает самостоятельно передвигаться после регионарной анестезии и не раньше, чем через 12 часов после последней эпидуральной дозы. [D].
Продолжительность пребывания в больнице и повторная госпитализация:
— Продолжительность пребывания в больнице является более длительной после кесарева сечения (в среднем 3-4 дня), нежели после естественных родов (в среднем 1-2 дня). Однако женщинам, которые быстро поправляются, не имеют повышения температуры тела и осложнений, возможно предложить досрочную выписку из больницы (после 24 часов) с последующим наблюдением на дому, поскольку досрочная выписка не связана с высоким уровнем повторной госпитализации младенцев и матерей. [A].
— При обильном и/или нерегулярном вагинальном кровотечении, надо учесть, что это, скорее всего, связано с эндометритом, чем с остаточными продуктами концепции. [D].
— Женщины, подвергшиеся кесареву сечению, могут возобновить свои физические занятия, такие как вождение машины, поднятие тяжелых предметов, физические упражнения и половые акты, как только они полностью отправятся от кесарева сечения (включая от любых физических ограничений или отвлекающих эффектов из-за болей). [GPP]
— Медицинские специалисты, оказывающие уход за женщинами, подвергшимся кесареву сечению, должны проинформировать женщин, что после кесарева сечения они не подвергаются повышенному риску трудностям с грудным вскармливанием, депрессии, симптомов посттравматического стресса, полового расстройства и недержания кала. [D].
Индикаторы эффективности лечения:
1) Частота массивных кровотечений после операции кесарева сечения.
2) Частота госпитальной инфекции в послеоперационном периоде.
3) Частота региональной анестезии после операции кесарева сечения.
Госпитализация
Показания для госпитализации с указанием типа госпитализации: плановая, экстренная.
Показания для планового кесарево сечения:
— предлежание плаценты;
— рубец на матке после двух и более кесаревых сечений;
— корпоральное кесарево сечение в анамнезе;
— тазовое предлежание плода в случаях, когда наружный поворот плода на головку противопоказан или оказался безуспешным;масса плода 4000
— многоплодная беременность, когда первый плод предлежит тазовым концом или расположен поперечно, косо;
— опухоли органов малого таза и деформации костей таза, препятствующие рождению плода;
— ВИЧ-инфицированные, не получившие антиретровирусную терапию;
— ВИЧ-инфицированные с вирусной нагрузкой более или равно 400 копий на мл, независимо от ретровирусной терапии ВИЧ в сочетании с гепатитом С;
— первичная генитальная вирусная инфекция простого герпеса, который проявился на третьем триместре беременности.
Показания для кесарева сечения в родах:
— угрожающее состояние плода;
— отслойка нормально или низко расположенной плаценты при отсутствии условий для быстрого родоразрешения;
— угрожающий или начавшийся разрыв матки;
— предлежание и выпадение петель пуповины;
— хориоамнионит при отсутствии условий для вагинального родоразрешения;сроки
— обструктивные роды;
— состояние агонии или внезапная смерть роженицы при живом плоде.
NB! Не показано плановое кесарево сечение женщинам с:
— неосложненной беременностью двойне, где первый близнец предлежит головкой;
— преждевременными родами;
— низкой массой плода для гестационного возраста (ЗВУРП);
— ВИЧ-инфицированные, которые получают высокоактивную антиретровирусную терапию с вирусной нагрузкой менее 400 копий /мл;
— ВИЧ-инфицированные, которые получают какую-либо ретровирусную терапию с вирусной нагрузкой менее 50 копий/мл;
— вирусным гепатитом В;
— вирусным гепатитом С;
— рецидивирующим генитальным герпесом;
— индексом массы тела более 50.
Возможно проведение естественных вагинальных родов для беременных, находящихся на антиретровирусной терапии с вирусной нагрузкой 50-400 копий/мл.
— Внутриутробная гибель плода.
Однако, это противопоказание имеет значение только в том случае, когда операция производится в интересах плода; при наличии жизненных показаний со стороны матери они не принимаются во внимание (например, при кровотечении, связанном с отслойкой или предлежанием плаценты и др.).
Информация
Источники и литература
-
Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Приказ МЗ РК № 239 от 7.04.2010г. «Об утверждении протоколов диагностики лечения».
2. Руководство по эффективной помощи при беременности и рождении ребенка. М. Энкин, 2007 г., 486 стр.
3. Оказание помощи при осложненном течении беременности и родов. Руководство для врачей и акушерок. ВОЗ, 2000 г.
4. Кулаков В.И., Айламазян Э.К., Савельева Г.М., Радзинский В.Е. Акушерство. Национальное руководство. – Москва, 2007 год, стр.203-217.
5. Справочник по акушерству, гинекологии и перинатологии под редакцией Г.М.Савельевой. – Москва, 2006, стр.309-315.
6. Клиническое руководство по кесареву сечению королевского колледжа: акушерства и гинекологии. Национальный центр сотрудничества по охране здоровья женщин и детей, 2 издание. Лондон, 2011.
- 1. Приказ МЗ РК № 239 от 7.04.2010г. «Об утверждении протоколов диагностики лечения».
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
Укыбасова Т.М. – д.м.н., профессор, руководитель отдела акушерства и гинекологии АО «ННЦМД».
Рецензенты:
Кудайбергенов Т.К. – главный внештатный акушер-гинеколог МЗ РК, директор РГП «Национальный центр акушерства, гинекологии и перинатологии».
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных, связанных с применением данного протокола.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Кесарево сечение всегда выполняют в интересах матери и плода, когда женщина не может осуществить роды через естественные родовые пути.
Ежегодно наблюдается увеличение числа оперативного родоразрешения в акушерской практике. Например, в 90-х годах число операций кесарева сечения составило 10,2 %, а к 2005 году – 17.9%1.
В настоящее время увеличилось количество первородящих женщин старше 35 лет, а также выросло число экстракорпорального оплодотворения (ЭКО). Широкое применение современных методов диагностики плода: УЗИ, кардиомониторинг (регистрация сердечной деятельности плода и сократительной активности матки), рентгенопельвиометрия (для определения степени узости костей женского таза) – позволяют лучше выявлять аномалии беременности и установить показания к кесареву сечению.
Если во время беременности определяются показания для кесарева сечения, то оперативное вмешательство проводят планово. При плановом кесаревом сечении частота послеоперационных осложнений в 2-3 раза меньше1, чем при экстренном оперативном кесаревом сечении.
Перед кесаревым сечением при разрыве плодных оболочек и у женщин в родах для снижения риска послеоперационного эндометрита (воспаление внутреннего слоя матки) проводят обеззараживание влагалища раствором хлоргексидина или повидон-йода2.
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
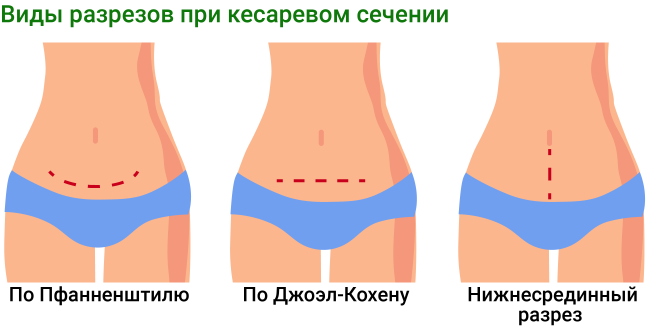
Виды разрезов при кесаревом сечении
По локализации разрезы на матке для проведения кесарева сечения бывают:
- разрез тела матки по средней линии
- разрез тела матки по средней линии частично в нижнем сегменте частично в теле матки
- поперечный разрез в нижнем сегменте с отслойкой мочевого пузыря
- поперечный разрез в нижнем сегменте без отслойки мочевого пузыря
Кесарево сечение относят к сложным оперативным вмешательствам1. Чаще всего манипуляцию проводят в нижнем сегменте матки поперечным разрезом в связи с лучшим заживлением послеоперационной раны2 в этой области.
Существует 3 вида доступа через переднюю брюшную стенку:
- Разрез по Пфанненштилю (поперечный разрез кожи и подкожной клетчатки по надлобковой складке)
- Разрез по Джоэл-Кохену (поперечный разрез кожи и подкожной клетчатки на 2,5-3 см ниже линии, соединяющей передневерхние ости подвздошных костей)
- Нижнесрединный разрез (разрез по линии между пупком и лобковой костью)
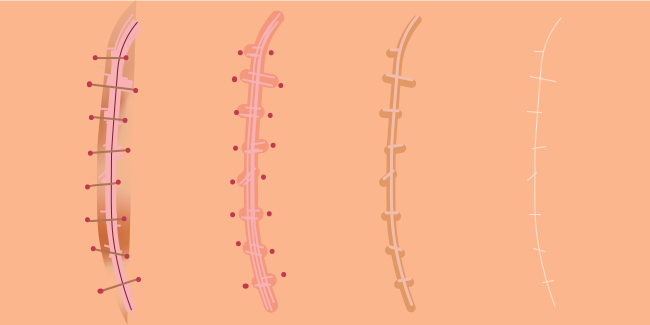
Наложение швов
После рождения ребенка и последа, проводят ушивание матки, брюшины, мышц живота, кожи.
Ушивание тканей проводят рассасывающимися синтетическими нитками из кетгута, викрила, монокрила и другими. Кетгутовые нити рассасываются примерно за 100 дней, монокриловые за 90-120 дней, викриловые нити рассосутся к 42 дню.
Сразу после кесарева сечения для уменьшения кровотечения в течение двух часов на низ живота прикладывают холод. По показаниям женщине назначают препараты, улучшающие текучесть крови, обезболивающие средства, антикоагулянты (препятствуют образованию тромбов), окситоцин (улучшает сократительную функцию матки), антибиотики. Некоторое время после кесарева сечения будут сохраняться неприятные болезненные ощущения внизу живота. На 5 сутки для определения состояния раны назначают УЗИ. Скобки или швы с передней брюшной стенки снимают на 6-7 сутки, а на 8 сутки женщину выписывают под наблюдение врача женской консультации по месту жительства.
Как обрабатывать заживающие раны смотрите в коротком видео с врачом-хирургом Федором Яновичем Красковским
Алгоритм обработки швов после кесарева сечения
Через 6 часов после родоразрешения кесаревым сечением с целью минимизации риска раневой инфекции повязку удаляют3.
Швы после кесарева сечения обрабатывают ежедневно1.
Обработка может включать следующие этапы:
Промывание
Если требуется промывание области швов можно использовать обеззараживающие растворы: повидон-йод, раствор марганцовки, раствор хлоргексидина.
Обеззараживание
На данном этапе наносят обеззараживающие и подсушивающие средства: на основе йода, спиртосодержащие растворы зеленки, фукорцина и другие.
Рассмотрим наиболее популярные средства для обеззараживания послеоперационных швов.
Наложение повязки
После каждой обработки шва рекомендуется накладывать стерильную повязку, которая обеспечит защиту травмированного участка от внешних воздействий.
Раствор повидон-йода (Бетадин®)
Раствор на основе повидон-йода (Бетадин®) – современный антисептик широкого спектра действия. Используется в различных направлениях современной медицины благодаря активности в отношении многих микроорганизмов и благоприятному соотношению польза/риск.
Раствор Бетадин® активен в отношении бактерий, вирусов, возбудителей грибковой инфекции, а также простейших одноклеточных микроорганизмов4. В этом обеззараживающем средстве молекула йода присоединена к носителю — повидону, что позволило исключить спирт из состава и тем самым обеспечить комфортное использование препарата, без ощущений жжения, даже при применении на свежие раны и швы. При обработке ран компоненты раствора Бетадин® практически не всасываются в организм8, что обеспечивает высокий профиль безопасности.
Для промывания используют раствор Бетадин®в разведенном виде 1:10, а для смазывания шва применяют в неразбавленном виде. Важно отдельно отметить, что раствор Бетадин® позволяет обеспечить комфортное использование без жжения. Желто-коричневое окрашивание легко смывается с кожи обычной водой.
Инструкция
Где купить Бетадин® раствор?
На основе повидон-йода выпускается мазь Бетадин®, оказывающая двойное действие:
- повидон-йод обеззараживает
- макрогол, входящий в состав мази, помогает «вытягивать» гной при его появлении как следствие осложнений ран
Мазь Бетадин® можно использовать под повязки тонким слоем без втирания в шов дважды в день.
При лечении инфицированных ран под салфетками, пропитанными раствором или Мазью Бетадин®, в течение первых 5-7 дней заметно уменьшалась область отёка и снижалось количество гнойного отделяемого, отмечалось также уменьшение боли5.
Инструкция
Где купить Бетадин® мазь?
Растворы перекиси водорода 3% и марганцовки
Раствор перекиси водорода 3% и раствор перманганата калия (марганцовки) относятся к группе окислителей. При контакте с незажившим швом, действующее вещество распадается с выделением активного кислорода, этим обусловлен обеззараживающий эффект. Особенно эффективны для подавления анаэробной инфекции (клостридий, стрептококков, шигелл, иерсиний, фузобактерий и других), для этих микроорганизмов кислород губителен, поскольку для нормальной жизнедеятельности этих организмов нужна бескислородная среда. Однако обработка раны перекисью водорода не гарантирует от заражения раневой инфекцией6, средство нельзя использовать под окклюзионные (воздухонепроницаемые) повязки4.
Использование перекиси водорода может вызывать аллергические реакции7.
Для приготовления раствора марганцовки несколько кристаллов перманганата калия помещают в ёмкость с теплой водой, используют только свежеприготовленное средство8. Перманганат калия подлежит специальному контролю и учету в РФ, поэтому, продажа этого средства ограничена. Более того нерастворенный кристаллик перманганата калия может вызвать ожог кожи.
Раствор хлоргексидина
Раствор хлоргексидина9 относится к группе антисептических и дезинфицирующих средств, активен в отношении вирусов, бактерий, грибковой инфекции. Используют 2-3 раза в день с обязательной экспозицией 1-3 минуты. Не рекомендуется одновременное применение с йодом. Применяется с осторожностью в период грудного вскармливания.
Кроме того, на а сегодняшний день наблюдается снижение эффективности целого ряда антисептических препаратов, имеющих хлорсодержащую молекулу11.
Уход за созревающим рубцом
После того как швы рассосались, рана затянулась, начинает формироваться рубцовая ткань. На данном этапе для предотвращения развития грубых рубцов рекомендуется использовать кремы и гели на основе силикона, гиалуронидазы, натуральных растительных компонентов (например, комбинированные препараты на основе экстракта лука, гепарина натрия и аллантоина).
Возможные осложнения при неправильной обработке или ее отсутствии
В первые сутки после кесарева сечения возможно повышение температуры до 38°C и увеличение количества лейкоцитов в крови3.
В современном медицинском сообществе активно практикуют стратегию «Ускоренного восстановления после операции» – роженице назначают обезболивание, осуществляют профилактику постоперационных тромбов, рекомендуют раннюю двигательную активность.
Через 4-6 часов после операции разрешают садиться в постели, опускать ноги на пол, затем ходить. Это уменьшает риски развития тромбозов, застойных явлений в лёгких, формирования спаек в брюшной полости3.
Однако женщина может столкнуться со следующими проблемами при заживлении шва:
Расхождение шва и/или апоневроза передней брюшной стенки. Поэтому после операции не рекомендуют поднимать тяжести.
Формирование гипертрофического или келоидного рубца
- Если рубцовая ткань начинает выступать над поверхностью кожи, то скорее всего образовался гипертрофический или келоидный рубец10.
- Келоидные рубцы образуются не ранее чем через 3 месяца после наложения шва, могут выходить за пределы шва, часто сопровождаются болезненностью10. Растут неопределенно долго.
- Гипертрофические рубцы начинают формироваться в первый месяц после травмы кожи, не выходят за пределы шва и растут в течение следующих 6 месяцев. Гипертрофические рубцы могут самопроизвольно уменьшаться в размерах.
Инфицирование/нагноение раны
Признаком инфицирования являются: усиливающаяся болезненность в области шва, отечность, покраснение кожи, шов может стать горячим на ощупь, при надавливании может выделяться гной. Инфицирование раны замедляет процесс заживления и воспалительный процесс может перейти на мышцы живота и брюшную полость, что может угрожать жизни.
Поэтому важно соблюдать чистоту в области заживающего шва, своевременно обрабатывать антисептиками, не прикасаться немытыми руками, носить чистое нательное бельё.
По мере заживления послеоперационной раны в области формирования рубца может появиться зуд. Это норма при заживление любых ран, главное – случайно не травмировать шов и самостоятельно не извлекать шовный материал.
Часто задаваемые вопросы
Когда можно мыться после кесарева сечения?
Повязку со шва после кесарева сечения удаляют через 6 часов, после чего возможно принимать душ ежедневно3.
Как понять, что шов после кесарева сечения заживает правильно?
Со временем должны уменьшиться отёчность и болезненность, а также количество сукровичного отделяемого в области шва. Не должно быть гнойного отделяемого. Кожа вокруг шва становится обычного цвета, хотя сам рубец на несколько месяцев может оставаться красным.
Чем можно лечить некрасивые рубцы после кесарева сечения?
Для лечения келоидных и гипертрофических рубцов врачи назначают10:
- курсовое внутриочаговое введение противовоспалительных гормональных препаратов
- воздействие жидким азотом 1 раз в 3-4 недели, не менее 3 процедур на курс
- лазерное воздействие (пульсирующий лазер на красителях или на основе диоксида углерода)
- хирургическое иссечение
Для профилактики образования рубцов после заживления шва назначают препараты на основе гиалуронидазы, экстрактов растений, на основе силикона.
Как долго нельзя поднимать тяжести?
Для уменьшения нагрузки на мышцы живота и лучшего их заживления ограничивают физическую нагрузку до 1,5 месяцев.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург

Читать по теме
Мазь на основе йода
Мазь на основе йода: механизм действия, область применения. Мазь Бетадин® на основе повидон-йода для лечения различных кожных заболеваний.
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее
Раны с инфекцией
Далеко не все ссадины и порезы заживают быстро и без осложнений. Как лечить инфицированные раны?
Подробнее
Список литературы
- «Национальное руководство по акушерству». Под редакцией Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой, 2015 год.
- Клинические рекомендации. Роды одноплодные, родоразрешение путём кесарева сечения, 2021 год.
- Клинические рекомендации. Роды одноплодные, родоразрешение путём кесарева сечения, 2020 год.
- Инструкция по медицинскому применению Бетадин® (раствор, мазь), П N015282/03, П N015282/02.
- РМЖ №29 от 23.12.2010 «Применение препарата Бетадин® в лечении инфицированных ран». Авторы: В.В. Михальский, А.Е.Богданов, С.В.Жилина, А.И Привиденцев, А.И.Аникин, А.А. Ульянина.
- Перекись водорода, раствор 3%, РЛС.
- «Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путём». Под редакцией А.А.Кубановой, 2007 год.
- Перманганат калия, порошок. РЛС.
- Раствор хлоргексидина, РЛС.
- «Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими рубцами», 2015 г.
- «Распространенность устойчивости микроорганизмов к хлоргексидину по данным систематического обзора и анализа регионального мониторинга резистентности». Авторы: Квашнина Д.В., Ковалишена О.В. Фундаментальная и клиническая медицина. 2018;3(1):63-71.
Вам предстоит кесарево сечение? Это значит, что у вас будет ребёнок, и вы сделаете это наиболее безопасным для вас способом по мнению врача. Однако кесарево сечение может быть запланированным и экстренным, и в любом случае хорошо бы знать, что ожидает будущую маму. Вот все, что будет происходить прямо перед операцией, во время нее и сразу после кесарева сечения.
Перед операционной
При запланированном кесаревом сечении вы получите инструкции от своего врача и клиники о том, что надо делать заранее, чтобы подготовиться. Часто эти рекомендации включают в гигиенический душ и снятие лака с ногтей (в том числе на ногах), чтобы врачи могли видеть изменения состояния по цвету ногтевой пластины.
Накануне надо съесть легкий ужин (не наедаться), постараться выспаться (врач может посоветовать легкое успокоительное). Вам также могут дать лекарство от боли, тошноты или противовоспалительный препарат.
По прибытии в клинику вы встретитесь со своим врачом, медсестрами и анестезиологом, которые будут присутствовать на процедуре. Они расскажут вам о рисках операции, о том, каковы риски, если вам не сделают операцию, и попросят подписать форму информированного согласия.
Перед тем, как вы войдете в операционную, медсестры также возьмут кровь и подключат вас к капельнице, чтобы затем вводить обезболивающие, антибиотики или что понадобится в процессе кесарева сечения или сразу после него.
В операционной

Что нужно знать об операционных, так это то, что там обычно довольно прохладно, и это может показаться страшным. Кроме того, в палате, как правило, находится достаточно большое количество людей, и это может оказаться несколько неожиданным — но все они нужны, чтобы помочь вашему малышу появиться на свет.
В команду обычно входят хирург, его ассистент, часто еще специалист, который передает инструменты врачам, анестезиолог и медсестры для вас и вашего ребёнка. Это означает присутствие пяти-шести человек, а может быть, и больше, если будут какие-то осложнения.
Когда вы окажетесь в операционной, вы ляжете на узкий стол (он узкий, чтобы медицинская бригада могла находиться как можно ближе), а медсестры прикрепят манжету для измерения артериального давления, пульсоксиметр и кардиомониторы для вас и ребёнка. В некоторых больницах на руки или ноги также надевают страховочные ремни, чтобы предотвратить движение, прерывающее операцию.
Далее пришло время анестезии
Для большинства плановых кесаревых сечений используют так называемую спинальную анестезию, которая похожа на эпидуральную анестезию, но вводится в одной большой дозе, а не постепенно с течением времени. Если у вас уже начались роды, кесарево сечение экстренное и до этого сделали эпидуральную анестезию, врачи просто увеличат дозу.
В любом случае это означает, что вы будете бодрствовать всю процедуру. Для спинальной анестезии анестезиолог попросит вас сесть или лечь на бок, согнувшись так, чтобы позвоночник выступал. Он протрет участок кожи анестетиком и сначала сделает поверхностную инъекцию обезболивающего местного анестетика, например, новокаина.
Затем врач возьмет более длинную иглу, которая входит в спинномозговое пространство и вводит большую дозу лекарства. Через несколько минут вы почувствуете онемение от живота до пальцев ног, которое продлится пару часов.
Важно!
Надо отметить одну важную вещь: чувствовать онемение — это не то же самое, что ничего не чувствовать. Это не больно, но вы не будете совсем лишены каких-либо ощущений. Скорее всего, вы почувствуете некоторое давление или тянущие движения вокруг живота, особенно когда врач будет доставать ребёнка или сшивать ткани вместе.
Возможно, самая большая разница между плановым и экстренным кесаревым сечением заключается в том, что в действительно экстренном случае пациентке могут сделать общую анестезию, при которой человек находится без сознания. Так порой происходит потому, что наркоз действует быстрее, и когда что-то идет не так, врачи хотят достать ребёнка как можно скорее. С момента, когда врач решает, что операция необходима, до рождения ребёнка может пройти всего 15 минут. В этом сценарии каждая секунда на счету.
По данным ученых Казахстана, наличие рубца на матке после предшествующего кесарева сечения находится на первом месте среди показаний к оперативным родам, на 2-ом месте стоит слабость родовой деятельности, на третьем — угроза жизни плода.
Последние шаги подготовки
После анестезии врачи и медсестры проверят ваши жизненные показатели и частоту сердечных сокращений ребёнка и удостоверятся, что онемение распространилось везде, где нужно. Они также вставят катетер в мочевой пузырь, чтобы он оставался пустым на протяжении всей операции.
Затем кожу на животе, где будет разрез, очищают и подготавливают. Стерильные бумажные салфетки кладут вокруг, чтобы все тело было защищено, за исключением области, где хирург сделает надрез.
На этом этапе обычно ставят небольшую ширму в районе груди, чтобы не смущать маму видом хирургической операции и не вызвать обморок от волнения.
Сама операция: как проходит кесарево сечение
Теперь пора начинать операцию.
- Хирург сделает надрез примерно от 10 до 15 сантиметров в нижней части живота, примерно в том месте, где обычно располагается верхняя часть бикини — и его часто называют «разрезом бикини».
- Сначала врач рассечет кожу, затем слой подкожного жира, а затем достигнет так называемой фасции, которая представляет собой прочный, похожий на холст слой, который удерживает все внутри. Поскольку это более плотная ткань, хирурги иногда переключаются с обычного скальпеля на электрический, который использует тепло для разрезания фасции, поэтому можно услышать «электрический» звук.
- Затем врач проходит между двумя мышцами живота, которые расположены по обеим сторонам пупка, и разрезают брюшину, тонкий слой ткани, выстилающий брюшную полость.
- В этот момент врач достигает матки, которая к 9 месяцам беременности имеет размер большого мяча, как в баскетболе (вне беременности она диаметром с кулак).
Сегодня большинство хирургов делают низкий горизонтальный разрез поперек матки, хотя исторически при кесаревом сечении использовался вертикальный разрез. Изменение его на горизонтальный, по данным международных исследований, помогло значительно снизить риски кровопотери в родах.
Важно!
Если вы знаете, что у вас уже было вертикальное или «классическое» кесарево сечение, обязательно сообщите об этом своему врачу.
Как только врач рассечет матку, он разорвет амниотический мешок и достанет ребёнка! Несмотря на то, что это самый счастливый момент процедуры, он также может быть и самой неудобной частью, потому что для того, чтобы вытащить малыша из матки, приходится совершать некоторые толчки, потягивания и маневры, особенно если ребёнок лежит в поперечном предлежании.
Малыш родился!
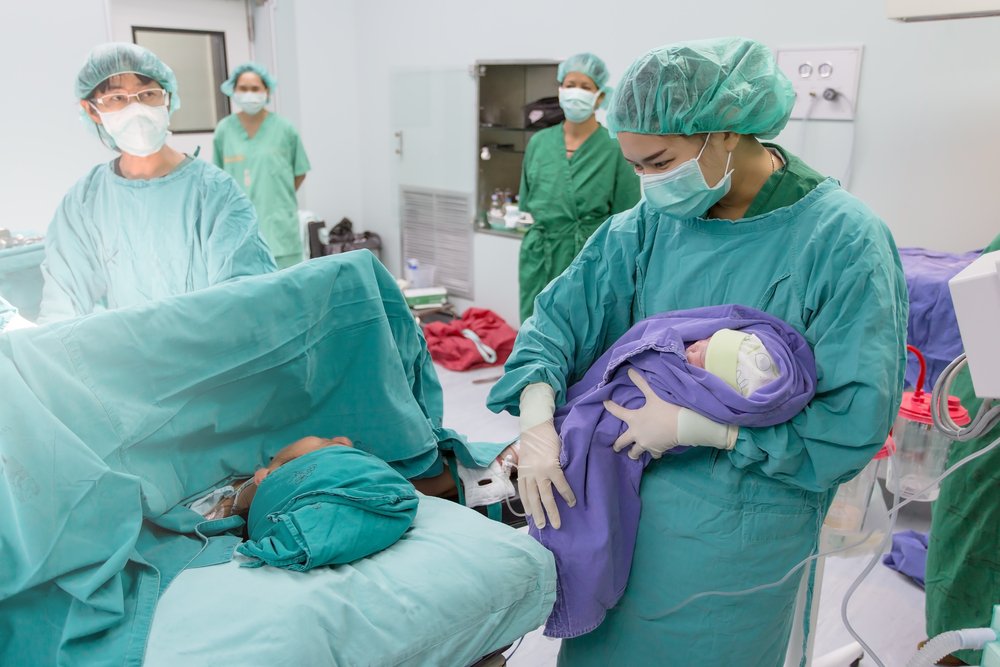
Как только ребёнок родится, его покажут маме, хирург перережет пуповину и достанет плаценту, врач неонатолог оценит состояние малыша по шкале Апгар, его оботрут, взвесят, укутают. Если все с ребёнком хорошо, в большинстве роддомов малыша сразу могут дать маме на руки.
Затем наступает самая долгая часть операции: сшивание всего вместе. Матка представляет собой крупную мышцу с большим количеством кровеносных сосудов, поэтому хирург будет стараться закрыть разрез как можно быстрее и безопаснее, тщательно выискивая любые сгустки крови. Затем хирург сшивать ткани послойно — все, что было разрезано, используя нитки, которые со временем рассасываются.
Обычно этот процесс занимает от 30 до 45 минут, и мама часто засыпает. Пока это происходит, малыш будет уютно лежать в кувезе под присмотром медсестры и неонатолога (он проверит состояние через 10 минут после родов и, при необходимости, через 30).
Чтобы помочь процессу заживления, анестезиолог может дать несколько лекарств, в том числе препарат окситоцина, естественного гормона, который вызывает сокращения матки и помогает е вернуться к своему нормальному размеру после родов.
После кесарева сечения
После того, как матка и разрез будут зашиты, маму перенесут на передвижную кровать и отвезут в послеоперационную палату на несколько часов. Медсестры будут продолжать контролировать частоту сердечных сокращений, артериальное давление и уровень кислорода, а также проверять наличие кровотечения или сильной боли. В большинстве случаев ребёнок тоже будет там, и медсестры могут помочь приложить его к груди (это важно для малыша, а также улучшает сокращение матки).
Большинство молодых мам остаются в роддоме в течение 5-7 дней после кесарева сечения, хотя, если есть какие-либо осложнения, такие как кожная инфекция или высокое кровяное давление, время пребывания может продлиться.
Есть несколько этапов, которые надо пройти, прежде чем маму выпишут: она должна быть в состоянии вставать и ходить, мочиться, контролировать боль с помощью лекарств, есть и испражняться (это важный признак того, что кишечник в порядке). А что будет потом, читайте в статье «Чего ожидать после кесарева сечения».
Кесарево сечение — от античности до нашего времени / Захарова И. Н., Бережная И. В., Сазанова Ю. О., и др. // Педиатрия. Приложение к журналу Consilium Medicum – 2018 – №2
Операция «Кесарево сечение» в экстренном порядке как метод снижения заболеваемости у женщин и новорожденных / С.Ш. Исенова, З.А.Датхаева, Т.А.Кожабекова, и др. // Вестник КазНМУ – 2015 – №3
Кесарево сечение: прошлое и будущее / Доброхотова Ю. Э., Кузнецов П. А., Копылова Ю. В., и др. // Гинекология – 2015 – №3