Будь умным!

Увас вопросы?
Унас ответы 
СЕСТРИНСКОЕ ДЕЛО В ПЕДИАТРИИ СПИСОК МАНИПУЛЯЦИЙ Манипуляция 1 Техника пеленания
новорождённ
Работа добавлена на сайт samzan.ru: 2016-03-13

— 30 —
СБОРНИК МАНИПУЛЯЦИЙ ДЛЯ ПРАКТИЧЕСКИХ ЗАНЯТИЙ ПО УЧЕБНОЙ ДИСЦИПЛИНЕ «СЕСТРИНСКОЕ ДЕЛО В ПЕДИАТРИИ»
СПИСОК МАНИПУЛЯЦИЙ
Манипуляция №1 Техника пеленания новорождённого.
Манипуляция №2 Техника проведения туалета пупочной ранки.
Манипуляция №3 Техника подмывания грудных детей.
Манипуляция №4 Техника обработки слизистой полости рта при стоматитах у детей.
Манипуляция № 5 Техника обработки кожных складок для профилактики опрелости у грудного ребёнка.
Манипуляция № 6 Техника проведения утреннего туалета грудного ребенка.
Манипуляция № 7 Закапывание капель в ухо.
Манипуляция № 8 Техника закапывания капель в нос ребёнку разного возраста Манипуляция № 9 Техника закапывания капель в глаза ребёнку разного возраста Манипуляция № 10 Техника взвешивания детей разного возраста.
Манипуляция № 11 Техника измерение роста детям
Манипуляция № 12 Техника измерения окружности головы, груди, размеров большого родничка. Измерения
окружности головы Манипуляция №13 Техника кормления детей первого года жизни. Кормление из бутылочки
Манипуляция № 14 Техника контрольного взвешивания.

|
Манипуляция №15. Техника проведения гигиенической ванны новорождённому. |
||
|
Манипуляция № 16. |
Техника проведения оздоровительного массажа и гимнастики |
ребёнку грудного |
|
возраста |
||
|
Манипуляция № 17 |
Использование различных способов подачи кислорода ребёнку |
(масочный, |
кислородная палатка, через носовые канюли).
Манипуляция № 18. Техника постановки газоотводной трубки ребёнку грудного возраст
Манипуляция № 19. Техника взятия соскоба с перианальных складок на энтеробиоз.
Манипуляция № 20. Техника промывания желудка ребёнку грудного возраста .
Манипуляция № 21. Техника постановки очистительной клизмы ребёнку различного возраста.
Манипуляция № 22. Техника сбора мочи у ребёнка до года (у девочки грудного возраста).
Манипуляция № 23. Техника постановки согревающего компресса на ухо ребёнку.
Манипуляция № 24. Техника измерения температуры тела у детей различного возраста.
Графическая запись
Манипуляция № 25 Определение частоты дыхательных движений, Измерение артериального давления. Исследование пульса.
Измерение артериального давления у детей.
Манипуляция № 26 Техника взятия мазков со слизистых зева и носа на микрофлору у детей.
Манипуляция №1 Техника пеленания новорождённого.
Цель: профилактическая: поддержание постоянной температуры тела новорождённого ребенка и сохранение целостности кожных покровов.
Показания: после проведения гигиенических процедур (подмывания, купания), перед и после прогулки.
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка.
Техника безопасности:
нельзя оставлять ребенка на пеленальном столе без присмотра, не допускать образования грубых складок на распашонках и пелёнках, не завязывать косынку узлом вокруг шеи ребёнка, не пеленать ребёнка туго.
Подготовка пациента: успокоить ребенка,
Оснащение:

Пеленальный стол Байковое одеяло «Конверт» для прогулки
Фланелевая пеленка 4 тонкие пеленки
Фланелевая и тонкая распашонки Чепчик (шапочка) тонкая или тёплая в зависимости от времени года. Ёмкость с дез. раствором и чистая ветошь
Ёмкость для использованной ветоши
Последовательность действий:
1.Вымойте руки гигиеническим способом.
2.Обработайте пеленальный стол ветошью, смоченной одним из дез средств.
3.Разложите на пеленальном столе байковое одеяло.
4.Накройте его тонкой пеленкой, подогнув ее верхний край под одеяло на 10-15 см.
5.Положите тонкую пеленку, сложенную пополам по диагонали (косынка), выше одеяла
6.Положите на одеяло фланелевую пеленку, а на нее тонкую – на уровне одеяла.
7.Сложите тонкую пеленку в 8 слоев, которая будет выполнять роль подгузника. Уложите полученный подгузник посередине тонкой пелёнки, таким образом, чтобы узкая часть подгузника была ниже верхнего края одеяла на 15 -20см.
8.Положите ребенка на подгузник, так чтобы поясничная область ребёнка располагалась на уровне верхнего края подгузника.
9.Наденьте на ребёнка тонкую распашонку швами наружу. Осторожно поворачивая его на бок, запахните края распашонки на спине, затем поверните его на спину.
10.Наденьте на одну руку ребенка рукав фланелевой распашонки, швами наружу. Осторожно поворачивая его на бок, расправьте распашонку под спиной ребёнка, чтобы не было складок. Поверните его на спину и наденьте второй рукав распашонки. Запахните края распашонки спереди.
11.Подогните аккуратно нижние края обеих распашонок на 3-4 см. Поверните ребёнка на бок и расправьте на спине ребенка загнутые края распашонок.
12.Поднимите нижний край подгузника и проложите его между ног ребенка.
13. Заверните ребёнка в тонкую пеленку прямым пеленанием, проложив нижнюю часть бокового края пеленки между ногами ребенка.
14.Заверните ребёнка во фланелевую пеленку косым пеленанием.
15.Наденьте на головку ребенка косынку по типу «монашки».
16.Заверните ребёнка в одеяло косым пеленанием и закрепите край одеяла спереди или сбоку.
17.Уложите ребёнка в кроватку
Для прогулки
1.Наденьте чепчик или шапочку
2.Уложите ребёнка в «конверт» для прогулки.
3.Положите ребёнка в сумку для переноса новорождённого (коляску)
Примечание: в домашних условиях обработка пеленального стола осуществляется без дез растворов.
Манипуляция №2 Техника проведения туалета пупочной ранки.
Цель: профилактическая: ежедневная обработка пупочной ранки до ее эпителизации для профилактики инфицирования, лечебная: местное лечение омфалита.
Показания: отпадение пуповинного остатка, появление на его месте пупочной ранки;
воспаление пупочной ранки (омфалит).

Противопоказания: нет.
Возможные проблемы: беспокойство ребенка,
Техника безопасности:
нельзя оставлять ребенка без присмотра на пеленальном столе, не ставить приготовленные растворы в непосредственной близости с ребенком. строго соблюдать правила асептики.
нельзя пупочную ранку заклеивать лейкопластырем или накладывать повязку.
Подготовка пациента: положить ребёнка на пеленальный стол, обработанный одним из дез средств и распеленать его.
Оснащение:
Набор стерильных тупферов в крафт—пакете или биксе – 3 шт.
Стерильный пинцет 30 мл 3% раствора перекиси водорода
30 мл 96% раствора этилового спирта
Стерильные перчатки Лоток для сброса, использованного материала.
Ёмкость с дез. раствором и чистая ветошь
Ёмкость для использованной ветоши
Последовательность действий:
1.Вымойте руки гигиеническим способом.
2.Наденьте стерильные перчатки.
3.Внимательно осмотрите дно пупочной ранки, раздвигая указательным и большим пальцами левой руки ее края.
4.Достаньте из бикса или крафт пакета стерильный тупфер
5.Возьмите в правую руку стерильный тупфер, смочите его в 3% растворе перекиси водорода и обработайте дно пупочной ранки. Использованный тупфер сбросьте в лоток для сброса, использованного материала.
6.Возьмите сухой стерильный тупфер (из бикса или крафт пакета) и просушите дно пупочной ранки. Использованн тупфер сбросьте в лоток для сброса, использованного материала.
7.Возьмите третий стерильный тупфер (из бикса или крафт пакета), смочите его в 96% растворе этилового спирта, и тщательно прижгите им дно пупочной ранки. Использованный тупфер сбросьте в лоток, для сброса, использованного материала.
8.Запеленайте ребенка, согласно алгоритму манипуляции или оденьте его.
Примечание:
1. При появлении патологических изменений (гиперемии, отечности, серозных или серозно—гнойных выделений, кровоточивости) срочно сообщить врачу.
2. При омфалите пупочная ранка обрабатывается 2-4 раза в день.
Манипуляция №3 Техника подмывания грудных детей.
Цель: профилактическая: профилактика заболеваний кожи.
Показания: загрязнение кожи каловыми массами
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка, наличие у ребенка потницы, опрелостей,

Техника безопасности:
не оставлять ребенка без присмотра на столе,
контроль постоянной температуры воды (не выше 370 С), соблюдать правила расположения ребенка на руках при подмывании.
Подготовка пациента: нет
Оснащение:
Чистая пеленка или полотенце
Детское мыло
Ёмкость со стерильным вазелиновым или растительным маслом.
2 стерильных ватных шарика
Водный термометр
Лоток для сброса, использованного материала
Ёмкость для использованного белья

Ёмкость с дез. раствором и чистая ветошь
Ёмкость для использованной ветоши
Последовательность действий:
1.Вымойте руки гигиеническим способом
2.Обработайте пеленальный стол ветошью, смоченной одним из дез средств.
3.Разложите на пеленальном столе комплект для пеленания или комплект чистого нательного белья
4.Приготовьте чистую пеленку или полотенце.
5.Откройте кран и отрегулируйте температуру воды (37-38,5о, С) при помощи водного термометра или под контролем чувствительности кожи внутренней поверхности нижней трети предплечья (медперсонала).
6.Разверните ребенка в кроватке и осмотрите кожные складки.
7.Возьмите ребенка и положите его на левое предплечье таким образом, чтобы голова упиралась в локтевой сгиб, а туловище находилось на предплечье.
Девочку — на спину, лицом вверх, чтобы направление воды было спереди назад,
Мальчика — на спину лицом вверх или на живот — лицом вниз.
1. Правой рукой еще раз проверьте температуру воды, при этом ребёнка держите над раковиной, но не под струей воды. Осторожными движениями правой руки, направленными спереди назад, промойте у ребенка наружные половые органы, ягодицы, паховые складки (у девочек только в этом порядке). При сильном загрязнении используйте детское мыло.
2.Просушите аккуратными промокательными движениями кожу ребенка чистой пеленкой или полотенцем. Использованную пелёнку (полотенце) сбросьте в ёмкость, для использованного белья
3.Положите ребёнка на пеленальный стол
4.Обработайте паховые, ягодичные, а у мальчиков мошоночные складки ватным шариком со стерильным вазелиновым или растительным маслом. Использованные ватные шарики сбросьте в лоток для сброса,
использованного материала
5.Запеленайте ребенка, согласно алгоритму манипуляции или оденьте его.
Манипуляция №4 Техника обработки слизистой полости рта при стоматитах у детей.
Цель: лечебная: ежедневная обработка слизистой оболочки полости рта за 10-15 минут перед каждым кормлением
Показания: наличие у ребёнка стоматитов.

Противопоказания: нет.
Возможные проблемы: беспокойство ребенка грудного возраста, страх манипуляции у ребенка старше одного года. Со стороны матери: недоверие медперсоналу, отказ от выполнения манипуляции, негативное отношение к манипуляции.
Техника безопасности:


Подготовка пациента: успокоить ребенка.
Оснащение:
Бикс со стерильными марлевыми салфетками размером 10×10 cм
Стерильный пинцет Стерильный лоток
Ёмкость с 2% раствором гидрокарбоната натрия или 10% раствором тетрабората натрия Лоток для сброса, использованного материала Ёмкость с дез. раствором и чистая ветошь
Ёмкость для использованной ветоши
Последовательность действий:
1.Вымойте руки гигиеническим способом.
1.Обработайте пеленальный стол ветошью, смоченной одним из дез средств,
2.Положите ребёнка на пеленальный стол (ближе к источнику света),
3.Возьмите стерильным пинцетом стерильную марлевую салфетку из бикса
4.Оберните указательный палец правой руки стерильной марлевой салфеткой, свободный конец которой зажмите в кулаке,
5.Левой рукой возьмите ёмкость с одним из приготовленных растворов и смочите марлевую салфетку над лотком для сброса, использованного материала,
6.Откройте левой рукой рот ребёнку, надавливая на подбородок и, опуская его вниз,
7.Осторожными движениями указательного пальца правой руки с помощью салфетки снимите налеты со слизистой оболочки сначала в преддверии рта (внутренняя поверхность щек и десны), затем в собственно ротовой полости (под языком, спинка языка, твердое небо).
8.Использованную марлевую салфетку сбросьте в лоток для сброса, использованного материала
Манипуляция № 5
Техника обработки кожных складок для профилактики опрелости у грудного ребёнка.
Цель: профилактическая: профилактика опрелостей.
Показания: осуществление гигиенического ухода за новорожденным и грудным ребенком.
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка,
Техника безопасности:
не оставлять ребенка на пеленальном столе без присмотра.
использовать только стерильное вазелиновое или растительное масло

Подготовка пациента:

успокоить ребенка
Оснащение:
Ёмкость (мензурка) со стерильным вазелиновым или растительным маслом
Бикс со стерильными ватными шариками Стерильный лоток Стерильный пинцет Стерильные перчатки
Лоток для сброса, использованного материала Ёмкость с дез. раствором и чистая ветошь
Ёмкость для использованной ветоши 2 чистые пелёнки
Комплект для пеленания или комплект чистого нательного белья: подгузник
(памперс), ползунки, распашонки, кофточка)
Последовательность действий:
1.Вымойте руки гигиеническим способом
1.Осмотрите кожные покровы ребенка,
2.Подмойте ребенка проточной водой (37-38 0 С) при загрязнении кожных покровов каловыми массами или мочой,
3.Подсушите кожные покровы чистой пелёнкой,
4.Уложите ребенка на спину на чистую пеленку,
5.Помойте руки, наденьте стерильные перчатки,
6.Возьмите ватный шарик стерильным пинцетом из бикса, опустите его в мензурку со стерильным маслом комнатной температуры,
7.Достаньте рукой его рукой и слегка отожмите,
8.Осторожными движениями протрите кожные складки в следующей последовательности: заушные, шейные, подмышечные, локтевые, подколенные, паховые, ягодичные, межягодичная,
9.Сбросьте использованный ватный шарик в лоток, для сброса, использованного материала,
10.При необходимости ватный шарик можно поменять.
11.Сбросьте использованный ватный шарик и перчатки в лоток для сброса, использованного материала,
12.Запеленайте ребенка, согласно алгоритму манипуляции или оденьте его.
Примечание:
1. Стерильное вазелиновое масло можно приобрести в аптеке, а растительное приготовить в домашних условиях: взять флакон, налить в него рафинированное растительное масло, закрыть пробкой и опустить в емкость с водой, чтобы уровень воды превышал уровень масла во флаконе, поставить емкость на огонь, довести до кипения, прокипятить в течение 20-30 минут, вынуть флакон с маслом и остудить.
Манипуляция № 6 Техника проведения утреннего туалета грудного ребенка.
В утренний туалет грудного ребёнка входят подмывание, обработка глаз, носовых ходов, наружных слуховых проходов, осмотр полости рта и обработка кожных складок.
Цель: профилактика заболеваний кожи и слизистых.

Показания: осуществление гигиенического ухода за новорожденным и грудным ребенком.
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка.
Техника безопасности:
1.Не оставляйте ребенка на пеленальном столе без присмотра.
2.Не используйте твёрдые предметы с накрученной на них ватой для проведения туалета носа и ушей
Подготовка пациента: успокоить ребенка.
Оснащение:
Фланелевая пелёнка (для покрытия пеленального стола).

Тонкая пеленка для подмывания
Бикс со стерильными ватными шариками и ватными жгутиками.
Стерильный пинцет (в биксе или крафт—пакете)
Стерильный шпатель (в биксе или крафт—пакете)
Ёмкость со стерильным вазелиновым или растительным маслом
Мензурка с кипяченой водой комнатной температуры
Лоток для сброса, использованного материала
Ёмкость, для использованного белья
Ёмкость с дез. раствором и чистая ветошь
Ёмкость для использованной ветоши
Последовательность действий:
1.Вымойте руки гигиеническим способом
1.Обработайте пеленальный стол ветошью, смоченной одним из дез. средств.
2.Разложите на пеленальном столе комплект для пеленания или покройте пеленальный стол фланелевой пелёнкой и приготовьте комплект чистого нательного белья для переодевания ребёнка,
3.Распеленайте или разденьте ребенка в кроватке и осмотрите кожные покровы,
4.Подмойте ребенка согласно алгоритму.
5.Положите ребёнка на пеленальный стол
Обработка глаз.
1.Вымойте руки гигиеническим способом.
1.Возьмите 2 ватных шарика стерильным пинцетом из бикса, опустите их в мензурку с кипяченой водой комнатной температуры. Достаньте рукой один из смоченных ватных шариков и слегка его отожмите.
1.Осторожно протрите один глаз ватным шариком по направлению от наружного угла к внутреннему.
2.Сбросьте использованный шарик в лоток для сброса, использованного материала
3.Затем обработайте таким же образом второй глаз. Сбросьте использованный шарик в лоток для сброса, использованного материала
Обработка носовых ходов.
1.Осмотрите носовые ходы.
2.При наличии у ребёнка корочек в носовых ходах, возьмите стерильным пинцетом из бикса два ватных жгутика
и смочите их в стерильном масле
3.Удалите корочки с помощью ватного жгутика, используя для каждого носового хода отдельный ватный жгутик. Для этого ватный жгутик осторожными вращательными движениями вводится на 1-1,5 см в каждый носовой ход.

4.Сбросьте использованный ватный жгутик в лоток для сброса, использованного материала
5.При необходимости процедуру можно повторить.
6.Вымойте руки гигиеническим способом
Обработка наружных слуховых проходов.
1.Осмотрите ушные раковины и наружные слуховые проходы. Для этого возьмите верхний край ушной раковины
иотведите её вверх и кзади.
2.Если в ушных раковинах и наружных слуховых проходах имеются скопления серы (корочки), обработайте их сухими ватными жгутиками. Для этого ватные жгутики вводятся осторожными вращательными движениями в наружные слуховые проходы.
3.Удалите корочки с помощью ватного жгутика, используя для каждого слухового прохода отдельный ватный жгутик.
4.Сбросьте использованные ватные жгутики в лоток для сброса, использованного материала
5.При необходимости процедуру можно повторить
Осмотр полости рта
1.Откройте рот ребёнку, надавливая на подбородок и опуская его вниз.
2.Осмотрите полость рта ребёнка, используя стерильный шпатель. Осмотр проводите в следующей последовательности: слизистая оболочка боковых поверхностей ротовой полости, поверхности языка и дёсен.
Обработка кожных складок
1.Проведите согласно алгоритму
2.Запеленайте ребенка, согласно алгоритму манипуляции или оденьте его.
Примечание: .При появлении у ребенка признаков острого конъюнктивита (гиперемия склер, светобоязнь, гнойные выделения из глаз) туалет глаз проводится от верхнего века к нижнему
Манипуляция № 7 Закапывание капель в ухо.
Цель: лечебная.
Показания: острые и хронические заболевания среднего и наружного уха по назначению врача.
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка, чувство тревоги и страха, отказ от проведения процедуры. Негативное отношение матери к проведению манипуляции, недоверие медперсоналу.
Техника безопасности:
не оставляйте ребенка без присмотра проверьте целостность пипетки,
проверьте название лекарственного препарата и срок его годности. для каждого пациента используется отдельная стерильная пипетка.
Подготовка пациента:

провести инструктаж о ходе выполнения манипуляции.

Оснащение:
Стерильная глазная пипетка Ушные капли, подогретые до температуры тела
Рыхлые ватные тампоны или салфетки Ёмкость с дез раствором Ёмкость для использованных ватных тампонов
Последовательность действий:
1. Осмотрите наружный слуховой проход. Если имеется гнойное отделяемое, проведите туалет наружного слухового прохода согласно алгоритму.
2.Пациента уложите на бок, больным ухом вверх. Ребенка раннего возраста фиксирует помощник или мать.
3.Правой рукой наберите в пипетку 5-6 капель лекарственного препарата.
4.Левой рукой оттяните ушную раковину, чтобы наружный слуховой проход выпрямился:
детям раннего возраста – немного книзу детям старшего возраста – кверху и кзади.
1.Закапайте капли в ухо, держа пипетку в вертикальном положении и стараясь не касаться слухового прохода.
2.Оставьте ребенка в таком положении 15-20 минут, затем положите в ушную раковину ватный тампон и наклоните голову в сторону больного уха, чтобы капли из него вытекли.
3.Протрите ушную раковину и наружный слуховой проход салфеткой, в слуховой проход введите рыхлый ватный тампон.
4.Обработайте пипетку в соответствии с действующим приказом.
Манипуляция № 8
Техника закапывания капель в нос ребёнку разного возраста
Цель: лечебная.
Показания: по назначению врача при заболеваниях носа
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка, чувство тревоги и страха, отказ от проведения процедуры.
Техника безопасности:
проверьте целостность пипетки, не оставляйте ребенка без присмотра.
перед применением капель проверьте надпись на флаконе, название препарата и срок годности. для каждого пациента используется отдельная стерильная пипетка.
Подготовка пациента:
Успокоить ребенка.
Ребенка раннего возраста уложите на спину, не подкладывая под голову подушку Проведите туалет носа согласно алгоритму.
Ребёнка старшего возраста усадить на стул
Оснащение:
Капли в нос Стерильная глазная пипетка
Ватные тампоны или марлевая салфетка.
Ёмкость с дез раствором
Перечень видов производственных работ, манипуляций в отделениях необходимых для выполнения программы практики для специальности 34.02.01 сестринское дело по дисциплине сестринская помощь пациентам детского возраста
-
Измерение температуры тела
-
Исследование пульса
-
Подсчет частоты дыхательных движений (ЧДД)
-
Измерение длины тела
-
Измерение массы тела
-
Измерение окружности головы
-
Оценка нервно-психического развития
-
Шкала Апгар
-
Клеммирование остатка пуповины
-
Профилактика офтальмии
-
Подготовка матери и ребенка к кормлению грудью
-
Введение БЦЖ вакцины
-
Введение вакцины против гепатита В
-
Утренний туалет новорожденного и грудного ребенка
-
Гигиеническая ванна для грудного ребенка
-
Подмывание ребенка первого года жизни
-
Применение грелок для согревания недоношенных
-
Кормление ребенка из рожка
-
Кормление недоношенного ребенка через зонд
-
Обработка остатка пуповины
-
Обработка пупочной ранки
-
Расчет суточного и разового количества пищи
23.Составление меню ребенку первого года жизни
24. Проведение контрольного взвешивания
25.Ведение пищевого дневника
26.Определение размеров большого родничка
27. Постановка очистительной клизмы новорожденному и грудному ребенку
28. Заполнение и использование пузыря со льдом
29. Постановка газоотводной трубки
30. Постановка горчичников
31.Горчичные ножные ванны
32. Горчичное обертывание
33. Наложение согревающего компресса на ухо
34. Обработка волосистой части головы при гнейсе
35. Уход за ногтями ребенка
36. Постановка лекарственной клизмы
37. Взятие мазка из зева и носа
38. Взятие материала на патогенную кишечную флору
39. Соскоб на энтеробиоз
40. Взятие кала на яйца гельминтов
41. Сбор мочи для лабораторных исследований
42. Введение АКДС вакцины
43. Введение полиомиелитной вакцины
44. Введение моновалентной паротитной (коревой) вакцины
45.Введение вакцины «Тримовакс»
46.Постановка пробы Манту
47Введение противодифтерийной сыворотки
48. Оральная регидратация
49. Взятие материала на палочку Борде-Жангу
50. Промывание желудка
51. Оксигенотерапия
52. Проведение непрямого массажа сердца детям различного возраста
53. Поведение искусственного дыхания
54. Ингаляция лекарственных средств через рот
55. Неотложная помощь при гипертермии
56. Неотложная помощь при ларингоспазме
57. Неотложная помощь при судорогах
58. Неотложная помощь при рвоте
59. Неотложная помощь при стенозирующем ларинготрахеите («ложном крупе»)
60. Неотложная помощь при обмороке
61. Неотложная помощь при анафилактическом шоке
62. Неотложная помощь при носовом кровотечении
63. Неотложная помощь при гипогликемической коме
64. Неотложная помощь при гипергликемической коме
65.Неотложная помощь при приступе бронхиальной астмы
66. Сестринское обследование
67. Национальный календарь профилактических прививок
1.ИЗМЕРЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА
Цель; определить температуру тела ребенка.
Оснащение; медицинский термометр, часы, марлевые салфетки, лоток с дезинфицирующим раствором, температурный лист, ручка.
Алгоритм выполнения
-
Объяснить маме (ребенку) цель и ход проведения процедуры, получить согласие.
-
Подготовить необходимое оснащение.
-
Вымыть и осушить руки.
-
Извлечь термометр емкости с дезраствором промыть проточной холодной водой, протереть салфеткой. Встряхнуть, чтобы столбик ртути опустился ниже отметки 35 градусов.
-
Осмотреть подмышечную (паховую) область.
-
Протереть насухо салфеткой область, используемую для термометрии.
-
Поместить ртутный резервуар термометра в паховую (подмышечную) область так, чтобы он полностью охватывался кожной складкой и не соприкасался с бельем.
-
Приложить плечо к грудной клетке и зафиксировать (если измерение в паховой области — нога несколько согнута в тазобедренном суставе и зафиксирована)
-
Засечь время и через 10 минут извлечь термометр и определить его показания
-
Сообщить маме или ребенку результат термометрии.
-
Зафиксировать температуру в температурном листе:
Примечание:
-
каждая клеточка температурного листа соответствует 0,2 градуса,
-
точку, фиксирующую температуру, необходимо ставить в центре, а не по краям клеточки.
-
Термометр встряхнуть, чтобы ртутный столбик опустился в резервуар. Полностью погрузить термометр в лоток с дезраствором.
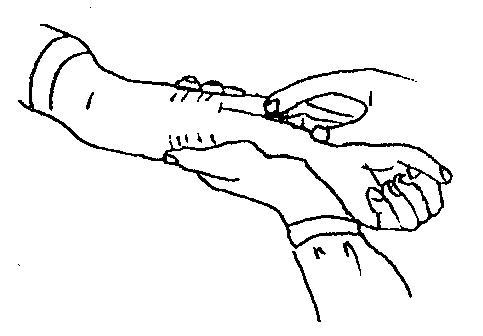
2.ИССЛЕДОВАНИЕ ПУЛЬСА
Цель: определить основные характеристики пульса.
Оснащение: часы, ручка, температурный лист.
Алгоритм выполнения
-
Познакомить маму/ребенка с ходом исследования, установить доброжелательные отношения.
-
Обеспечить спокойную обстановку.
-
Вымыть и осушить руки.
-
Удобно уложить или усадить ребенка, при этом кисть и предплечье не должны быть «на весу».
-
Слегка прижать 2, 3, 4-м пальцами лучевую артерию (1-й палец находится со стороны тыла кисти) и почувствовать пульсацию артерии.
Примечание:
-
у детей до 1 года пульс чаще определяют на височной артерии;
-
у детей старше 2-х лет – на лучевой артерии;
-
у детей первых лет жизни исследование проводят 2 и 3-м пальцами;
-
пульс у детей можно исследовать также на плечевой, сонной и бедренной артериях.
-
Взять часы и подсчитать пульс строго за 1 минуту.
-
Прижать артерию немного сильнее к лучевой кости и определить напряжение пульса.
Примечание:
-
если пульсация ослабевает при умеренном нажатии – напряжение хорошее;
-
если полностью прекращается – напряжение слабое;
-
если пульсация не ослабевает – пульс напряженный.
-
Записать результаты исследования в температурный лист.
-
Вымыть и осушить руки.
3. ПОДСЧЕТ ЧАСТОТЫ ДЫХАТЕЛЬНЫХ ДВИЖЕНИЙ (ЧДД)
Цель: определить основные характеристики дыхания.
Оснащение: часы, ручка, температурный лист.
Обязательное условие: считать строго за 1 минуту, в состоянии покоя.
Алгоритм выполнения
-
Познакомить маму/ребенка с ходом исследования, установить доброжелательные отношения.
-
Обеспечить спокойную обстановку.
-
Вымыть и осушить руки.
-
Удобно уложить ребенка, чтобы видеть его грудь и живот (желательно чтобы грудной ребенок спал).
-
Осуществить визуальное наблюдение за движениями грудной клетки и передней брюшной стенки.
-
Определить тип дыхания и подсчитать дыхательные движения строго за 1 минуту.
-
Если визуальный подсчет дыхательных движений невозможен, то положить руку на грудную клетку или живот ребенка в зависимости от возраста и подсчитать частоту дыхательных движений строго за 1 минуту.
Примечание: у маленьких детей для подсчета числа дыханий можно использовать мягкий стетоскоп.
-
Записать результаты исследования в температурный лист.
-
Вымыть и осушить руки.
4. ИЗМЕРЕНИЕ ДЛИНЫ ТЕЛА (у детей до 1-го года)
Цель: оценить физическое развитие.
Оснащение: горизонтальный ростомер, пеленка, резиновые перчатки, емкость с дезинфицирующим раствором, ветошь, бумага, ручка.
Алгоритм выполнения
-
Объяснить маме/родственникам цель исследования
-
Установить горизонтальный ростомер на ровной устойчивой поверхности шкала «к себе»
-
Подготовить необходимое оснащение
-
Вымыть и осушить руки, надеть перчатки
-
Обработать рабочую поверхность ростомера дезраствором с помощью ветоши
-
Постелить пеленку (она не должна закрывать шкалу и мешать движению подвижной планки)
-
Уложить ребенка на ростомер головой к неподвижной планке
-
Выпрямить ноги легким нажатием на колени
-
Придвинуть к стопам, согнутым под прямым углом, подвижную планку ростомера
-
По шкале определить длину тела ребенка
-
Убрать ребенка с ростомера
-
Записать результат
-
Сообщить результат маме
-
Убрать пеленку с ростомера
-
Протереть рабочую поверхность ростомера дезраствором
-
Снять перчатки, вымыть и осушить руки
ИЗМЕРЕНИЕ ДЛИНЫ ТЕЛА ( дети старше года )
Цель: оценить физическое развитие.
Оснащение: вертикальный (станковый) ростомер, резиновые перчатки, емкость с дезинфицирующим раствором, ветошь, бумажная салфетка одноразового применения, бумага, ручка.
Алгоритм выполнения
-
Объяснить маме/родственникам цель и ход исследования, получить согласие мамы
-
Подготовить необходимое оснащение
-
Откинуть «скамеечку» ростомера
-
Вымыть и осушить руки, надеть перчатки
-
Обработать рабочую поверхность ростомера дезраствором с помощью ветоши
-
Постелить на нижнюю площадку салфетку одноразового применения
-
Поднять подвижную планку ростомера
-
Предварительно сняв обувь, помочь ребенку правильно стать на площадке ростомера:
-
установить 4 точки касания: пятки, ягодицы, межлопаточная область, затылок;
-
расположить голову так, чтобы наружный угол глаза и козелок располагались на одной горизонтальной линии.
-
Опустить подвижную планку ростомера (без надавливания) к голове ребенка
-
Определить длину тела по нижнему краю планки (по правой шкале делений)
Примечание: в возрасте 1-3 лет в качестве площадки ростомера используют его откидную скамеечку, и отсчет длины тела проводят по левой шкале делений
-
Помочь ребенку сойти с ростомера
-
Записать результат
-
Сообщить результат ребенку/маме
-
Убрать салфетку с ростомера
-
Протереть рабочую поверхность ростомера дезраствором
-
Снять перчатки, вымыть и осушить руки
5. ИЗМЕРЕНИЕ МАССЫ ТЕЛА ( возраст до 2 лет )
Цель: оценить адекватности питания ребенка; оценить физическое развитие.
Оснащение:
-
чашечные весы;
-
резиновые перчатки;
-
емкость с дезинфицирующим раствором, ветошь; бумага, ручка.
Обязательное условие: взвешивать ребенка натощак, в одно и тоже время, после акта дефекации.
Алгоритм выполнения
-
Объяснить маме/родственникам цель исследования
-
Установить весы на ровной устойчивой поверхности
-
Подготовить необходимое оснащение
-
Проверить, закрыт ли затвор весов.
-
Вымыть и осушить руки, надеть перчатки
-
Обработать чашу весов дезраствором с помощью ветоши
-
Постелить на чашу весов сложенную в несколько раз пеленку (следить, чтобы она не закрывала шкалу и не мешала движению штанги весов)
-
Установить гири на нулевые деления
-
Открыть затвор
-
Уравновесить весы с помощью вращения противовеса (уровень коромысла должен совпадать с контрольным пунктом)
-
Закрыть затвор
-
Уложить ребенка на весы головой к широкой части (или усадить)
-
Открыть затвор
-
Передвинуть «килограммовую» гирю, расположенную на нижней части весов, до момента падения штанги вниз, затем сместить гирю на одно деление влево
-
Плавно передвинуть гирю, определяющую граммы и расположенную на верхней штанге, до положения установления равновесия
-
Закрыть затвор и снять ребенка с весов
-
Записать показатели массы тела ребенка (фиксируются цифры слева от края гирь.)
-
Убрать пеленку с весов
-
Протереть рабочую поверхность весов дезраствором
-
Снять перчатки, вымыть и осушить руки
ИЗМЕРЕНИЕ МАССЫ ТЕЛА (возраст старше 2 лет )
Цель: оценить адекватность питания ребенка;
оценить физическое развитие.
Оснащение:
-
медицинские весы;
-
резиновые перчатки;
-
бумажная салфетка одноразового применения;
-
емкость с дезинфицирующим раствором, ветошь;
-
бумага, ручка.
Обязательное условие:взвешивать ребенка натощак, в одно и тоже время, после акта дефекации.
Алгоритм выполнения
-
Объяснить ребенку/родственникам цель исследования
-
Установить весы на ровной устойчивой поверхности
-
Подготовить необходимое оснащение
-
Проверить, закрыт ли затвор весов.
-
Вымыть и осушить руки, надеть перчатки
-
Обработать площадку весов дезраствором с помощью ветоши
-
Постелить на площадку весов салфетку
-
Установить гири на нулевые деления
-
Открыв затвор
-
Уравновесить весы с помощью вращения противовеса (уровень коромысла должен совпадать с контрольным пунктом)
-
Закрыть затвор
-
Предложить и помочь ребенку встать (без обуви) на центр площадки весов
-
Открыть затвор
-
Передвинуть «килограммовую» гирю, расположенную на нижней части весов, до момента падения штанги вниз, затем сместить гирю на одно деление влево
-
Плавно передвигать гирю, определяющую граммы и расположенную на верхней штанге, до положения установления равновесия
-
Закрыть затвор и помочь ребенку сойти с площадки весов
-
Записать показатели массы тела ребенка (фиксируются цифры слева от края гирь)
-
Сообщить результат ребенку/маме
-
Убрать салфетку с весов
-
Протереть рабочую поверхность весов дезраствором
-
Снять перчатки, вымыть и осушить руки
6. ИЗМЕРЕНИЕ ОКРУЖНОСТИ ГОЛОВЫ
Цель: оценить физическое развитие; исключить гидроцефалию.
Оснащение:
-
сантиметровая лента;
-
70% этиловый спирт,
-
марлевая салфетка;
-
ручка, бумага.
Алгоритм выполнения
-
Объяснить маме/родственникам цель и ход исследования, получить согласие мамы
-
Подготовить необходимое оснащение
-
Обработать сантиметровую ленту с двух сторон спиртом с помощью салфетки
-
Уложить или усадить ребенка
-
Наложить сантиметровую ленту на голову ребенка по ориентирам:
А) сзади – затылочный бугор;
Б) спереди – надбровные дуги.
Примечание: следите, чтобы палец исследователя не находился между лентой и кожей головы ребенка
-
Определить показатели окружности головы
-
Записать результат
-
Сообщить результат ребенку/маме
7. ОЦЕНКА НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ ( до 1-го года жизни)
Оценка нервно-психического развития детей 1-го года жизни осуществляется по следующим показателям:
1 – зрительные ориентировочные реакции (АЗ – анализация зрительная);
2 – слуховые ориентировочные реакции (АС – анализация слуховая);
3 – эмоции и социальное поведение – Э;
4 – движение (руки и действия с предметами – ДР);
5 – движения общие – ДО;
6 – подготовительные этапы развития речи:
понимание речи – ПР, активная речь – АР;
7 – умения в кормлении и в других режимных процессах, навыки – Н.
Ребенок в возрасте 10 дней:
АЗ – удерживает в поле зрения движущийся предмет (ступенчатое слежение);
АС – вздрагивает и моргает при резком звуке.
Ребенок в возрасте 18-20 дней:
АЗ – удерживает в поле зрения неподвижный предмет (лицо взрослого);
АС – плачущий или кричащий ребенок успокаивается при сильном звуке (слуховое сосредоточение)
Ребенок в возрасте 1 месяц:
АЗ – плавное прослеживание движущегося предмета;
АС – длительное слуховое сосредоточение (прислушивается к голосу взрослого, к звуку игрушки);
Э – первая улыбка в ответ на разговор взрослого;
ДО – лежа на животе, пытается поднимать и удерживать голову (до 5 сек.);
АР – издает отдельные звуки в ответ на разговор с ним.
Ребенок в возрасте 2 месяца:
АЗ – длительное зрительное сосредоточение: смотрит на привлекший внимание неподвижный предмет или лицо взрослого, длительно следит за движущейся игрушкой или взрослым;
АС – ищущие повороты головы при длительном звуке, поворачивает голову в сторону голоса взрослого;
Э – быстро отвечает на разговор с ним улыбкой, длительное зрительное сосредоточение на другом ребенке;
ДО – лежа на животе, поднимает и некоторое время удерживает голову (не менее 5 сек.);
АР – повторно произносит отдельные звуки.
Ребенок в возрасте 3 месяца:
АЗ – зрительное сосредоточение в вертикальном положении на руках у взрослого (на лице говорящего с ним взрослого , на игрушки);
Э – отвечает комплексом оживления на эмоциональное общение с ним (разговор), ищет глазами ребенка, издающего звуки;
ДР – случайно наталкивается руками на игрушки, низко висящие над грудью;
ДО – лежит на животе, опираясь на предплечья и высоко подняв голову (1 минута).
Ребенок в возрасте 4 месяца:
АЗ – узнает мать или близкого человека (радуется);
АС – поворачивает голову в сторону невидимого источника звука и находит его глазами;
Э – во время бодрствования часто и легко возникает «комплекс оживления», громко смеется в ответ на эмоциональное речевое общение, ищет взглядом другого ребенка, рассматривает, радуется, тянется к нему;
ДР – рассматривает, ощупывает, захватывает низко висящие над грудью игрушки;
ДО – удерживает голову в вертикальном положении (на руках у взрослого), при поддержке под мышки крепко упирается о твердую опору ногами, согнутыми в тазобедренном суставе;
РА – гулит;
Н – во время кормления придерживает руками грудь матери или бутылочку.
Ребенок в возрасте 5 месяцев
АЗ – отличает близких людей от чужих по внешнему виду (по- разному реагирует на лицо знакомого и незнакомого взрослого);
АС – узнает голос матери или близкого человека, различает строгую и ласковую интонацию обращенной к нему речи, по-разному реагирует;
Э – радуется ребенку, берет у него из рук игрушки, гулит;
ДР – берет игрушку из рук взрослого, удерживает игрушку в руке;
ДО – долго лежит на животе, подняв корпус и опираясь на ладони выпрямленных рук, переворачивается со спины на живот, ровно, устойчиво стоит при поддержке под мышки;
РА – подолгу певуче гулит;
Н – ест с ложки полугустую и густую пищу.
Ребенок в возрасте 6 месяцев:
АС – по-разному реагирует на свое и чужое имя;
ДР – уверенно берет игрушки, находясь в любом положении, и подолгу или занимается, перекладывая из одной руки в другую;
ДО – переворачивается с живота на спину, передвигается, переставляя руки или немного подползая;
РА – произносит отдельные слоги (начало лепета);
Н – хорошо ест с ложки, снимая пищу губами, небольшое количество жидкой пищи пьет из блюдца или чашки.
Ребенок в возрасте 7 месяцев:
ДР – стучит игрушкой, размахивает, перекладывает, бросает ее;
ДО – хорошо ползает (много, быстро, в разных направлениях);
ПР – на вопрос «Где?» находит взглядом предмет, находящийся постоянно в определенном месте (например, часы, куклу);
АР – подолгу лепечет, повторно произносит одни и те же слоги (2-3);
Н – пьет из чашки, которую держит взрослый.
Ребенок в возрасте 8 месяцев:
Э – смотрит на действия другого ребенка, смеется или лепечет;
ДР – игрушками занимается долго и разнообразно, действует ими, в зависимости от их свойств, подражает действиям взрослого с игрушками (толкает мяч, стучит, вынимает);
ДО – сам садится, сидит, ложится, держась руками за барьер, сам встает, стоит и опускается, переступает, держась за барьер;
РП – на вопрос «Где?» находит несколько предметов (2-3) на постоянных местах, по просьбе взрослого, выполняет разученные ранее простые действия;
РА – громко, четко и повторно произносит различные слоги;
Н – ест корочку хлеба, которую сам держит в руке, пьет из чашки, которую держит взрослый.
Ребенок в возрасте 9 месяцев:
АС – плясовые движения под плясовую мелодию;
Э – догоняет ребенка, ползет ему навстречу, подражает действиям другого ребенка;
ДР – с предметами действует по-разному, в зависимости от их свойств (катает, нажимает, вынимает);
ДО – переходит от одного предмета к другому, слегка придерживаясь за них руками;
РП – на вопрос «Где?» находит несколько знакомых предметов в разных местах, независимо от их постоянного местоположения, знает свое имя, оборачивается на зов;
РА – подражает взрослому, повторяя за ним слоги, которые уже есть в лепете;
Н – хорошо пьет из чашки, слегка придерживая ее руками, формируется навык опрятности (спокойно относится к процессу высаживания на горшок).
Ребенок в возрасте 10 месяцев
Э – действует рядом с ребенком или одной игрушкой с ним;
ДР – самостоятельно и, по просьбе взрослого, выполняет разученные с игрушками действия: вынимает, вкладывает, открывает, закрывает, катает, действия с предметами принимают устойчивый характер;
ДО – входит на невысокую поверхность или горку, держась за перила, и сходит с нее, идет вперед с поддержкой за обе руки;
РП – по просьбе «Дай!» находит и дает знакомые предметы; по вербальной просьбе взрослого, выполняет более сложные разученные действия и движения: «Догоню-догоню», «Сорока-ворона», играет в прятки и др.);
РА – подражая взрослому, повторяет за ним новые слоги, которых не было в его лепете;
Н – закрепляются умения, приобретенные в 9 месяцев.
Ребенок в возрасте 11 месяцев:
Э – радуется приходу детей; избирательное отношение к детям;
ДР – овладевает новыми действиями с предметами и начинает выполнять их по слову взрослого: накладывает кубик на кубик, снимает и надевает кольца с большими отверстиями на стержень;
ДО – стоит самостоятельно; делает первые самостоятельные шаги;
РП – по словесной инструкции, выполняет разученные действия, не подсказанные предметами (водит куклу, кормит собачку); появляются первые обобщения в понимаемой речи (по словесной просьбе взрослого, находит, дает любую куклу, которую видит среди игрушек, любой мяч, все машины, часы);
РА – произносит первые слова-обозначения, например: «Дай, мама, би-би»;
Н – закрепляются приобретенные в 9 месяцев умения и навыки.
Ребенок в возрасте 12 месяцев:
АЗ – различает две контрастные формы предметов (подбор по образцу), узнает на фотографии знакомого взрослого;
Э – протягивает другому ребенку игрушку, сопровождая это смехом и лепетом, ищет игрушку, спрятанную другим ребенком;
ДР – выполняет самостоятельно разученные действия с игрушками: катает, водит, кормит; переносит действия, разученные с одним предметом, на другой (водит, кормит, баюкает куклу, кошку, зайца);
ДО – ходит самостоятельно (без опоры);
ПР – понимает (без показа) название нескольких предметов, действий, имена детей и взрослых, выполняет отдельные поручения (принеси, найди, отдай тете, положи на место); понимает слово нельзя (прекращает действие); некоторые слова в понимаемой речи приобретают обобщенный характер; по вербальной просьбе взрослого, выполняет разученные ранее действия с игрушками;
РА – подражая взрослому, легко произносит новые слоги; произносит 5-10 облегченных слов;
Н – самостоятельно пьет из чашки (берет ее руками и пьет).
8. ШКАЛА АПГАР
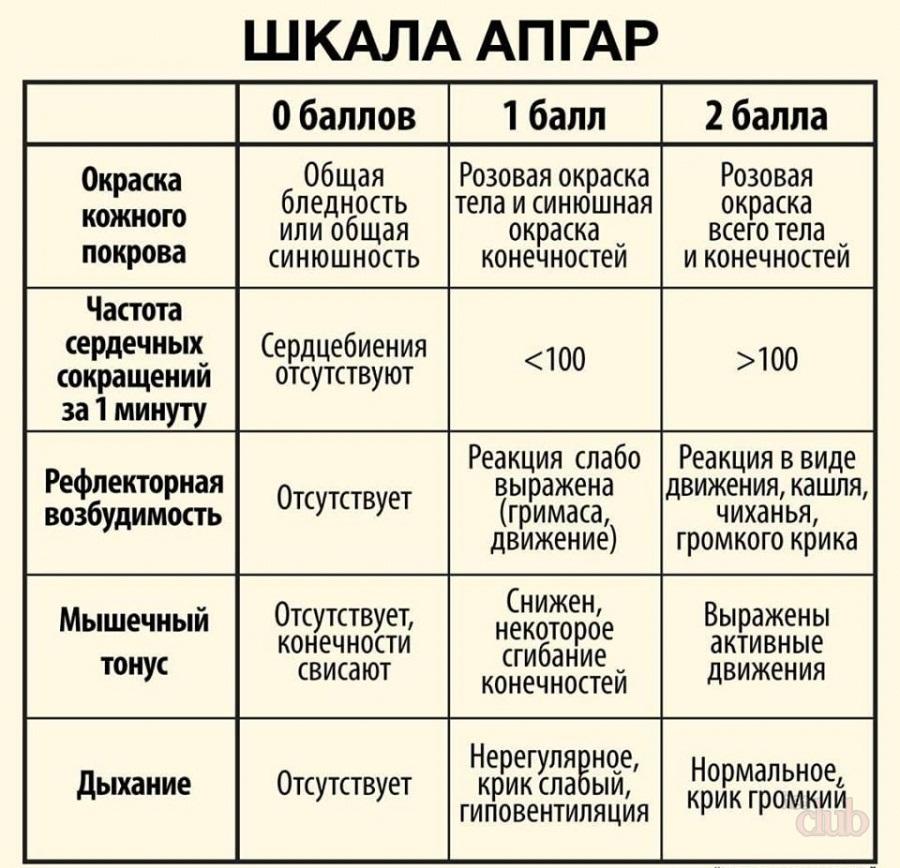
Расшифровка шкалы Апгар:
От 0 до 2-х баллов.
Жизнеспособность ребенка находится под угрозой. Требуются незамедлительные реанимационные мероприятия.
3-4.
Так оценивают обычно недоношенных деток. Если на 5-й минуте состояние не улучшается, требуется реанимация, а также особое внимание и уход в первые недели жизни.
5-6.
Состояние новорожденного считают удовлетворительным. Ребенку потребуется внимательное наблюдение со стороны медиков в первую неделю жизни.
Если состояние на 5-й минуте жизни улучшилось до 7-8 баллов по шкале Апгар, то пребывание в реанимации не требуется.
7-9.
Оптимизированная оценка жизнеспособности ребенка. Малыш хорошо перенес роды, не входит в группу риска. Врачи следят лишь за тем, чтобы наладился процесс кормления и набора веса.
Если у мамы достаточно молока и ребенок прибавляет в весе, то его состоянию ничто не угрожает.
10
Высшая оценка по шкале Апгар. При естественных родах ребенок редко получает высший балл по всем показателям.
9.КЛЕММИРОВАНИЕ ОСТАТКА ПУПОВИНЫ
Алгоритм выполнения:
-
Вымыть и осушить руки
-
Надеть стерильные перчатки
-
Наложить стерильные зажимы на пуповину примерно через 1 минуту после рождения ребенка
-
Перерезать пуповину стерильными ножницами
-
Через 2 часа после рождения ребенка на пеленальном столе наложить стерильную одноразовую клемму на расстоянии 0,3 — 0,5 см от пупочного кольца.
-
Обработка культи пуповины антисептиками, антибиотиками нецелесообразна.
10. ПРОФИЛАКТИКА ОФТАЛЬМИИ
Цель – предупреждение попадания инфекции
Оснащение:
-
20% раствор альбуцида.
-
Стерильные пипетки в мензурке.
-
Стерильные ватные шарики.
-
Пинцет.
-
Почкообразный лоток (2шт.).
-
Перчатки.
-
Дезинфицирующий раствор, ветошь.
-
Мешок для грязного белья.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Обработать пеленальный столик дезинфицирующим раствором.
-
-
Вымыть и осушить руки, надеть перчатки.
-
Расстелить пеленку.
-
Уложить ребенка на пеленальный стол.
-
Выполнение процедуры.
-
-
Положить пинцетом в левую руку ватный тампон.
-
Набрать лекарственный раствор в пипетку, удерживая ее вертикально.
-
-
Правую руку с пипеткой расположить в области лба так, чтобы ребро ладони надежно фиксировало голову ребенка.
-
Пипетку держать под углом 400.
-
-
Оттянуть тампоном нижнее веко.
-
Выпустить из пипетки в глазную щель, ближе к внутреннему углу глаза, одну каплю лекарственного раствора. Через несколько секунд ввести вторую каплю.
-
Сбросить тампон в лоток для использованного материала.
-
Закапать второй глаз, используя другой тампон, следуя тем же правилам.
Завершение процедуры.
-
Погрузить использованную пипетку в дезраствор.
-
Убрать пеленку с пеленального столика и поместить ее в мешок для грязного белья.
-
Протереть рабочую поверхность пеленального стола дезраствором.
-
Снять перчатки, вымыть и осушить руки.
-
Сделать запись о введении лекарственного средства и реакции пациента.
-
Через 2 часа повторить всю процедуру в полном объеме.
11. ПОДГОТОВКА МАТЕРИ И РЕБЕНКА К КОРМЛЕНИЮ ГРУДЬЮ
Цель: обеспечить инфекционную безопасность во время кормления грудью; создать ребенку комфортное состояние во время кормления.
Оснащение: косынка, маска; мыло, полотенце; пеленка; стерильная посуда для сцеживания грудного молока; скамеечка под ногу матери; набор для пеленания; стерильное растительное масло; ватные жгутики.
Обязательные условия:
-
кормить ребенка в спокойной обстановке, в спокойном расслабленном состоянии;
-
после кормления 2—3 минуты подержать ребенка в вертикальном положении, после чего положить на правый бок (или голову повернуть на бок);
-
обучить мать правилам подготовки ее и ребенка к кормлению, правилам кормления грудью
Алгоритм выполнения
-
Объяснить маме необходимость и смысл ее подготовки к кормлению:
-
надеть косынку, марлевую маску;
-
помыть руки с мылом;
-
обмыть грудь теплой водой и осушить, полотенцем;
-
удобно сесть на кресло или стул с подлокотниками, поставить под ногу (со стороны молочной железы, из которой планируется кормить ребенка) скамеечку;
-
положить на колени чистую пеленку для ребенка;
-
расположить в пределах досягаемости баночку для сцеживания грудного молока
-
Перепеленать ребенка.
-
При необходимости прочистить носовые ходы
-
Перед кормлением необходимо сцедить несколько капель молока
-
При сосании ребенок должен захватывать не только сосок, но и ореолу (околососковый кружок)
-
Молочная железа матери не должна закрывать носовые ходы ребенка
-
При каждом кормлении прикладывать ребенка (по возможности) только к одной груди
-
Следить, чтобы во время кормления ребенок активно сосал грудь (если ребенок заснул — будить его)
-
Удерживать малыша у груди не более 20 — 30 минут
-
После кормления сцедить молоко «до последней капли» и обязательно обмыть грудь теплой водой и осушить
12. ВВЕДЕНИЕ БЦЖ ВАКЦИНЫ
Цель: профилактика туберкулеза
Оснащение: стерильный столик с ватными шариками, салфетками, пинцетом, резиновые перчатки, вакцина БЦЖ с растворителем, мензурка — для помещения в нее ампулы с вакциной, светозащитный конус из черной бумаги, 2 шприца — туберкулиновый и на 2 мл, контейнер для сбрасывания шприцов, емкость с дезраствором для отработанного материала, 70% этиловый спирт.
Алгоритм выполнения.
1. Организовать выполнение 1-4 принципов иммунопрофилактики (см. принципы иммунопрофилактики)
2. Объяснить маме цель и ход проведения процедуры.
3. Подготовить оснащение.
4. Обработать руки гигиеническим способом, надеть стерильные резиновые перчатки.
5. Достать из упаковки ампулы с вакциной и растворителем, протереть шейки ампул ватным шариком с 70% спиртом и надрезать наждачным диском.
6. Накрыть стерильной салфеткой ампулу и надломить.
7. Отработанные ватные шарики, салфетку сбросить в емкость с дезраствором
8. Ампулы поставить в мензурку.
9. Вскрыть упаковку шприца на 2 мл, надеть иглу, снять колпачок и набрать в шприц 2 мл растворителя из ампулы.
10. Ввести растворитель осторожно, по стеночке в ампулу с вакциной БЦЖ и перемешать вакцину возвратно-поступательными движениями поршня в шприце.
11. Сбросить шприц в контейнер.
12. Оставить готовый раствор вакцины БЦЖ на 5-6 мин в мензурке, затем проверить состояние вакцины на свету.
13. Вскрыть упаковку туберкулинового шприца, надеть иглу, снять с нее колпачок и набрать в шприц 0,2 мл растворенной вакцины БЦЖ.
14. Ампулу с оставшейся вакциной возвратить в мензурку и прикрыть стерильным марлевым колпачком и светозащитным конусом.
15. Взять пинцетом со стерильного столика салфетку и выпустить в нее воздух из шприца и так, чтобы в шприце осталось вакцины в дозе 0,1 мл (салфетку положить в дезраствор). Положить шприц внутрь стерильного столика.
16. Обработать наружную поверхность средней трети левого плеча пациента ватным шариком, смоченным в 70% этиловом спирте и сбросить шарик в емкость с дезраствором. Ждать пока спирт высохнет.
17. Растянуть 1 и 2 пальцами левой руки кожу инъекционного поля и ввести иглу срезом вверх под углом 100-150 и медленно внутрикожноввести вакцину под контролем образования лимонной корочки.
18. Извлечь иглу, место инъекции спиртом не обрабатыватьи сбросить шприц в контейнер.
19. Снять перчатки и сбросить их в контейнер.
20. Вымыть и осушить руки.
21. Организовать выполнение 6-7 принципов иммунопрофилактики.
13. ВВЕДЕНИЕ ВАКЦИНЫ ПРОТИВ ВИРУСНОГО ГЕПАТИТА В
Цель: активная иммунизация ребенка, профилактика заболевания гепатитом.
Оснащение: проточная вода, мыло, полотенце, перчатки, вакцина, одноразовые шприцы, иглы, стерильный материал, стерильный пинцет, спирт, емкость с дез.раствором, лоток.
Алгоритм выполнения.
-
Осмотреть ребенка.
-
Вымыть руки, надеть перчатки.
-
Проверить ампулу или флакон прививочного материала на целостность, срок годности, количество доз вакцины.
-
Встряхнуть флакон или ампулу с вакциной до получения равномерной взвеси.
-
Вскройте ампулу и наберите прививочную дозу вакцины (0,5 мл) из ампулы или флакона с соблюдением всех правил асептики
-
Обработайте место инъекции 70% спиртом.
-
Введите вакцину внутримышечно детям старшего возраста в дельтовидную мышцу, новорожденным и детям младшего возраста – в передне-боковую поверхность бедра.
-
Извлеките иглу и обработайте место инъекции 70% спиртом.
-
Опустите использованный шприц и ватные тампоны в дез.раствор.
-
Вымойте руки, сбросьте перчатки в дез.раствор.
-
Внесите данные о вакцинации в карту профилактических прививок (063/у) и в историю развития ребенка (ф. 112/у) с указанием даты вакцинации, дозы, номера, серии, учреждения–изготовителя, реакции на прививку.
-
Наблюдайте ребенка после прививки в течение 30 минут.
14. УТРЕННИЙ ТУАЛЕТ НОВОРОЖДЕННОГО И ГРУДНОГО РЕБЕНКА
Цель: соблюдение гигиены тела, формирование навыков чистоплотности, обеспечение универсальной потребности ребенка «быть чистым», обеспечение гигиенического комфорта
Оснащение:
-
Ватные шарики;
-
Ватные жгутики;
-
Емкость с кипяченной водой
-
Бутылочка со стерильное растительное масло;
-
Чистый набор для пеленания или одежда (распашонка, кофточка, ползунки);
-
Пеленальный стол с матрацем;
-
Лоток;
-
Перчатки;
-
Дезинфицирующий раствор;
-
Мешок для грязного белья.
Алгоритм выполнения.
-
Объяснить маме и родственникам цель и ход проведения процедуры
-
Подготовить необходимое оснащение.
-
Вымыть и осушить руки, надеть перчатки.
-
Обработать пеленальный столик дезинфицирующим раствором и постелить на него пеленку.
-
Раздеть ребенка (при необходимости подмыть) положить на пеленальный стол.
-
Сбросив одежду в мешок для грязного белья
-
Вымыть руки в перчатках
-
Умыть ребенка промокательными движениями ватным тампоном, смоченным кипяченой водой
-
Тампон выбросит в лоток
-
Обработать глаза ребенка от наружного угла глаза к внутреннему тампоном, смоченным кипяченной водой. Для каждого глаза используют отдельный тампон.
-
Тампоны сбросить в лоток.
-
Аналогично обработке просушить глаза сухими ватными тампонами. Для каждого глаза использовать отдельный тампон
-
Тампоны сбросить в лоток
-
Вращательными движениями прочистить носовые ходы тугими ватными жгутиками, смоченными в стерильном растительном масле или кипяченной воде (для каждого нового хода использовать отдельный жгутик).
-
Жгутики выбросить в лоток.
-
Вращательными движениями прочистить слуховые проходы тугими ватными жгутиками, смоченными в стерильном растительном масле (для каждого слухового хода использовать отдельный жгутик. Уши ребенку обрабатывать 1 раз в неделю или по мере необходимости.
-
Жгутик сбросить в лоток
-
Открыв рот ребенка, слегка нажав на подбородок, осмотреть слизистую оболочку полости рта.
-
Обработать естественные складки кожи ватными тампонами смоченными в стерильном растительном масле. Обрабатывать в строгой последовательности: заушные шейные подмышечные локтевые лучезапястные подколенные голеностопные паховые ягодичные
-
Тампоны сбросить в лоток.
-
Одеть ребенка и уложить в кроватку.
-
Убрать пеленку с пеленального стола и поместить её в мешок для грязного белья.
-
Протереть рабочую поверхность пеленального стола дезраствором.
-
Снять перчатки, вымыть и осушить руки
15. ГИГИЕНИЧЕСКАЯ ВАННА ДЛЯ ГРУДНОГО РЕБЕНКА
Цель: удовлетворение универсальной потребности ребенка «быть чистым», соблюдение гигиены тела, закаливание ребенка.
Оснащение;
-
Ванночка для купания.
-
Пеленка для ванны.
-
Кувшин для воды.
-
Водный термометр.
-
Фланелевая рукавичка.
-
Детское мыло или флакон с 5% раствором перманганата калия.
-
Большое махровое полотенце.
-
Чистый набор для пеленания или одежда, расположенные на пеленальном столе.
-
Стерильное растительное масло или детская присыпка.
-
Перчатки.
-
Дезинфицирующий раствор, ветошь.
-
Мешок для грязного белья.
Алгоритм выполнения
-
Объяснить маме (родственникам) цель процедуры.
-
Подготовить необходимое оснащение.
-
Поставить ванночку в устойчивое положение.
-
Вымыть и осушить руки, надеть перчатки.
-
Обработать внутреннюю поверхность ванночки дезинфицирующим раствором. Вымыть ванночку щеткой, ополоснуть кипятком.
-
Протереть пеленальный столик дезинфицирующим раствором и положить на него пеленки.
-
положить на дно ванночки пеленку, сложенную в несколько слоев (края пеленки не должны заходить на боковые стенки ванночки)
-
Положить в ванночку водный термометр, и наполнить её водой на 1А температуры 36-37, на 1/2 или 1/3 часть.
Примечание: а) при заполнении ванны водой чередовать холодную и горячую воду, б) Проводить контроль температуры воды только с помощью термометра, в) при необходимости добавить в воду несколько капель 5% раствора перманганата калия до бледно-розового окрашивания воды.
-
Набрать из ванны воду в кувшин для ополоскивания ребенка.
-
Раздеть ребенка (при необходимости подмыть под проточной водой).
-
Сбросить одежду в мешок для грязного белья.
-
Зафиксировать ребенка левой рукой, охватив кистью его подмышечную область (4 пальца расположены в подмышечной впадине, большим пальцем, охватив плечо сверху и снаружи; затылок и голова ребенка опираются на предплечье медсестры). Большим и средним пальцем правой руки охватить ножки ребенка на уровне голеностопных суставов, указательный палец поместить между ними.
-
Медленно погрузить малыша в воду (сначало ножки и ягодицы тзатем — верхнюю половину туловища). Вода должна доходить до сосков ребенка, верхняя часть груди остается открытой. Освободить правую руку, продолжая удержать левой голову и верхнюю часть туловища ребенка над, водой.
-
Надеть на свободную руку «рукавичку» (при необходимости намылить её детским мылом) и помыть ребенка в следующей последовательности: голова (от лба к затылку), шея, туловище, конечности, особенно тщательно промыть естественные складки кожи. Последними обмыть половые органы и межягодичную складку.
-
Снять рукавичку.
-
приподнять ребенка над водой.
-
Перевернуть ребенка лицом вниз.
-
Ополоснуть малыша водой из кувшина (вода остыла до 35-36 СО. Примечание: желательно иметь помощника
-
Накинуть на ребенка полотенце, положить его осторожно на пеленальный стол.
-
Осушить кожные покровы промокательными движениями.
-
Обработать естественные складки кожи стерильным растительным маслом или детской присыпкой.
-
Одеть ребенка и уложить в кроватку.
-
пеленку с пеленального стола и «рукавичку» поместить в мешок для загрязненного белья («рукавичку» прокипятить).
-
Слить воду из ванночки и сполоснуть её.
-
Обработать внутреннюю поверхность ванночки дезраствором.
-
Снять перчатки, вымыть и осушить руки
16. ПОДМЫВАНИЕ РЕБЕНКА ПЕРВОГО ГОДА ЖИЗНИ
Цель: соблюдение гигиены тела; удовлетворение универсальной потребности ребенка «быть чистым»; формирование навыков чистоплотности.
Оснащение:
-
проточная вода (t37-380С);полотенце или мягкая пеленка;
-
стерильное растительное масло или детская присыпка;
-
чистое белье, расположенное на пеленальном столике;
-
резиновые перчатки;
-
емкость с дезинфицирующим раствором, ветошь.
Обязательные условия:
-
подмывать после дефекации обязательно;
-
подмывать только под проточной водой;
-
после каждого мочеиспускания ребенка не подмывать.
Алгоритм выполнения:
-
Информировать маму о правильном проведении процедуры.
-
Подготовить необходимое оснащение
-
Отрегулировать t воды в кране, проверить её
-
запястьем.
-
Вымыть и осушить руки, надеть перчатки.
-
Обеспечение инфекционной безопасности
-
Снять с ребенка запачканную одежду и сложить в
-
мешок для грязного белья
-
Положить ребенка на левое предплечье и кисть руки.
-
Подмыть под проточной водой.
-
Помнить! Девочек подмывать только движениями
-
спереди назад.
-
Уложив ребенка на пеленальный столик, полотенцем или мягкой пеленкой промокательными движениями, осушить кожу.
-
Смазать паховые, ягодичные складки стерильным
-
растительным маслом или припудрить присыпкой.
-
Запеленать (одеть ребенка).
-
Снять перчатки, вымыть и осушить руки.
17. ПРИМЕНЕНИЕ ГРЕЛОК ДЛЯ СОГРЕВАНИЯ НЕДОНОШЕННЫХ
Цель: обеспечить нормальную температуру тела недоношенного новорожденного.
Оснащение:
-
резиновые грелки 3 шт.;
-
вода 60-70 град;
-
пеленки 3 шт.;
-
одеяло и теплая пеленка.
Алгоритм выполнения
-
Объяснить маме (родственникам) цель и ход выполнения процедуры.
-
Подготовить необходимое оснащение.
-
Заполнить грелку горячей водой 60-700С на 1/3 или 2/3 объема.
-
Вытеснить воздух из грелки, нажав на нее рукой, плотно закрыть пробкой.
-
Опрокинуть грелку горловиной вниз и убедиться в её герметичности.
-
Аналогичным способом приготовить еще 2 грелки.
-
Обернуть каждую грелку пеленкой, сложенной в 4 слоя.
-
Уложить 2 грелки на расстоянии примерно 10см от ребенка завернутого в одеяло. Вдоль туловища с обеих сторон к ногам положить грелку с водой +400С через пеленку.
-
Накрыть ребенка одеялом (температура воздуха под одеялом должна быть 28-30град.)
-
Смену воды в грелках проводить по мере её остывания поочередно.
-
Вылить из грелок воду, обработать их наружную поверхность дезинфицирующим раствором,
-
вымыть и осушить руки.
18. КОРМЛЕНИЕ РЕБЕНКА ИЗ РОЖКА
Цель: обеспечение ребенку полноценного питания.
Показания: невозможность кормления грудью.
Противопоказания: тяжелое состояние ребенка, отсутствие рефлексов сосания и глотания.
Оснащение: стерильные: градуированная стеклянная бутылочка (рожок), соска; толстая игла для прокалывания соски; молоко (молочная смесь) Т 37-40°С; маска, косынка.
Последовательность действий:
1. Тщательно вымыть руки.
2. Матери надеть косынку, маску.
3. Подготовить ребенка к кормлению.
4. Проколоть отверстие в соске раскаленной иглой.
5. Влить в рожок необходимое количество молока на одно кормление.
6. Надеть соску на бутылочку.
7. Проверить скорость истечения молока из бутылочки и ее температуру.
8. Расположить ребенка на руках с возвышенным головным концом.
9. Покормить ребенка, следя за тем, чтобы во время кормления горлышко бутылочки постоянно и полностью было заполнено молоком.
10. Подержать ребенка после кормления вертикально 2-5 минут для удаления из желудка заглоченного во время кормления воздуха.
11. Положить ребенка в кроватку на бок или повернуть голову на бок, наблюдать за ним.
12. Провести обработку бутылочки и соски.
19. Кормление недоношенного ребёнка через зонд
Цель: Обеспечить ребенка необходимым количеством пищи при отсутствии сосательного и глотательного рефлексов.
Оснащение:
1) резиновые перчатки
2) косынка, маска
3) отмеренное необходимое количество молока на 1 кормление, подогретое до t °+37°+38°С.
4) стерильный желудочный катетер
5) зажим
6) стерильный шприц 20 мл
7) лоток

Алгоритм выполнения
1. Объяснить маме цель и ход проведения процедуры.
2. Подготовить оснащение.
3. Обработать руки гигиеническим способом, надеть косынку, маску и стерильные резиновые перчатки.
4. Уложить ребенка на бок с приподнятым головным концом, зафиксировать такое положение с помощью валика.
5. Измерить глубину введения зонда — от мочки уха, до кончика носа, и от кончика носа, до мечевидного отростка. Сделать метку.
6. Присоединить к зонду шприц и проверить его проходимость.
7. Удалить поршень из шприца, а катетер поместить между средним и указательным пальцами левой руки, слепым концом вверх.
8. Заполнить шприц на 1/3 грудном молоком и опуская слепой конец зонда, заполнить молоком, до появления первой капли из слепого отверстия зонда.
9. Зажать катетер зажимом на расстоянии 5-8 см со стороны шприца.
10. Смочить конец катетера в молоке.
11. Вставить зонд в рот по средней линии языка и ввести до метки. Не прилагать усилий и следить нет ли одышки, цианоза
12. Приподняв шприц, снять зажим и медленно ввести молоко в желудок.
13. Зажать катетер большим и указательным пальцем правой руки на расстоянии 2-3 см от ротовой полости и быстрым движением извлечь из желудка.
14. Положить ребенка на правый бок с приподнятым головным концом.
15. Снять перчатки, сбросить их в контейнер и вымыть руки. Использованный инструментарий поместить в дезраствор.
21. ОБРАБОТКА ОСТАТКА ПУПОВИНЫ
Цель: предупреждение обсеменения патогенной микрофлорой пуповинного остатка, профилактика гнойно-септической инфекции.
Оснащение:
— стерильный материал (ватные шарики, марлевые салфетки, деревянные палочки с ватными тампонами) в биксе или крафт-пакетах;
— лоток для стерильного материала;
— лоток для использованного материала;
— 3% раствор перекиси водорода;
— 70% этиловый спирт;
— стерильные пеленки;
— пеленальный столик;
— резиновые перчатки;
— емкость с дезинфицирующим раствором, ветошь.
Алгоритм выполнения
-
Объяснить маме цель и ход ппроведения процедуру.
-
Вымыть и осушить руки, надеть перчатки
-
Подготовить необходимое оснащение.
-
Выложить в лоток стерильный материал из бикса: ватные шарики и марлевые салфетки, деревянные палочки с ватными тампонами.
-
Обработать пеленальный столик дезраствором и постелить на него пеленку.
-
Распеленать ребенка в кроватке.
-
Внутреннюю пеленку развернуть, не касаясь кожи ребенка руками.
-
Вымыть, просушить и обработать руки в перчатках антисептическим раствором.
-
Подмыть ребенка (при необходимости), уложить ребенка на пеленальный стол Сбросить белье в мешок для грязного белья.
-
Вымыть, просушить и обработать руки в перчатках антисептическим раствором
-
Захватить рукой лигатуру, подняв за нее пуповинный остаток вверх
-
Обработать срез пуповинного остатка палочкой с ватным тампоном, смоченным 70% спиртом; затем круговыми движениями весь остаток сверху вниз по направлению к основанию. Примечание:когда пуповинный остаток мумифицируется, сначала обработать его основание, а затем снизу вверх весь остаток
-
Другой палочкой с ватным тампоном, смоченным 5% раствором перманганата калия, обработать пуповинный остаток в той же последовательности, не касаясь кожи живота.
-
Запеленать ребенка.
-
Обработать поверхность матраца кроватки дезраствором
-
Вымыть и осушить руки
-
Уложить ребенка в кроватку
-
Убрать пеленку с пеленального стола и поместить ее в мешок для грязного белья .
-
Протереть рабочую поверхность пеленального стола дезраствором.
-
Снять перчатки, вымыть и осушить руки
21. ОБРАБОТКА ПУПОЧНОЙ РАНКИ
Цель: предупредить инфицирование пупочной ранки
Оснащение:
Стерильные ватные палочки;
лоток для обработанного материала:
3% раствор перекиси водорода;
70% этиловый спирт;
стерильная пипетка;
набор для пеленания, приготовленный на нелокальном столике;
резиновые перчатки;
емкость с дезинфицирующим раствором;
Обязательное условие: при обработке пупочной ранки обязательно растягивать её края (даже при образовавшейся корочке).
Алгоритм выполнения
-
Объяснить маме, родственникам цель и ход проведения процедуры
-
Подготовить необходимое оснащение
-
Уложить ребенка на пеленальном столе
-
Вымыть и осушить руки, надеть перчатки.
-
Обработать пеленальный столик дезраствором и постелить на него пеленку.
-
Хорошо растянуть края пупочной ранки указательным и большим пальцами левой руки.
-
Капнуть из пипетки в ранку 3-5 капель раствора перекиси водорода.
-
Удалить образовавшуюся в ранке «пену» стерильной ватной полочкой движением изнутри кнаружи. Ватную палочку сбросить в емкость «Б» Пипетку в накопитель.
-
Пупочную ранку обработать стерильной ватной палочкой, смоченной 70 % этиловым спиртом, движением изнутри кнаружи, сбросить палочку в ёмкость «Б».
-
Запеленать ребенка и положить в кроватку.
-
Убрать пеленку с пеленального стола и поместить её в мешок для грязного белья. Протереть рабочую поверхность пеленального стола дезраствором.
-
Снять перчатки, вымыть и осушить руки.
22. РАСЧЕТ СУТОЧНОГО И РАЗОВОГО КОЛИЧЕСТВА ПИЩИ
В первые трое суток жизни расчёт суточного объёма пищи
производят исходя из разового объёма (то есть из возможного
объёма желудка ребёнка):
Vсут = Vраз * n
n — количество кормлений зависит от степени недоношенности
и степени тяжести состояния ребёнка.
Vраз.:
1-е сутки жизни — 5 мл;
2-е сутки жизни — 10 мл;
3-и сутки жизни — 15 мл;
С 4-х суток жизни сначала рассчитывают суточный объём
пищи, а затем разовое её количество.
Расчёт суточного объёма пищи с 4-х суток до 14-го дня жизни
по формуле Роммеля:
Vсут = (n + 10) * mр 100
mр — масса тела при рождении в граммах
С 15-го дня жизни расчёт суточного объёма пищи
недоношенным новорождённым проводится так же, как и
доношенным:
Vсут = 1/5 от массы тела (в граммах)
Расчёт разового объёма пищи недоношенным детям зависит
от степени недоношенности:
I степень (mр = 2500 — 2001г.) : 8 раз/сутки (7раз + 1);
II степень (mр = 2000 — 1501г.) : 9 раз/сутки (7раз + 2);
III степень (mр = 1500 — 1001г) : 10 раз/сутки (7раз + 3);
IV степень (mр = 1000 и меньше ) : 10 раз/сутки (7раз + 3);
или внутривенно капельно.
23. Алгоритм составления примерного меню детям грудного возраста
-
Определить ориентировочные часы кормлений
-
Определить суточную и разовую потребность в пище
-
Выделить основной продукт питания (гр. молоко или адаптированная смесь), определить количество прикормов
-
Составить набор разрешенных по возрасту продуктов (прикормы, корригирующие добавки)
-
Рационально распределяя продукты, составить меню на один день
Количество кормлений
Зависит от возраста ребенка:
-
В течении 1-го месяца жизни – рекомендуется принцип свободного вскармливания, т.е. по требованию ребенка 7-10 раз в сутки, в т.ч. при необходимости и ночью.
-
С 1 до 5 мес ребенка кормят 6 раз в сутки через 3,5 часа, ночной перерыв 6,5 час. (6, 930, 13, 1630, 20, 2330).
-
С 5-ти мес до 12 мес кормят 5 раз в сутки через 4 часа, ночной перерыв 8 часов (6, 10, 14, 18, 22)
Расчет количества пищи
1.Для доношенных детей в первые 10 дней жизни для расчета суточного кол-ва питания используют формулу Финкельштейна:
— с массой при рождении ↓ 3200г: 70 мл х n;
— с массой 3200г. и более: 80 мл х n, где n – день жизни ребенка
2.С 10 по 14 день суточное кол-во пищи не изменяется
3.С 2 недельного возраста до 6 месяца жизни суточное кол-во пищи рассчитывают несколькими способами:
-
По потребности в ккал. на 1 кг массы тела ребенка:
До 3 месяцев 120 ккал/ кг; 4-6 мес. – 115ккал/кг; (1литр гр. мол. 700 ккал)
Например: ребенку 1 мес, весит 4 кг – 480ккал; 1000мл – 700 ккал, 480 – х,
х = 480 х 1000 = 685 мл
700
-
По объему от массы тела (менее точный способ)
С 2 до 2 мес. 1/5 массы; с 2 мес. до 4 мес. 1/6 массы; с 4мес. до 6 мес. 1/7 массы, с 6 мес. до 9 мес. 1/8 массы (не более 1л)
Например: ребенку 1 мес, весит 4 кг требуется питания на сутки 1/5 массы → 4000г : 5 = 800мл.
-
Детям до 1 года на сутки дают не больше одного литра.
23. Алгоритм составления меню ребенку первого года жизни
|
Последовательность действий |
Срок введения |
Примечание |
|
|
1. Определение числа и часов кормления |
0-1 мес. – 7 раз ч/з 3 часа 1-5 мес. – 6 раз ч/з 3,5 часа 5-12 мес. – 5 раз ч/з 4 часа |
-первое кормление проводить в 6.00 -новорожденного можно кормить по мере его желания от 6 до 10 раз в сутки, однако к концу периода новорожденности ребенок должен выработать свой режим кормления |
|
|
2. Введение прикормов: — 1-й – овощное пюре — 2-й – молочная каша — 3-й – цельный кефир |
Искусств. вск. |
Естес. и смеш. |
Назначить в часы обеда Назначить в часы обеда «НАД» первым прикормом Назначить в часы обеда «ПОД» первым прикормом |
|
4 5 7 |
5 6 8 |
||
|
3. Мясное пюре |
7 мес. |
— назначать в часы первого прикорма — количество постепенно увеличивать от 5 г до 7 г. — с 10 мес. – фрикадельки — с 12 мес. – паровые котлеты |
|
|
4. Введение корригирующих добавок: — соки + — фруктовое пюре — яичный желток — творог |
4 мес. 4,5 мес. 7 мес. 6 мес. |
— V сут.=Nx 10 (N – число мес.) — Более 100мл в сутки не назначать — Соки не назначать в первое и последнее кормление — До 8 мес. – ¼ часть — После 8 мес. – ½ — Количество постепенно увеличивать от 10г до 50г |
|
|
5. Назначение основного блюда вскармливания |
Грудное молоко (или смесь) вводится в часы, где нет блюда прикорма |
||
|
6. Расчет разового кол-ва |
До 10 дней – по формулам
Доношенный недоношенный Vс = Nx 70 (80) Vс = (N=10) X m/100 После 10 дней – объемный метод 10 дн. – 1, 5 мес. 1/5 массы 1,5-4 мес. 1/6 массы 4-6 мес. 1/7 массы 6-12 мес. 1 литр |
ПОМНИТЬ! Больше 1 литра в сутки ребенок до года получать не должен |
|
|
7. Расчет разового кол-ва |
V раз.= Vсут./ число кормлений |
||
|
8. Расчет кол-ва каждого продукта, водящего в меню |
— Кол-во соков, яичного желтка в общий объем пищи не учитывается — кол-во грудного молока при смешанном вскармливании определяется контрольным кормлением |
24. Проведение контрольного взвешивания
Цель: диагностическая: контроль соответствия количества высосанного ребенком молока за одно грудное кормление и необходимого по возрастной норме.
Показания: 1) Назначение врача. 2) Патологическая потеря веса у ребенка Противопоказания: нет.
Возможные проблемы: беспокойство ребенка,
Техника безопасности: не оставлять ребенка без присмотра на пеленальном столе и весах.
Подготовка пациента:
-
Проверьте носовое дыхание у ребенка, в случае необходимости проведите туалет носовых ходов, согласно алгоритму.
-
При необходимости подмойте ребёнка и перепеленайте его в пелёнки без одеяла или переоденьте его в чистую одежду.
-
Успокойте ребенка.
-
Проследите, чтобы мать вымыла руки с мылом, обмыла молочную железу кипячёной водой комнатной температуры над раковиной и приняла удобное положение (лёжа или сидя).
Оснащение:
-
Горизонтальные весы (электронные или чашечные)
-
Пеленка
-
Ёмкость с дез. раствором и чистая ветошь
-
Ёмкость, для использованной ветоши
Последовательность действий:
-
Обработайте весы ветошью, смоченную дез. раствором и отрегулируйте их.
-
Положите на весы пелёнку, сложенную в несколько раз.
-
Тщательно вымойте руки.
-
Взвесьте ребенка, завернутого в пеленки или одетого в ползунки, тонкую распашонку и фланелевую кофточку.
-
Передайте ребёнка матери для кормления,
-
Запишите результат взвешивания.
-
Проконтролируйте правильность кормления грудью в течение 15-20 минут.
-
Повторно взвесьте ребенка после кормления и передайте его матери.
-
Определите разницу в массе тела, которая будет соответствовать количеству высосанного грудного молока.
-
Запишите результат в «Историю развития ребенка».
Примечание:
-
Время проведения контрольного кормления должно соответствовать режиму кормления данного ребенка.
-
Для достоверности полученных результатов процедуру следует проводить не менее 3-4-х раз в сутки.
25. Ведение пищевого дневника
1. Обучить мать ведению пищевого дневника. С этой целью в дневник записывается каждый новый продукт, вводимый ребенку, и
в течении З дней ведется учет реакции на него организма малыша. Если нет
реакции- делается отметка, что продукт можно давать
2. Выявить аллергические реакции ,возникающие у ребенка в течение дня на введение продуктов питания. Аллергическая реакция развивается преимущественно в первые 2 ч, реже выявляется двойная реакция: слабая в первые 2 ч, максимальная через 4-6 ч и отсроченная 6-8 ч.Ее интенсивность может быть различной.
3. Сопоставить сроки появления реакции со временем приема продукта.
4. Исключить подозреваемые продукты из рациона на 2-3 дня.
5. После угасания симптомов обострения вновь ввести его, лучше натощак. Разовый объем продукта должен соответствовать возрасту ребенка. Возобновление симптомов подтверждает причинную роль этого продукта в заболевании.
6. Исключить из рациона питания выявленные пищевые аллергены.
26. Определение размеров большого родничка
Цель: диагностическая: оценка соответствия физического развития ребёнка возрастной норме.
Показания: оценка физического развития ребёнка в динамике.
Противопоказания: нет.
Возможные проблемы: беспокойство ребенка,
Техника безопасности: Не оставляйте ребенка без присмотра на пеленальном столе
Подготовка пациента: положить ребёнка на обработанный одним из дезсредств пеленальный стол и распеленать или раздеть его, успокоить ребенка.
Оснащение:
-
Сантиметровая лента
-
Ёмкость с дез раствором, чистая ветошь,
-
Ёмкость для использованной ветоши
Последовательность действий:
-
Проверьте четкость обозначений на сантиметровой ленте, целостность ленты.
-
Вымойте руки гигиеническим способом,
-
Обработайте сантиметровую ленту одним из дезрастворов.
Измерения окружности головы
-
Наложите сантиметровую ленту вокруг головы ребенка: сзади – на затылочные бугры, спереди – на уровне надбровных дуг.
-
Определите размер окружности головы ребёнка.
-
Запишите полученный результат в «Историю развития ребенка».
Измерение окружности груди:
-
Наложите сантиметровую ленту сзади – под нижними углами лопаток, спереди – на уровне сосков.
-
Определите размер окружности груди ребёнка.
-
Запишите полученный результат в «Историю развития ребенка».
Измерение размеров большого родничка:
-
Найдите расположение большого родничка между лобными и теменными костями на голове ребенка.
-
Измерьте сантиметровой лентой расстояние между средними точками противоположных краев (сторон) большого родничка.
-
Запишите полученный результат «Историю развития ребенка».
-
Запеленайте ребёнка согласно алгоритму или оденьте его (или отдайте его матери).
27. Постановка очистительной клизмы грудному ребенку
Оснащение:
-
Резиновые перчатки и фартук.
-
Клеенка, пеленка.
-
Полотенце.
-
Резиновый баллончик (№ 1 – 6) с наконечником.
-
Емкость с водой комнатной температуры (20 – 220С).
-
Вазелиновое масло.
-
Лоток для отработанного материала.
-
Горшок.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Постелить клеенку, накрыть ее пеленкой.
-
Выложить полотенце для подсушивания ребенка после проведения процедуры.
-
Вымыть и осушить руки, надеть фартук, перчатки.
-
Взять резиновый баллончик в правую руку и выпустить из него воздух.
-
Набрать в баллончик воду температурой 20 – 220С.
-
новорожденному – 25 – 30 мл.
-
грудному ребенку – 50 – 150 мл.
-
1 – 3 года – 150 – 250 мл.
-
Смазать кончик вазелиновым маслом методом полива.
Выполнение процедуры.
-
Уложить ребенка на левый бок, ноги согнуть в коленных и тазобедренных суставах и прижать к животу.
-
Примечание: ребенка до 6 месяцев можно уложить на спину и приподнять ноги вверх.
-
Раздвинуть ягодицы ребенка 1 и 2 пальцами левой руки и зафиксировать ребенка в данном положении.
-
Расположив резиновый баллончик, ввести наконечник осторожно, без усилий в анальное отверстие и продвинуть его в прямую кишку, направляя его сначала к пупку, а затем, преодолев сфинктеры, параллельно копчику.
-
Медленно нажимая на баллончик снизу, ввести воду и, не разжимая его, извлечь наконечник из прямой кишки (баллончик поместить в лоток для отработанного материала).
-
Левой рукой сжать ягодицы ребенка на 3 – 5 минут.
-
Уложить ребенка на спину, прикрыв промежность пеленкой (до появления стула или позывов на дефекацию).
Завершение процедуры.
-
Подмыть ребенка после акта дефекации, подсушить полотенцем промокательными движениями.
-
Одеть ребенка.
-
Снять фартук, перчатки, поместить в дезраствор.
-
Вымыть и осушить руки.
28. Заполнение и использование пузыря со льдом
I. ПОДГОТОВКА К МАНИПУЛЯЦИИ:
1. Приготовьте оборудование:
-
пузырь для льда,
-
лед в лотке.
-
ложка,
-
емкость водой (14-16°С).
-
полотенце
2. Объясните пациенту ход предстоящей процедуры, спросите согласие па проведение процедуры
3. Заполните пузырь мелко наколотым льдом, долейте, вытесните воздух завинтите пробку.
II ВЫПОЛНЕНИЕ МАНИПУЛЯЦИИ,
1. Оберните пузырь со льдом полотенцем, и положите на нужный участок тела
2. Через 20-30 минут обязательно снимите пузырь и сделайте перерыв на 10-15 минут
III. ОКОНЧАНИЕ МАНИПУЛЯЦИИ.
1. Уберите пузырь для льда, вылейте воду из него и продезинфицируйте пузырь. Спросите у больного о его самочувствии.
2. Вымойте руки
ПРИМЕЧАНИЕ: По мере таяния льда в пузыре воду сливают, а кусочки льда добавляют. Замораживать пузырь, заполненный водой в морозильной камере нельзя, т.к. это может привести к обморожению.
29. Постановка газоотводной трубки
Оснащение:
-
Газоотводная трубка.
-
Вазелиновое масло.
-
Лоток для оснащения.
-
Лоток с водой для контроля отхождения газов.
-
Лоток для использованного материала.
-
Пеленки.
-
Клеенка.
-
Перчатки и резиновый фартук.
Подготовка к процедуре.
-
Вымыть и осушить руки.
-
Надеть фартук и перчатки.
-
Подготовить необходимое оснащение.
-
Сделать на газоотводной трубке метку глубины введения (газоотводная трубка длиной 15 – 30 см., вводится на глубину 10 см.)
-
Постелить в кроватке клеенку, пеленку.
-
Выложить еще 2 пеленки (в одну вкладывается конец газоотводной трубки, другой подсушивается ребенок после подмывания).
-
Смазать вводимый конец газоотводной трубки вазелиновым маслом (методом полива).
-
Раздеть ребенка, оставив рубашку.
Выполнение процедуры.
-
Уложить ребенка в кроватку на левый бок с приведенными к животу ногами.
-
Раздвинуть ягодицы ребенка 1 и 2 пальцами левой руки и зафиксировать ребенка в данном положении.
-
Пережав свободный конец газоотводной трубки, осторожно, без усилий ввести ее правой рукой вращательно-поступательными движениями в анальное отверстие до метки, направляя ее сначала к пупку, а затем, преодолев сфинктеры, параллельно копчику.
-
Проверить отхождение газов, опустив конец газоотводной трубки в лоток с водой.
-
Положить наружный конец газоотводной труби в рыхло сложенную пеленку, провести массаж живота по часовой стрелке, прикрыть ребенка пеленкой.
-
Засечь время. Газоотводную трубку ставят на 30 – 60 минут.
Завершение процедуры.
-
Извлечь газоотводную трубке из прямой кишки, пропустив ее через салфетку и погрузить в дезраствор.
-
Обработать перианальную область ватным шариком, смоченным вазелиновым маслом.
-
Одеть ребенка.
-
Снять фартук, перчатки, поместить их в дезраствор.
-
Вымыть и осушить руки.
30. Постановка горчичников
Оснащение:
-
Горчичники.
-
Лоток с водой 40 – 450С.
-
Лоток со стерильным растительным маслом 37 – 380С.
-
Пеленки (теплая и тонкая).
-
Одеяло.
-
Лоток для отработанного материала.
Обязательное условие: горчичники ставить при температуре тела не выше 380С и на неповрежденную кожу.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Проверить пригодность горчичников (горчица не должна осыпаться с бумаги и иметь резкий специфический запах).
-
Вымыть и осушить руки.
-
Раздеть ребенка по пояс.
-
Осмотреть кожные покровы.
Выполнение процедуры.
-
Свернуть тонкую пеленку в виде гармошки смочить ее в теплом растительном масле.
-
Отжать и расстелить на ровной поверхности.
-
Смочить горчичники в воде 40 – 450С в течение 5 – 10 секунд, поместив их в воду горчицей вверх.
-
Поместить горчичники горчицей вниз в центральной части тонкой пеленки так, чтобы на правой стороне их было 2 – 4, на левой 1 – 2 (количество горчичников зависит от размеров грудной клетки), оставив свободное пространство между ними, для позвоночника.
-
Завернуть верхний и нижний края пеленки над горчичниками.
-
Перевернуть пеленку нижней стороной вверх.
-
Уложить ребенка спиной на пеленку так, чтобы позвоночник располагался в свободном от горчичников пространстве.
-
Завернуть правый край пеленки вокруг грудной клетки, затем левый край (горчичники не должны располагаться в области сердца).
-
Укрыть ребенка теплой пеленкой и одеялом.
-
Держать горчичники до стойкой гиперемии кожи.
Завершение процедуры.
-
Снять горчичники, сбросить их в лоток для отработанного материала.
-
Тепло укутать ребенка и уложить в кровать на час.
31. Горчичные ножные ванны
Цель: провести рефлекторную (отвлекающую) терапию при заболеваниях органов дыхания.
Оснащение:
— сухая горчица, хлопчатобумажная салфетка; — емкость с водой 40—45°С;
— одеяло; — ведро с водой 37°-38°С; — водный термометр; — полотенце;
— хлопчатобумажные носки; — часы.
Обязательное условие: проводить при температуре тела не выше 38°С и отсутствии повреждений на коже, отсутствии признаков сердечно-сосудистой недостаточности, во время процедуры поить ребенка.
|
Этапы |
Обоснование |
|
Подготовка к процедуре |
|
|
•Объяснить маме/ребенку цель и ход процедуры, установить доброжелательные отношения |
• Психологическая подготовка, осознанное участие в процедуре |
|
• Подготовить необходимое оснащение |
•Обеспечение четкости и эффективности выполнения процедуры |
|
• Вымыть и осушить руки |
•Обеспечение инфекционной безопасности |
|
Выполнение процедуры |
|
|
•Налить в ведро воды 37° — 38°С, • Насыпать в хлопчатобумажную салфетку сухую горчицу (1 столовую ложку горчицы на 1 л воды), смочить ее в воде и отжать в ведро |
•Профилактика ожогов у ребенка |
|
•Усадить ребенка на стул и поместить его ноги в воду до уровня верхней трети голеней |
•Обеспечение оттока крови к нижней половине туловища, уменьшение отека слизистой оболочек дыхательных путей |
|
•Осторожно добавить более горячую воду (под контролем водного термометра), повысив ее температуру до 40 — 45°С |
•Обеспечение безопасности ребенка •При более низкой температуре воды эфирное горчичное масло не выделяется, при более высокой — разрушается |
|
•На ноги ребенка накинуть одеяло, чтобы оно покрывало и ведро |
•Обеспечение сохранения тепла |
|
•Засечь время процедуры (10 -15 минут) Примечание: процедуру можно назначать ежедневно в течение 3-5 дней |
•Время, необходимое для рефлекторного расширения сосудов нижних конечностей |
|
Завершение процедуры |
|
|
•Вынуть ноги ребенка из ведра •Облить стопы водой на 2°С ниже, чем в ведре |
•Предупреждение появлений раздражения кожных покровов ребенка |
|
•Вытереть ноги насухо •Надеть носки |
•Обеспечение комфортного состояния •Обеспечение сохранения тепла |
|
•Уложить ребенка в кровать и тепло укутать |
•Обеспечение сохранения тепла |
|
•Вымыть и осушить руки |
•Обеспечение инфекционной безопасности |
32. Техника горчичного обертывания у детей.
Цель: лечебная.
Показания: заболевания органов дыхания.
Противопоказания: непроходимость горчицы; сыпь, повреждения на коже; повышение температуры тела до 38 и выше.
Оснащение: горчица, емкость 1 литр, столовая ложка, широкий бинт, 2 салфетки, одеяло, теплая пеленка, 4 тонкие пеленки, лоток для горчичного раствора, емкость с теплой водой.
Алгоритм действия:
Подготовка к процедуре:
1.Проведите психологическую подготовку ребенка (мамы), объясните ход процедуры. Контроль t тела ребенка.
2.Вымойте руки.
3.Приготовьте раствор горчицы:
— возьмите 1-2 ст. ложки сухой горчицы;
— разведите в 1 л горячей воды (140-45) и размешайте;
— выдержите р-р несколько минут;
— процедите р-р в лоток;
4.Расстелите на пеленальном столе или кровати послойно: одеяло, фланелевая пеленка.
5.Разденьте ребенка.
6.Возьмите тонкую пеленку:
— смочите в р-ре горчицы,
— отожмите пеленку,
— расстелите влажную пеленку на фланелевую.
Выполнение процедуры:
1.Уложите ребенка на теплую влажную пеленку так, чтобы верхний край был на уровне нижней челюсти
2.Возьмите 2 салфетки и положите их на область сердца и промежности для защиты от раздражения
3.Поднимите руки ребенка вверх:
— одной половиной пеленки накройте грудь и живот ребенка,
— опустите руки ребенка,
— другой половиной пеленки накройте руки ребенка,
4.Заверните ребенка во фланелевую пеленку.
5.Положите на шею ребенка, по типу воротника, сухую пеленку для защиты ВДП от раздражающих паров горчицы.
6.Заверните ребенка в теплое одеяло и возьмите по возможности на руки.
7.Длительность процедуры 20-30 минут.
ВНИМАНИЕ! В течение 20-30 минут контролируйте цвет кожи ребенка. При появлении гиперемии кожи — процедуру прекратите.
Окончание процедуры:
1.Разверните пеленку,
2.Уберите влажную пеленку,
3.Оботрите кожу ребенка пеленкой, смоченной чистой, теплой водой: просушите кожу ребенка сухой пеленкой,
4.Оденьте ребенка в теплую сухую одежду:
— напоите ребенка,
— уложите ребенка в кроватку,
— укройте ребенка одеялом.
Примечание:
— при укрытии необходимо избегать складок,
— голову ребенка оставлять открытой,
— при обертывании только грудной клетки — накрывать лишь грудную клетку до ключиц,
— при проведении процедуры поить ребенка.
Инфекционный контроль:
1. Обработайте руки на социальном уровне и осушите индивидуальным полотенцем.
33. Техника постановки согревающего компресса на ухо ребенку
Цель: лечебная.
Показания: катаральный средний отит.
Противопоказания: гнойный отит, повреждение кожи на месте постановки компресса, высокая температура тела.
Оснащение: марлевая салфетка 6-8- слоев размером 10×10 см, компрессная бумага 12×12, слой ваты 2 см 14×14, теплое растительное масло, спирт 30-40°, ножницы, бинт, лоток почкообразный.
ВНИМАНИЕ! Продолжительность процедуры не более 6 часов, повторить не ранее, чем через 2 часа.
Слои компресса:
1.Влажный — внутренний — 6-8 слоев марли размером 10×10 см с разрезом в центре,
2.Изолирующий — средний — компрессная бумага на 1-2 см больше влажного слоя и также с разрезом в центре,
3.Утепляющий — наружный — вата 2-3 см, должен перекрывать все нижележащие,
Подготовка к процедуре:
1.Проведите психологическую подготовку ребенка (мамы), объясните ход процедуры.
2.Удобно усадите ребенка ( на стул или на колени маме — по возрасту).
3.Вымойте руки теплой водой с мылом и высушите чистым полотенцем.
4.Освободите больное ухо: уберите волосы, снимите серьги.
5.Налейте в лоток растительного масло или спирт 30-40 (водка), или спирт 70-96 с водой 1:1.
Выполнение процедуры постановки согревающего компресса на ухо ребенку :
1. Смочите марлевую салфетку,
2. Отожмите,
3. Наденьте влажный слой на ухо,
4. Наденьте изолирующий слой на ухо,
5. Приложите вату к уху так, чтобы были закрыты все нижележащие слои,
6. Зафиксируйте компресс бинтом относительно плотно, чтобы не проходил воздух.
Правила фиксации:
— начинайте и заканчивайте фиксацию на здоровом ухе,
— туры бинта накладывайте так, чтобы здоровое ухо было в окошке,
— правильно поставленный компресс с трудом пропускает палец.
7. Вымойте руки.
Окончание процедуры:
1. Через 2 часа проверьте правильность постановки компресса (внутренний слой должен быть теплым и влажным),
2. через 4-6 ч снимите компресс,
3. Протрите осторожно кожу ватой, смоченной в теплой воде, если использовали растительное масло,
4. Протрите кожу насухо,
34. Обработка волосистой части головы при гнейсе
Оснащение:
-
Стерильное растительное масло.
-
Ватные тампоны.
-
Лоток для обработанного материала.
-
Шапочка.
-
Марлевые салфетки размером 10×10 или 15×15.
-
Мешок для грязного белья.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Обработать пеленальный столик дезинфицирующим раствором и постелить на него пеленку.
-
Вымыть и осушить руки, надеть перчатки.
-
Уложить (или усадить) ребенка на пеленальном столике.
Выполнение процедуры.
-
Ватным тампоном, обильно смоченным стерильным растительным маслом, обработать волосистую часть головы промокательными движениями в местах локализации гнейса.
-
Положить на обработанную поверхность марлевые салфетки и надеть шапочку (минимум на 2 часа).
Завершение процедуры.
-
Передать ребенку маме или положить в кроватку.
-
Убрать пеленку с пеленального стола и поместить ее в мешок для грязного белья.
-
Протереть рабочую поверхность пеленального стола дезраствором.
-
Снять перчатки, вымыть и осушить руки.
-
Через 2 часа провести гигиеническую ванну. Во время мытья головы осторожно удалить корочки.
Примечание:
-
Если во время купания не все корочки удалось удалить – повторить процедуры в течение нескольких дней.
-
Плотно «сидящие на волосах» корочки срезаются ножницами вместе с волосами.
35. Уход за ногтями ребенка
Цель: поддержание личной гигиены.
Показания: расчесывание кожных покровов, их инфицирование.
Противопоказания: нет.
Оснащение: — ножницы с закругленными или загнутыми концами 70% этиловый спирт, ватные тампоны лоток для отработанного материала.
Обязательное условие: ногти постригать по мере отрастания, но не реже одного раза в 7-10 дней.
Подготовка к процедуре:
1. Объяснить маме (родственникам) цель и ход проведения процедуры;
2. Подготовить необходимое оснащение;
3. Вымыть и осушить руки, надеть перчатки;
4. Обрабатывать режущую часть ножниц ватным тампоном, смоченным в спирте;
5. Удобно зафиксировать ребенка у себя на руках.
Выполнение процедуры:
Постричь ногти ребенку:
— на руках округло;
— на ногах — прямолинейно.
Окончание процедуры:
Уложить ребенка в кроватку и передать его маме.
Инфекционный контроль:
1. Использованные ножницы обработать 70% этиловым спиртом,
2. Снять перчатки, замочить их в 3% р-ре хлорамина на 60 минут,
3. Обработать руки на социальном уровне.
36. Постановка лекарственной клизмы
Оснащение:
—клеенку, пеленку;
— резиновые перчатки, фартук;
— резиновый баллончик (.№ 1 — 2);
— газоотводную трубку;
— емкость с лекарственным препаратом;
— вазелиновое или стерильное растительное масло;
—марлевую салфетку;
— лоток для отработанного материала.
Выполнение процедуры
1. Постелить клеенку, накрыть ее пеленкой.
2. Вымыть и осушить руки, надеть фартук, перчатки, маску.
3. Подогреть лекарственный препарат до 37°— 38°С и набрать его в резиновый баллончик.
4. Смазать конец газоотводной трубки маслом методом полива.
5. Уложить ребенка на левый бок с согнутыми и приведенными к животу ногами.
6. Раздвинуть ягодицы ребенка I и 2 пальцами левой руки и зафиксировать ребенка в данном положении.
7. Ввести газоотводную трубку в анальное отверстие, пережав ее свободный конец.
8. Продвинуть трубку в прямую кишку на 10 -12 см, направляя сначала к пупку, а затем, преодолев сфинктеры, параллельно копчику.
9. Выпустить воздух из резинового баллончика, подняв наконечник кверху и нажав на него снизу большим пальцем правой руки.
10. Присоединить баллончик к газоотводной трубке.
11. Разжать свободный конец газоотводной трубки.
12. Ввести медленно лекарственную жидкость в кишечник ребенка, нажимая на баллончик снизу.
13. Отсоединить баллончик, не разжимая его, от газоотводной трубки, предварительно пережав ее свободый конец.
14. Извлечь осторожно газоотводную трубку из прямой кишки, пропустив ее через салфетку.
15. Сжать ягодицы ребенка на10 минут.
16. Уложить ребенка на живот на 30 минут.
17. Обработать перианальную область тампоном, смоченным вазелиновым маслом.
18. Снять фартук, перчатки, поместить в дезра-створ.
19. Поместить в лоток для отработанного материала баллончик, газоотводную трубку, салфетку.
20. Вымыть и осушить руки.
Примечание:
— Лекарственную клизму ставить через 30-40 минут после очистительной клизмы или акта дефекации.
37. Взятие мазка из зева и носа
Оснащение:
-
Резиновые перчатки, маска.
-
Стерильные пробирки с сухими ватными тампонами (2 шт.).
-
Штатив для пробирок (2 шт.).
-
Стерильный шпатель в лотке.
-
Бланк-направление в лабораторию.
-
Стеклограф.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Выписать направление в лабораторию, указать №.
-
Вымыть и осушить руки, надеть маску, перчатки.
-
Поставить на инструментальный столик необходимое оснащение (расположив по правую руку; слева – штатив для пробирок с забранным материалом).
-
Стеклографом промаркировать пробирки «Н», «З», № совпадающий с номером на бланке-направлении.
-
Усадить ребенка лицом к источнику света.
Выполнение процедуры.
-
Взять в левую руку пробирку, маркированную знаком «Н».
-
Извлечь ватный тампон из пробирки, не касаясь краев пробирки, взяв его правой рукой за пробку, в которую он вмонтирован.
-
Большим пальцем левой руки приподнять кончик носа ребенка.
-
Осторожно ввести тампон вращательными движениями в один носовой ход, затем в другой, плотно прикасаясь к их стенкам.
-
Собрав материал, поместить тампон в пробирку, не касаясь ее краев.
-
Пробирку поместить в штатив, находящийся по правую руку.
-
Взять одновременно в левую руку шпатель как писчее перо и пробирку, маркированную знаком «З».
-
Попросить ребенка широко открыть рот и шпателем нажать на корень языка.
-
Извлечь ватный тампон из пробирки, взяв его правой рукой за пробку в которую он вмонтирован.
-
Осторожно не касаясь языка и щек, ввести тампон в полость рта.
-
Снять тампоном слизь с небных дужек и миндалин в следующей последовательности: дужка – миндалина – язычок – дужка – миндалина.
-
Примечание: при наличии пленке в зеве – материал собирать на границе здоровой и пораженной ткани.
-
Извлечь тампон из ротовой полости и поместить в пробирку, не касаясь ее краев.
-
Пробирку помести в штатив, предназначенный для пробирок с забранным материалом.
Завершение процедуры.
-
Вымыть и обработать руки антисептическим материалом руки в перчатках.
-
Снять маску, перчатки.
-
Вымыть и осушить руки.
-
Отправить материал в бактериологическую лабораторию в сопровождении направления (не позднее 3 часов после забора при условии хранения в холодильнике).
Взятие мазок из зева и носа на BL у ребенка
Оснащение:
-
Резиновые перчатки, маска.
-
Стерильные пробирки с сухими ватными тампонами (2 шт.).
-
Штатив для пробирок (2 шт.).
-
Стерильный шпатель в лотке.
-
Бланк-направление в лабораторию.
-
Стеклограф.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Выписать направление в лабораторию, указать №.
-
Вымыть и осушить руки, надеть маску, перчатки.
-
Поставить на инструментальный столик необходимое оснащение (расположив по правую руку; слева – штатив для пробирок с забранным материалом).
-
Стеклографом промаркировать пробирки «Н», «З», № совпадающий с номером на бланке-направлении.
-
Усадить ребенка лицом к источнику света.
Выполнение процедуры.
-
Взять в левую руку пробирку, маркированную знаком «Н».
-
Извлечь ватный тампон из пробирки, не касаясь краев пробирки, взяв его правой рукой за пробку, в которую он вмонтирован.
-
Большим пальцем левой руки приподнять кончик носа ребенка.
-
Осторожно ввести тампон вращательными движениями в один носовой ход, затем в другой, плотно прикасаясь к их стенкам.
-
Собрав материал, поместить тампон в пробирку, не касаясь ее краев.
-
Пробирку поместить в штатив, находящийся по правую руку.
-
Взять одновременно в левую руку шпатель как писчее перо и пробирку, маркированную знаком «З».
-
Попросить ребенка широко открыть рот и шпателем нажать на корень языка.
-
Извлечь ватный тампон из пробирки, взяв его правой рукой за пробку в которую он вмонтирован.
-
Осторожно не касаясь языка и щек, ввести тампон в полость рта.
-
Снять тампоном слизь с небных дужек и миндалин в следующей последовательности: дужка – миндалина – язычок – дужка – миндалина.
-
Примечание: при наличии пленке в зеве – материал собирать на границе здоровой и пораженной ткани.
-
Извлечь тампон из ротовой полости и поместить в пробирку, не касаясь ее краев.
-
Пробирку помести в штатив, предназначенный для пробирок с забранным материалом.
Завершение процедуры.
-
Вымыть и обработать руки антисептическим материалом руки в перчатках.
-
Снять маску, перчатки.
-
Вымыть и осушить руки.
-
Отправить материал в бактериологическую лабораторию в сопровождении направления (не позднее 3 часов после забора при условии хранения в холодильнике).
38.Взятие материала на патогенную кишечную флору
Оснащение:
-
Стерильная пробирка с металлической петлей и консервантом.
-
Штатив для пробирок.
-
Перчатки.
-
Бланк-направление, стеклограф.
Подготовка к процедуре.
-
Подготовить необходимое оснащение.
-
Выписать направление в баклабораторию.
-
Поставить стеклографом номер на пробирке, соответствующий номеру в направлении.
-
Вымыть и осушить руки надеть перчатки.
Выполнение процедуры.
-
Уложить ребенка на левый бок с согнутыми в коленях и приведенными к животу ногами.
-
Взять пробирку в левую руку.
-
Раздвинуть ягодицы ребенка 1 и 2 пальцами левой руки и зафиксировать ребенка в данном положении.
-
Правой рукой взять из пробирки металлическую петлю и осторожно вращательными движениями ввести ее в прямую кишку и собрать содержимое со стенок.
-
Примечание: глубина введения петли у детей раннего возраста 3 – 4 см., у старших детей – 6 – 8 см.; петлю продвигают вначале по направлению к пупку, затем параллельно позвоночнику.
-
Извлечь петлю из прямой кишки и поместить в пробирку с консервантом, не касаясь краев пробирки.
Примечание: не брать кал с явными примесями крови, т.к. кровь имеет бактерицидные свойства.
Установить пробирку в штатив.
Завершение процедуры.
-
Снять перчатки, поместить в дезраствор.
-
Вымыть и осушить руки.
-
Отправить материал в баклабораторию в сопровождении направления (допускается хранение пробирки с консервантом в холодильнике при температуре +3 — +40С).
39. Соскоб на энтеробиоз
Цель: диагностическая
Показания: профилактическое обследование; глистные инвазии.
Противопоказания: повреждения кожи вокруг анального отверстия.
Оснащение: липкая лента; предметное стекло; пробирка; ватный тампон, смоченный в глицерине;
ВНИМАНИЕ! Перед исследованием, ребенка не подмывать.
Техника взятия соскоба на энтеробиоз — 1 способ:
Подготовка к процедуре:
1. Объясните маме и ребенку ход предстоящей процедуры;
2. Оформите направление в лабораторию;
3. Уложите ребенка на бок;
4. Обработайте руки, наденьте перчатки.
Выполнение процедуры:
1. В правую руку возьмите тампон, смоченный в глицерине
2. Первым и вторым пальцем левой руки раздвиньте ягодицы ребенка
3. произведите тампоном соскоб с поверхности перианальных складок, после чего ребенок может занять удобное положение.
4. Материал с тампоном поместить в пробирку.
Окончание процедуры
1. Снимите перчатки, вымойте руки;
2. Доставьте материал с направлением в лабораторию.
Техника взятия соскоба на энтеробиоз — 2 способ — «липкой ленты».
Подготовка к процедуре:
1. Объясните ребенку и его родителям ход предстоящей процедуры;
2. Оформите направление в лабораторию;
3. Приготовьте предметное стекло и отрезок липкой ленты;
4. Уложите ребенка на бок;
5. Обработайте руки, наденьте перчатки.
Выполнение процедуры:
6. В правую руку возьмите отрезок липкой ленты ;
7. первым и вторым пальцем левой руки разводить ягодицы ребенка;
8. Пальцами правой руки приклейте липкую ленту к перианальным складкам ребенка на несколько секунд;
9. Снимите ленту с кожи и плотно приклейте (без пузырьков воздуха) ее на предметное стекло;
10. Ребенок занимает удобное положение.
Окончание процедуры:
Доставьте материал с направлением в лабораторию.
(Направление уч. № ;
В клиническую лабораторию направляется
соскоб на энтеробиоз;
больного (Ф.И.), (возраст);
адрес: д/с №
диагноз – энтеробиоз;
дата подпись м/с
Инфекционный контроль:
1. Снимите перчатки и погрузите в 3% р-р хлорамина на 60 минут,
2. Обработайте руки на гигиеническом уровне.
40. Техника взятия кала на яйца гельминтов
Оснащение:1 пара стерильных перчаток, ёмкость с дезинфицирующим раствором для перчаток, лоток для использованного инструментария, шпатель, бланк-направление, горшок, чистая сухая посуда.
Подготовка к манипуляции:
1. Объяснить ход манипуляции ребёнку или маме, получить информированное согласие.
2. Выписать направление на анализ.
3. Приготовить чистый горшок, обдать кипятком, остудить.
4. Посадить ребёнка на горшок для акта дефекации.
5. Провести санитарную обработку рук, надеть перчатки.
Выполнение манипуляции:
1. Взять на исследование свежевыделенный кал непосредственно после дефекации шпателем из нескольких участков 5-10 гр. без примесей мочи и воды в чистую сухую стеклянную посуду.
2. Закрыть крышкой.
3. Доставить кал в лабораторию в течении 1 часа или в течение 12 часов при хранении в холодильнике (Т 4-6 градусов).
4. Спросить о самочувствии пациента или убедиться, что пациент не испытывает неудобств.
Завершение манипуляции:
1. Подвергнуть изделия медицинского назначения многоразового или одноразового использования обработке в соответствии с отраслевыми нормативными документами по дезинфекции и предстерилизационной очистке.
2. Снять перчатки, поместить в контейнер для отходов класса В
3. Вымыть и осушить руки.
41Техника сбора мочи у детей грудного возраста
Оснащение: пробирка, лейкопластырь, подкладной резиновый круг, пелёнка – 4 шт. (2 фланелевых, 2 тонких), чистая банка, сухая тарелка, 1 пара стерильных перчаток, контейнер для отходов класса «В». Бланк-направление.
Подготовка к манипуляции:
1. Объяснить ход процедуры маме, получить информированное согласие.
2. Выписать направление в лабораторию.
3. Провести гигиеническую обработку рук, надеть перчатки.
4. Подмыть ребенка под проточной теплой водой с мылом.
Выполнение манипуляции:
У МАЛЬЧИКОВ:
1. Обернуть ноги ребенка пеленкой.
2. Взять чистую сухую пробирку.
3. Ввести в пробирку половой член.
4. Прикрепить лейкопластырем пробирку к лобку.
У ДЕВОЧЕК:
1. Обернуть подкладной круг турами широкого бинта.
2. Положить девочку на круг (голова и верхняя часть туловища находится на одном уровне с кругом), подложив под спину и голову подушку или свёрнутые пелёнки.
3. Под круг поместить сухую чистую тарелку.
4. Собранную мочу слить в чистую баночку и отправить в клиническую лабораторию.
Завершение манипуляции:
1. Поместить отработанный материал в дезинфицирующее средство.
2. Снять перчатки, поместить их в контейнер для отходов класса «В».
3. Вымыть, осушить руки.
42. Введение АКДС вакцины
ЦЕЛЬ: профилактика коклюша, дифтерии и столбняка.
ОСНАЩЕНИЕ:
-
Вакцина АКДС;
-
Стерильный процедурный столик;
-
5 стерильных ватных шариков, 2 стерильные салфетки, пинцет;
-
Мензурка, пилка;
-
Стерильные резиновые перчатки;
-
Шприц однократного применения 1,0 мл с иглой для внутримышечной инъекции;
-
70% раствор этилового спирта, емкости с дез. растворами;
-
учётная документация (Форма 112, журнал регистрации прививок).
1. Провести психологическую подготовку ребёнка и мамы;
2. Объяснить ребенку или родственникам цель и ход процедуры, получить согласие на проведение процедуры;
3. Сообщите время и место проведения процедуры.
ПОДГОТОВКА МЕДИЦИНСКОГО РАБОТНИКА:
1. Контроль записи врача-педиатра в Ф. 112 перед проведением вакцинации.
2. Достать ампулу с вакциной АКДС из холодильника, проверить маркировку, серию, №, срок годности, целостность.
3. Подогреть ампулу до комнатной температуры, оценить физические свойства раствора (согласно инструкции).
5. Надеть перчатки.
Выполнение:
1. Осмотреть ампулу на предмет годности и целостности.
2. Сравнить серию и номер с коробкой.
3. Подогреть ампулу на водяной бане до Т – 22 0 С, оценить физические свойства вакцины.
4. Протереть шейку ампулы ватным шариком, смоченным 70% раствором этилового спирта, надпилить пилкой, накрыть ампулу стерильной салфеткой и отломить конус.
5. Отработанные ватные шарики и салфетку сбросить в ёмкость с 5% раствором хлорамина.
6. Ампулу поставить в мензурку для устойчивости.
7. Вскрыть упаковку стерильного шприца (по алгоритму).
8. Надеть на него иглу с колпачком, закрепить иглу на канюле, снять колпачок.
9. Набрать из ампулы с вакциной 0,5 мл препарата, пустую ампулу сбросить в лоток с дезинфекционным раствором.
10. Вытеснить воздух в стерильную салфетку.
11. Обработать верхне-наружный квадрант ягодицы двумя ватными шариками, смоченными 70% раствором этилового спирта дважды (третий шарик оставить в руке).
12. Ввести вакцину внутримышечно (по алгоритму в/м инъекции).
13. Извлечь иглу, обработать место инъекции третьим шариком.
14. Замочить ватный шарик и шприц в ёмкостях с 5% раствором хлорамина.
15. Оставить ребёнка под наблюдением на 30 минут.
16. Поблагодарить ребенка и маму.
Завершение манипуляции:
1. Подвергнуть изделия медицинского назначения многоразового использования обработке в соответствии с отраслевым стандартом, нормативными документами по дезинфекции и предстерилизационной очистке.
2. Провести дезинфекцию и утилизацию медицинских отходов в соответствии с СанПиН.
3. Вымыть и осушить руки.
4. Зарегистрировать данные о введении вакцины в учётную документацию (Форма 112, журнал регистрации прививок).
43.Введение полиомиелитной вакцины
Цель: профилактика полиомиелита
Оснащение:
-
Пероральная полиомиелитная вакцина;
-
Капельницы;
-
Спирт 70%;
-
Ватные шарики;
-
Пинцет;
-
Лоток для оснащения;
-
Лоток для отработанного материала;
|
Этапы |
Обоснование |
|
Подготовка к процедуре |
|
|
Организовать выполнение 1 — 4 принципов иммунопрофилактики (см. принципы иммунопрофилактики) |
|
|
|
|
|
|
Выполнение процедуры |
|
|
|
|
Завершение процедуры |
|
|
|
|
|
|
|
44. Введение моновалентной паротитной (коревой) вакцин
|
Цель: профилактика эпидпаротита (кори) Оснащение:
|
|
|
|
Этапы |
Обоснование |
|
|
Подготовка к процедуре |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Выполнение процедуры |
||
|
|
|
|
|
|
|
Завершение процедуры |
||
|
|
|
|
|
45.Введение вакцины «Тримовакс»
Цель: профилактика кори, паротитной инфекции, краснухи.
Оснащение: вакцина «Тримовакс»,
Техника введения вакцины «Тримовакс», расфасованной во флаконы по 10 мл, аналогично выполнению прививки ЖПВ и ЖКВ, за исключением того, что вакцина «Тримовакс» может вводиться внутримышечно в верхненаружный квадрант ягодицы или подкожно под лопатку.
Оснащение:
-
вакцина «Тримовакс»,
-
стерильный столик;
-
стерильный материал (ватные шарики, марлевые салфетки);
-
стерильный пинцет;
-
перчатки;
-
вакцина паротитная (коревая) ЖПВ (ЖКВ);
-
растворитель для паротитной и коревой вакцин;
-
мензурка — для помещения в неё ампулы с вакциной;
-
светозащитный конус их чёрной бумаги (для живой коревой вакцины);
-
шприц, иглы;
-
лоток с дезраствором для сбрасывания шприцев;
-
ёмкость с дезраствором для отработанного материала;
-
70% этиловый спирт.
|
Этапы |
Обоснование |
|
Подготовка к процедуре |
|
|
1. Организовать выполнение 1 — 4 принципов иммунопрофилактики (см. принципы иммунопрофилактики). |
1. Профилактика поствакцинальных осложнений. |
|
2. Подготовить необходимое оснащение. |
2. Обеспечение чёткости и быстроты выполнения процедуры. |
|
3. Вымыть и осушить руки. |
3. Обеспечение инфекционной безопасности. |
|
4. Надеть перчатки. |
4. Обеспечение инфекционной безопасности. |
|
5. Рассчитать количество растворителя с учётом числа доз используемой паротитной, коревой против краснухи вакцины. |
5. На 1 дозу сухой паротитной коревой, против краснухи вакцины берётся 0,5 мл растворителя. Количество доз сухой вакцины в одном флаконе (10мл). |
|
6. Накрыть стерильной салфеткой и надломить. |
6. Вскрытие ампул с использованием салфетки предупреждает попадание сухой вакцины в окружающую среду. |
|
7. Отработанные ватные шарики, салфетки сбросить в ёмкость с дезраствором. |
7. Всё, что касалось вакцины, должно обеззараживаться во избежание заражения окружающей среды. |
|
8. Вскрытый флакон с живой вакциной обязательно поставить в мензурку. |
8. Предотвращение попадания ампул и, следовательно, предотвращение попадания живой вакцины в окружающую среду. |
|
9.Вскрыть упаковку шприца. — Надеть на него иглу с колпачком, зафиксировать иглу на канюле шприца. Снять с иглы колпачок. |
9. Предупреждение падения иглы во время работы. |
|
10. Взять флакон и набрать его в шприц в количестве, рассчитанном ранее. |
10. Предупреждение распыления вакцины и попадания живой вакцины в окружающую среду. |
|
11. Набрать в шприц и набрать 0,5мл паротитной, коревой, против краснухи вакцины. |
11. Строгий учёт вакцины. |
|
12. Флакон с оставшейся вакциной возвратить мензурку и прикрыть стерильным марлевым колпачком (и светозащитным конусом, если это коревая вакцина). |
13. Разведённую коревую вакцину необходимо предохранять от действий дневного и солнечного света. |
|
14. Взять пинцетом со стерильного столика салфетку и выпустить в неё воздух их шприца (сбросить салфетку в ёмкость с дезраствором). |
14. Предупреждение попадания живой вакцины в окружающую среду. |
|
15. Положить шприц внутрь стерильного столика. |
|
|
Выполнение процедуры |
|
|
1. Обработать верхне — наружный квадрант ягодицы пациента или подлопаточной области пациента ватным шариком, смоченным в 70% этиловом спирте, (ватный шарик оставить в руке). |
1. Обеззараживание инъекционного поля. Эти зоны наиболее богаты подкожно — жировой клетчаткой и имеют мало сосудов, нервных волокон — наиболее часто используются для подкожных инъекций. |
|
3. Ввести вакцину |
|
|
4. Извлечь иглу. |
|
|
5. Обработать место инъекции ватным шариком, оставленным в руке после обработки инъекционного поля. |
2. Профилактика постинъекционного абсцесса. |
|
6.Сбросить ватный шарик и шприц в лоток с дезраствором (предварительно промыв шприц). |
3. Всё, что касалось вакцины должно быть обеззаражено. |
|
Завершение процедуры |
|
|
1. Снять перчатки и сбросить их в дезраствор. |
1. Всё, что касалось вакцины, должно быть обеззаражено. |
|
2. Организовать выполнение 6 — 7 принципов иммунопрофилактики (см. принципы иммунопрофилактики). |
2. Чёткая регистрация введенной вакцины. |
|
3. Учёт поствакцинальных осложнений. |
46.Постановка пробы Манту (туберкулиновые пробы)
|
|
Цель: диагностическая Оснащение:
|
|
Этапы |
Обоснование |
|
Подготовка к процедуре |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Выполнение процедуры |
|
|
|
|
|
|
|
|
|
|
Завершение процедуры |
|
|
|
|
|
47.Введение противодифтерийной сыворотки
Цель: лечение дифтерии.
Оснащение:
— комплект ампул с противодифтерийной сывороткой;
— шприцы 1мл – 2шт., 5 мл – 1шт.;
— иглы для набора лекарственного препарата, в/к, п/к, В/м инъекций;
— стерильный материал (ватные шарики, марлевые салфетки, пелёнки);
— стерильный лоток;
— лоток для использованного материала;
— спирт 70%;
— ёмкость с тёплой водой, водный термометр;
— перчатки, маска.
1 Проба
ПОДГОТОВКА К ПРОЦЕДУРЕ
-
Познакомить ребёнка/маму с ходом процедуры, установить доброжелательные отношения.
-
Вымыть и осушить руки, надеть перчатки.
-
Подготовить необходимое оснащение.
-
Ампулы с разведённой сывороткой маркируются красным цветом, с неразведённой – синим или чёрным.
-
Проверить состояние ампул с сывороткой.
-
Не применять сыворотки с истёкшим сроком годности, с отсутствием этикетки, повреждённые ампулы, с мутным содержимым, посторонними включениями.
-
Обработать шейку ампулы с разведённой 1:1000 сывороткой, шариком со спиртом, надпилить, повторно обработать спиртом, вскрыть.
-
Профилактика инфицирования во время инъекции.
-
Поставить ампулу в мензурку.
-
Предотвращается падение ампулы.
-
Вскрыть упаковку шприца на 1 мл. и иглой для набора лекарственного средства;
-
Набрать в шприц 0,2 мл. разведённой сыворотки.
-
Надеть иглу для внутрикожного введения.
-
Выпустить избыток сыворотки и воздух (до 0,1 мл.)
-
Обеспечение проведения процедуры.
ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ
-
Обработать кожу внутренней поверхности предплечья двумя шариками со спиртом (широко, затем узко) двукратно.
-
Ввести внутрикожно 0,1 мл. разведённой сыворотки;
-
Провести наблюдение за общей и местной реакцией в течение 20 минут.
2 Проба
Обязательные условия: проводится только в отрицательной 1 пробы: проба отрицательная, если диаметр папулы и (или) гиперемии кожи менее 10мм.
ПОДГОТОВКА К ПРОЦЕДУРЕ
-
Вымыть и осушить руки.
-
Обработать шейку ампулы с неразведённой сывороткой спиртом, надпилить, повторно обработать, вскрыть и поставить ампулу в мензурку.
-
Вскрыть упаковку шприца на 1мл.и иглой для набора лекарственного средства набрать в шприц 0,2 мл. неразведённой сыворотки.
-
Оставить иглу в ампуле и накрыть её марлевым треугольником.
-
Надеть иглу для подкожного введения;
-
Выпустить воздух и избыток сыворотки (до 0,1мл).
-
Вторая проба проводится подкожно.
-
Обработать руки спиртом.
ВЫПОЛНЕНИЕ ПРОЦЕДУРЫ
-
Обработать наружную поверхность средней трети плеча двумя шариками со спиртом двукратно.
-
Ввести подкожно 0,1 мл. неразведённой сыворотки;
-
Обработать место инъекции спиртом;
-
Провести наблюдение за общей и местной реакцией в течение 20 минут.
-
Доза 0,1 мл. неразведённой сыворотки обеспечивает проведение второй проб
48.Оральная регидратация
Эффективность процедуры оценивают по нескольким признакам: прибавка массы тела; улучшение общего состояния; уменьшение объема потерянной со стулом и рвотой жидкости .
Проведение
-
обработать руки антисептиком;
-
надеть перчатки;
-
положить ребенка на горизонтальную поверхность, при этом повернув головку набок;
-
применять готовый раствор или, используя порошок и жидкость, приготовить препарат самостоятельно (важно четко следовать указанной инструкции, по возможности проконсультироваться со специалистом);
-
в течение шести часов каждые 5-10 минут отпаивать ребенка по одной чайной ложечке раствора (в особо тяжелых случаях жидкость может вводиться посредством зонда — через нос); процедуру регидратации проводят до тех пор, пока симптомы рвоты и диареи не прекратятся; если мочеиспускание отсутствует более 6-8 часов, начинают инфузионную терапию – введение растворов в кровоток, дозировка при этом должна быть строго рассчитана;
-
обработать ложку и емкость, в которой содержался раствор;
-
снять перчатки, руки обработать антисептиком.
49.Взятие материала на палочку Борде-Жангу
Показания: выделение возбудителя у лиц с подозрением на коклюш.
Взятие материала осуществляют:
а натощак;
б) используют методы:
-
Iметод — с помощью ватного тампона;
-
IIметод — «кашлевых пластинок».
Техническая подготовка:
1.Герметично закрытые стерильные пробирки с ватными тампонами на металлическом стержне.
2.Чашка Петри с питательной средой.
3.Шпатель в крафт-пакете.
4.Штатив, бикс для транспортировки пробирок, термометр, грелка.
5.Стеклограф.
6.Перчатки.
Выполнение манипуляции:
-
Вымыть и просушить руки, надеть перчатки.
-
Стеклографом поставить номер на чашке Петри или пробирке, соответствующий номеру в направлении.
-
Установить пробирку в штатив.
-
Усадить ребенка к источнику света. Детей младшего возраста фиксирует помощник
-
I метод — взятие материала с помощью ватного тампона.
-
Открыть пробку, не вынимая тампон из пробирки изогнуть его о край пробирки под углом 35 гр. на расстоянии 3-4 см от его конца.
-
Предложить ребенку широко открыть рот.
-
Левой рукой взять шпатель и фиксировать язык. Ввести тампон в полость рта и взять слизь с задней стенки глотки. Не касаться десен, зубов, языка.
-
Извлечь тампон, поместить его в пробирку, пробку плотно закрыть. Поставить в термостат (тем. 37 гр.).
Заключительный этап:
1.Вымыть и обработать антисептиком руки в перчатках, снять перчатки , зымыть руки.
2.Оформить направление в лабораторию.
50.Промывание желудка
ПОКАЗАНИЯ: отравления (пищевые, лекарственные).
ПРОТИВОПОКАЗАНИЯ: кровотечения, заболевания пищевода.
ТЕХНИКА БЕЗОПАСНОСТИ: не оставлять ребенка без присмотра, следить за его состоянием во время процедуры.
ОСНАЩЕНИЕ:
-
стерильный желудочный зонд,
-
стеклянная воронка или шприц,
-
емкость с кипяченой водой,
-
шпатель,
-
роторасширитель,
-
пеленка,
-
фартук,
-
салфетка,
-
емкость для слива,
-
дезраствор,
-
емкость для дезинфекции.
Подготовка к процедуре:
-
Представиться маме,
-
объяснить цель и ход предстоящей процедуры, получить информированное согласие на ее проведение.
-
Обработать руки гигиеническим способом, осушить их, надеть перчатки, фартук.
-
Измерьте расстояние (от середины переносицы или от резцов до пупка «плюс» ладонь ребенка) и поставьте метку.
-
Подготовьте систему для промывания (смочите слепой конец зонда кипяченой водой или глицерином).
Придайте ребенку положение в зависимости от возраста
Выполнение
-
Уложите на левый бок, лицо слегка поверните вниз.
-
Зонд вводите через рот или у детей раннего возраста при использовании тонкого зонда — через носовой проход (носовые ходы должны быть очищены);
-
ребенка дошкольного возраста усадите к помощнику на колени, плотно зафиксируйте ноги и прижмите его голову к своему плечу.
-
Ребенка старшего возраста усадите на стул, зафиксируйте при необходимости руки, закройте грудь резиновым фартуком или пеленкой.
-
Попросите открыть рот или раскройте рот шпателем или роторасширителем .
-
Быстрым движением введите зонд за корень языка и осторожно, медленно, без насилия вводите его до отметки (при быстром введении зонд может «закрутиться» в пищеводе).
-
После попадания зонда в желудок присоедините к нему воронку (шприц).
-
Держите воронку ниже уровня желудка; заполните воронку водой, осторожно поднимайте воронку вверх до тех пор, пока вода достигнет уровня устья воронки, затем опустите ее ниже уровня желудка так, чтобы в нее стали поступать промывные воды, вылейте воды в промывную емкость.
-
Повторите процедуру промывания до чистых промывных вод.
-
Снимите воронку (шприц), осторожно, но быстро извлеките зонд.
-
Освободите ребенка, уложите в постель.
Окончание процедуры:
-
Обработайте систему в соответствии с требованиями сан. эпид. режима.
-
Снять перчатки, фартук, обработать руки гигиеническим способом, осушить их.
-
Сделать запись о манипуляции в медицинской документации.
51.Оксигенотерапия
Показания: —адаптация здоровых людей к условиям, имеющимся на высоте до 4000 м над уровнем моря (профессиональная подготовка);
-гипоксия, возникшая вследствие развития заболеваний сердечно-сосудистой и дыхательной систем;
— реабилитация после химиотерапии;
— кислородное голодание, появившееся из-за острого отравления окисью углерода;
-метеоризм, возникший после хирургических манипуляций на кишечнике.
Алгоритм действий
-
Подготовка пациента и оборудования.
-
Подача кислорода, постоянный контроль за состоянием больного.
Уход за пациентом после процедуры.
Наиболее распространённым ингаляционным путём введения является носовой катетер.
Следующие по популярности способы – через маску и с помощью кислородной подушки.
Алгоритм выполнения оксигенотерапии через носовой катетер:
-
Пациент принимает удобную позу.
-
Врач проверяет исправность оборудования, т.к. утечка кислорода может создать пожароопасную ситуацию.
-
Стерилизованный и смазанный вазелином катетер вводится так, чтобы он визуализировался в зёве.
-
Наружный его конец закрепляется на щеке и виске пациента. Осуществляется пальпация катетера с целью проверки правильности его установки.
-
Запускается подача кислорода.
-
По мере необходимости производится замена катетера (с чередованием ноздрей).
-
Врач наблюдает за пациентом после процедуры и оказывает помощь при ухудшении его состояния
Алгоритм выполнения оксигенотерапии через маску
-
Маска подсоединяется к оборудованию, проверяется герметичность. Прибор включается.
-
Маска накладывается на лицо пациента и закрепляется фиксаторами на затылке
-
Проверяется степень прилегания к коже пациента.
-
Алгоритм выполнения оксигенотерапии через кислородную подушку:
-
Она соединяется с баллоном.
-
После наполнения подушки кислородом их сообщение прерывается, на её кран надевается мундштук.
-
После его расположения в 5 см от рта пациента открывается кран подушки.
-
Когда в ней заканчивается кислород, её наполняют вновь.
52. Проведение непрямого массажа сердца детям различного возраста
Проведение искусственного дыхания ребенку до года
-
1.Уложить ребенка спиной на ровную твердую поверхность.
-
2.Под плечи положить валик.
-
3.Осторожно запрокинуть голову ребенка назад, приподнять подбородок.
-
4.Освободить верхние дыхательные пути от слизи и инородных тел.
-
5.На рот и нос малышу положить салфетку.
-
6.Сделать вдох и расположить свой рот над носом и ртом ребенка, образовав плотное соединение.
-
7.Выдохнуть воздух в дыхательные пути малыша в количестве, достаточном
-
для того, чтобы грудная клетка осторожно поднялась. Примечание: чем меньше ребенок, тем меньший поток воздуха необходимо
-
вдыхать ему в легкие.
-
8.Сделать паузу, подождать пока опустится грудная клетка малыша.
-
9.Повторять пункты 6-8до появления самостоятельного дыхания или приезда «скорой помощи», или до появления трупных пятен.
53.Проведение искусственного дыхания ребенку старше года
-
1.Уложить ребенка спиной на ровную твердую поверхность.
-
2.Под плечи положить валик.
-
3.Запрокинуть голову ребенка назад, приподнять подбородок.
-
4.Освободить верхние дыхательные пути от слизи и инородных тел.
-
5.Наложить салфетку на рот ребенка.
-
6.Зажать ребенку нос.
-
7.Сделать вдох и расположить свой рот над носом и ртом ребенка, образовав
-
плотное соединение.
-
8.Выдохнуть воздух в дыхательные пути малыша в количестве, достаточном для того, чтобы грудная клетка осторожно поднялась.
-
9.Сделать паузу, подождать пока опустится грудная клетка малыша.
-
10.Повторять пункты 7-9до появления самостоятельного дыхания или приезда «скорой помощи».
1.Уложить ребенка спиной на ровную твердую поверхность, расположиться справа от него.
2.Поместить соответствующую часть руки (или обеих рук) на нижнюю треть
грудины (но не на мечевидный отросток):
а) новорожденному – ладонную поверхность первой фаланги большого пальца (или больших пальцев обеих рук), остальные пальцы поместить под спину малыша;
б) ребенку от 1 до 12 месяцев –указательныйи средний пальцы; в) ребенку 1 – 7 лет– проксимальную часть кисти (а не пальцы);
г) ребенку старше 7 лет – обе руки, сложенные крест-накреств виде «бабочки».
3. Надавить на грудную клетку вниз так, чтобы она переместилась вглубь на: а) 1-1,5см у новорожденного; б)1-2,5см у грудного ребенка;
в) 3-3,5см у ребенка старшего возраста.
4.Уменьшить давление на грудную клетку, позволяя ей вернуться в исходное положение.
5.При проведении непрямого массажа сердца в сочетании с проведением искусственного дыхания, — вдох и нажатия на грудную клетку проводить в соотношении 1 : 5– если помощь оказывают 2человека или 2 : 10; 3 : 15– если
реанимирующий один.
6. Реанимационные мероприятия проводить до восстановления жизнедеятельности, либо до приезда «Скорой помощи», либо до появления трупных пятен
54.Ингаляция лекарственных средств через рот
ЧЕРЕЗ РОТ:
Цель:лечебная.
Показания:назначение врача.
Оснащение:карманный ингалятор.
Алгоритм действий медицинской сестры:
-
I. Подготовка к процедуре
-
1) прочитайте название лекарственного препарата.
-
2) сообщите пациенту необходимую информацию о препарате.
-
3) объясните пациенту ход процедуры.
-
4) вымойте руки
-
II. Выполнение процедуры
-
5) продемонстрируйте пациенту выполнение процедуры, используя ингаляционный баллончик без лекарственного препарата.
-
6) усадите пациента (если состояние пациента позволяет, лучше выполнять процедуру стоя, так как дыхательная экскурсия при этом эффективнее).
-
7) снимите с ингалятора защитный колпачок.
-
переверните баллончик с аэрозолем вверх дном и встряхните его.
-
9) попросите пациента сделать глубокий выдох.
-
10) мундштук ингалятора вставьте пациенту в рот, чтобы тот мог плотно обхватить мундштук губами; голова пациента при этом слегка запрокинута назад.
-
11) попросите пациента сделать глубокий вдох через рот и одновременно нажать на дно баллончика.
-
12) извлеките мундштук ингалятора изо рта пациента, порекомендуйте ему задержать дыхание на 5 – 10 сек.
-
13) попросите пациента сделать спокойный выдох.
III. Окончание процедуры
-
14) предложите пациенту самостоятельно выполнить эту процедуру с действующим ингалятором в вашем присутствии.
-
· Запомните! Количество ингаляций и временной промежуток между ними определяет врач.
-
15) закройте защитным колпачком ингалятор и уберите его.
55.Неотложная помощь при гипертермии
Внешние методы охлаждения использовать проще, они хорошо переносятся и очень эффективны.
-
К кондуктивным техникам охлаждения относятся прикладывание непосредственно в коже гипотермических пакетов и ванны с ледяной водой. Как вариант, можно прикладывать лед к шее, подмышечным впадинам и паховой области.
-
К конвективным техникам охлаждения можно отвести использование вентиляторов и кондиционеров, и снятие лишней одежды.
-
Также часто используется техника охлаждения, работающая за счет испарения влаги с поверхности кожи. С человека снимают одежду, опрыскивают кожу прохладной водой, и для дополнительного охлаждения используют вентилятор или просто открывают окно.
Медикаментозное снижение температуры
-
При тяжелой гипертермии обеспечьте дополнительный доступ кислорода, установите непрерывную 12-строчную ЭКГ для контроля сердечной деятельности и признаков появления аритмии.
-
Примените диазепам, чтобы устранить озноб.
-
При «красной» гипертермии: необходимо максимально обнажить больного, обеспечить доступ свежего воздуха (не допуская сквозняков). Назначить обильное питье (на 0,5-1 л больше возрастной нормы жидкости в сутки). Использовать физические методы охлаждения (обдувание вентилятором, прохладная мокрая повязка на лоб, водочно-уксусные (9%-ный столовый уксус) обтирания — обтирают влажным тампоном). Назначить внутрь или ректально парацетамол (панадол, калпол, тайлинол, эффералган и др.) в разовой дозе 10-15 мг/кг внутрь или в свечах 15-20 мг/кг или ибупрофен в разовой дозе 5-10 мг/кг (для детей старше 1 года). Если в течение 30-45 мин температура тела не снижается, вводится антипиретическая смесь внутримышечно: 50%-ный раствор анальгина (детям до 1-го года доза 0,01 мл/кг, старше 1-го года доза 0,1 мл/год жизни), 2,5%-ный раствор пи-польфена (дипразина) детям до года в дозе 0,01 мл/кг, старше 1-го года — 0,1-0,15 мл/год жизни. Допустима комбинация лекарств в одном шприце.
-
При «белой» гипертермии: одновременно с жаропонижающими средствами (см. выше) дают сосудорасширяющие препараты внутрь и внутримышечно: папаверин или ношпа в дозе 1 мг/кг внутрь; 2%-ный раствор папаверина детям до 1 -го года — 0,1-0,2 мл, старше 1-го года — 0,1-0,2 мл/год жизни или раствор ношпы в дозе ОД мл/год жизни или 1%-ный раствор дибазола в дозе 0,1 мл/год жизни; можно также использовать 0,25%-ный раствор дроперидола в дозе 0,1-0,2 мл/кг внутримышечно.
56. Неотложная помощь при ларингоспазме
-
Сразу вызывайте скорую помощь.
Примерный алгоритм действий до приезда скорой:
-
Успокоить ребенка. Самое элементарное – возьмите детку на руки. И успокойтесь сами!
-
Обеспечить доступ свежего воздуха (открыть форточки, окна).
-
Расстегнуть и ослабить любую стесняющую дыхание одежду.
-
По мере возможности воздух увлажнить. Можно распылять воду из пульверизатора, можно повесить намоченные простыни на работающие радиаторы центрального отопления. Лучше всего набрать в ванну горячую воду и дать ребенку вдыхать этот пар. Сажать ли малыша в ванну, решайте сами. Я думаю, лучше продолжать держать его на руках.
-
Можно сделать ингаляцию не просто паром, а с содой. Очень хорошо действует щелочное питье, теплое молоко.
-
Рефлекторные методы снятия приступа – надавливание на корень языка (провоцирование рвотного рефлекса), потягивание языка, щипки кожи, брызганье водой в лицо – можете попробовать у более старших детей. Это же относится и к вдыханию запаха нашатыря. С малышом до 3 лет так лучше не экспериментировать.
До приезда «Скорой» вы можете еще дать ребенку антигистаминные препараты, даже если он у вас не аллергик.
Дальнейшее лечение крупа должно проводиться в стационаре, под постоянным наблюдением персонала, поэтому ни в коем случае не отказывайтесь от госпитализации.
57.Неотложная помощь при судорогах
-
Если у ребёнка судороги, что делать в первую очередь? Конечно же, вызывать скорую помощь, так как транспортировать его во время приступа категорически запрещено во избежание ухудшения состояния.
-
Ожидая приезда медиков необходимо расположить ребёнка на твёрдой плоской поверхности, предварительно раздев, и обеспечить ему покой. Ни в коем случае нельзя кричать и трясти малыша, пытаясь привести его в чувство. Эти действия не только бесполезны, но и довольно опасны для здоровья.
-
Также не стоит пытаться разжать зубы ребёнка (если это не эпилептический припадок) совать в рот какие-либо предметы и пытаться напоить. Стоит просто убрать все острые предметы, о которые ребёнок может пораниться, и открыть форточку, так как свежий воздух поможет быстрее привести его в чувство, нежели крики и суета.
-
При повышенной температуре, сопровождающей фебрильные судороги у детей, делать нужно следующее – полностью раздеть ребёнка, растереть его любым крепким алкоголем или прикрыть тело влажным полотенцем. Сверху можно положить тонкую простынку или одеяло.
-
Во время приступа нельзя оставлять ребёнка одного. Мать или другие родственники должны находиться рядом с ним до полного окончания припадка.
Медикаментозное лечение судорожного синдрома
-
После первого судорожного приступа необходимо пройти тщательное обследование у невропатолога. Если припадки не повторяются, необходимости в медикаментозном лечении нет. Но при регулярных мышечных сокращениях врач должен назначить курс инъекций.
-
В основном, судороги лечатся монотерапией, т. е. лекарства не совмещаются, а используются отдельно. Наиболее распространено лечение судорожного синдрома Фенобарбиталом и Вальпроатом натрия. Одинарная доза для детей составляет от 1 до 3 мг в сутки.
-
Перорально судороги лечатся Финлепсином, Фнтелепсином, Суксилепом, Дифенином. Дозы рассчитывает врач в соответствии с общей картиной заболевания, опираясь на возраст ребёнка.
58.Неотложная помощь при рвоте
Алгоритм действий при рвоте у ребенка:
-
Если рвота сопровождается повышением температуры тела, поносом, болями в животе, сильной вялостью ребенка вплоть до потери сознания, бледностью кожи, холодным потом, а также при возрасте малыша до 1 года или при неоднократной рвоте у более старших детей, следует сразу же вызвать врача на дом!
-
Ребенка следует уложить в постель таким образом, чтобы голова была повернута набок, подложив полотенце на случай повторной рвоты. Грудного ребенка лучше держать на руках в положении на боку.
-
До приезда врача следует прекратить кормление ребенка – даже грудничка.
-
При приступах рвоты ребенка лучше усадить на стул или себе на колени, наклонив его туловище чуть вперед – во избежание попадания рвотных масс в дыхательные пути.
-
После приступа ребенку следует прополоскать рот водой, умыть, переодеть в чистое бельё.
-
При ребенке не следует паниковать – вскрикивать, причитать, плакать, ведь это ещё больше напугает малыша. Действовать следует спокойно и решительно, словами и поглаживаниями поддерживая маленького больного.
-
После полоскания рта ребенку можно предложить сделать несколько глотков воды. Вода не должна быть сильно холодной или горячей – лучше комнатной температуры. Ни в коем случае не давайте пить ребенку соки, газированную воду или минералку с газом, молоко.
-
Для питья ребенку следует развести глюкозо-солевой раствор – например, регидрон, гастролит, цитроглюкосалан, оралит и т.д. Эти препараты продаются в аптеке без рецепта, их необходимо всегда иметь в домашней аптечке. Разводить раствор необходимо строго по рецепту. Ребенку следует выпаивать по 1-3 чайных ложек раствора каждые 10 минут. Эти растворы можно давать и грудным детям, по нескольку капель и как можно чаще. Если малыш засыпает, раствор можно вводить пипеткой по капле за щечку, положив головку набок, или в рожке с соской.
-
Если рвота сопровождается поносом, после каждого акта дефекации следует подмывать малыша и менять ему белье.
-
Ребенка могут госпитализировать, поэтому следует собрать необходимые вещи в больницу, средства гигиены, запасную одежду, подготовить сумку и иметь её под рукой, одеться.
59.Неотложная помощь при стенозирующем ларинготрахеите(«ложном крупе»)
Первая помощь во время приступа ложного крупа у детей
-
До приезда скорой помощи родители должны сделать следующее:
-
Постараться успокоить малыша, так как плач и перевозбуждение усиливают кашель.
-
Уложить ребенка в кровать на подушку, чтобы верхняя часть тела была на возвышении.
-
Напоить ребенка теплым щелочным питьем (молоко с боржоми или 2% раствор соды) – это позволит разжижить мокроту и увлажнить слизистые оболочки.
-
Сделать ингаляцию с физиологическим раствором или минеральной водой. Для этого хорошо подойдет небулайзер.
-
Открыть окно в помещении, где находится ребенок, увлажнить воздух с помощью увлажнителя или развесить мокрые полотенца. Холодный влажный воздух снижает степень стеноза.
-
Можно вынести ребенка на балкон, укутав в одеяло.
-
Закапать в носовые ходы любые сосудосуживающие капли или дать подышать их раствором через небулайзер.
-
Можно дать малышу в возрастных дозировках:антигистаминные препараты (Фенистил, Эдем) для снятия отека слизистой;Но-шпу для уменьшения спазма гортани;
-
жаропонижающие препараты (Нурофен, Панадол) при лихорадке.
60.Неотложная помощь при обмороке
Неотложная помощь при обмороке у детей
В том случае, если сознание потерял ребенок, помощь будет включать стандартные действия:
-
положить его горизонтально без использования подушки;
-
немного приподнять ноги;
-
открыть форточку или окно;
-
расстегнуть одежду;
-
лицо побрызгать водой;
-
поднести к носу вату с нашатырным спиртом.
-
Не лишним будет обратить внимание на пульс, установив его ритмичность
-
По возможности нужно измерять и давление.
-
После того как ребенок очнется, не стоит его сразу поднимать — пусть полежит, пока полностью не придет в себя.
-
После можно дать ему сладкий кофе или чай, но не ранее, чем через 5-10 минут.
61.Неоложная помощь при анафилактическом шоке
Неотложная помощь при анафилактическом шоке у детей выглядит следующим образом:
-
прекращение введения в организм препарата, вызвавшего аллергический шок;
-
ребенок укладывается на кровать, укрывается теплыми вещами в целях недопущения озноба, дается увлаженный кислород;
-
в кожную область куда была сделана инъекция, необходимо обколоть раствором эпинефрина (0,1%), исходя из расчетов 0,1 мг на один год жизни ребенка, при этом данное вещество должно быть разведено в растворе NaCl (5 мл).
-
После ввода инъекции, накладывается жгут выше места укола не более чем на полчаса.
-
Если аллергенный препарат попадает на слизистую оболочку глаз или в нос, следует их промыть чистой водой, при этом, закапав 0,1% раствор эпинефренина. вместе с тем, в любой кожный участок тела вводится раствор эпинефрина (0,1%) через каждые 15 минут с целью возбуждения рефлексов ребенка.
-
Если состояние ухудшается, вводится раствор норандреналин в сочетании с растворов глюкозы.
-
внутривенно вводится преднизолон с периодичностью 1 часа (при необходимости);
-
внутримышечно вводится раствор супарстина или тавегила (антигистаминные препараты используемые для блокировки аллергической реакции, расчет – 0,1 мг на 1 год ребенка);
-
при наблюдаемой сердечной недостаточности внутривенно вводится раствор коргликона в сочетании с 10% глюкозой.
-
при наблюдаемой остановке дыхания ребенок переводится на искусственную вентиляцию легких.
62.Неотложная помощь при носовом кровотечении
1. Придать сидячее или полусидячее положение, успокоить ребенка.
2. Поднять руку ребенка, противоположную от стороны кровотечения, вверх.
3. Прижать крылья носа к носовой перегородке на 10-15 мин, холод на переносицу.
4. Ввести в носовые ходы турунды, смоченные 3% раствором перекиси водорода или 0,1% раствором адреналина (возможно использование гемостатической губки).
5. При отсутствии эффекта — проведение передней тампонады носа.
63.Неотложная помощь при гипогликемической коме
1. Если ребенок в сознании:
-
напоить его сладким чаем с 1-2 кусочками сахара или 1-2 чайными ложками меда (варенья), 25-100 г белого хлеба или 50 г печенья.
2. При внезапной потере сознания:
-
в/в струйно ввести 25-50 мл 20-40% раствора глюкозы из расчета 2 мл/кг; если ребенок пришел в сознание, его необходимо накормить (манная каша, картофельное пюре, кисель и др.);
-
при отсутствии эффекта через 10-15 мин повторить введение 20-40% раствора глюкозы в той же дозе, и если эффекта нет — начать в/в капельное введение 10% раствора глюкозы в объеме 100-200 мл со скоростью 20 капель в минуту (под контролем гликемии, поддерживая уровень глюкозы в крови в пределах 6-9 ммоль/л).
3. Если в результате проведенных мероприятий сознание у ребенка не восстановилось, ввести:
-
раствор глюкагона в дозе 0,5 мл детям с массой до 20 кг и 1,0 мл — с массой более 20 кг в/м или 0,1% раствор адреналина 0,1 мл/год жизни п/к;
-
3% раствор преднизолона в дозе 1-2 мг/кг в 300-500 мл 10% раствора глюкозы в/в капельно (под контролем гликемии).
4. При судорожном синдроме ввести:
-
,5% раствор седуксена в дозе 0,05-0,1 мл/кг (0,3-0,5 мг/кг) в/м или в/в.
5. При развитии отека мозга:
-
назначить маннитол в виде 10% раствора в дозе 1 г/кг в/в капельно на 10% растворе глюкозы; половину дозы ввести быстро (30-50 капель в минуту), остальной инфузат — со скоростью 12-20 капель в минуту;
-
ввести раствор дексаметазона в дозе 0,5-1 мг/кг в/в;
-
ввести 1% раствор лазикса 0,1-0,2 мл/кг (1-2 мг/кг) в/в или в/м;оксигенотерапия.
-
Госпитализация больного сахарным диабетом в коматозном состоянии в реанимационное или специализированное эндокринологическое отделение.
64.Неотложная помощь при гипергликемической коме
1. Организовать срочную госпитализацию в реанимационное или специализированное эндокринологическое отделение.
2. Обеспечить проходимость верхних дыхательных путей, оксигенотерапия.
3. Обеспечить доступ к венозному руслу для проведения регидратации:
-
в течение 1 часа ввести в/в капельно 0,9% раствор натрия хлорида из расчета 20 мл/кг; в раствор добавить 50-200 мг кокарбоксилазы, 5 мл 5% раствора аскорбиновой кислоты; при гиповолемическом шоке количество раствора увеличить до 30 мл/кг;
-
в последующие 24 часа продолжить инфузионную терапию из расчета 50-150 мл/кг; средний суточный объем в зависимости от возраста: до 1 года — 1000 мл, 1-5 лет — 1500 мл, 5-10 лет — 2000 мл, 10-18 лет — 2000-2500 мл. В первые 6 часов ввести 50% , в последующие 6 часов — 25% и в оставшиеся 12 часов — 25% жидкости.
-
Введение 0,9% раствора натрия хлорида продолжать до уровня сахара в крови 14 ммоль/л. Затем подключить 5% раствор глюкозы, вводя его поочередно с 0,9% раствором натрия хлорида в соотношении 1:1. Контроль эффективной осмолярности, рассчитываемой по формуле: 2 х (натрий крови в ммоль/л + калий крови в ммоль/л + глюкоза крови в ммоль/л). В норме этот показатель составляет 297 ± 2 мОсм/л. При наличии гиперосмолярности — 0,9% раствор натрия хлорида заменяют на гипотонический 0,45% раствор.
4. Одновременно с началом регидратации ввести инсулин короткого (!) действия (актрапид, хумулин регуляр и др.)
в/в струйно в дозе 0,1 ЕД/кг (при давности сахарного диабета более 1 года — 0,2 ЕД/кг) в 100-150 мл 0,9% раствора натрия хлорида.
-
Последующие дозы инсулина вводить из расчета и,1 ЛД/кг еже асно под контролем сахара крови. Уровень гликемии не должен снижаться более чем на 2,8 ммоль/час.
-
При снижении сахара крови до 12-14 ммоль/л перейти на введение инсулина через 4 часа из расчета 0,1 ЕД/кг.
5. С целью восполнения дефицита калия через 2-3 часа от начала терапии в/в капельное введение 1% раствора калия хлорида из расчета 2 ммоль/кг в сутки (1/2 дозы — внутривенно и 1/2 — при отсутствии рвоты внутрь):
-
a) при отсутствии данных об уровне калиемии вводить 1% раствор калия хлорида со скоростью 1,5 г в час (100 мл 1% раствора КСl содержат 1 г калия хлорида, a 1 г калия хлорида соответствует 13,4 ммоль калия; 1 мл 7,5% раствора КСl содержит 1 ммоль калия);
65.Неотложная помощь при приступе бронхиальной
астмы
-
при первичном осмотре ребенка оценивается тяжесть приступа, проводится пикфлуометрия;
-
удаление причинно-значимых аллергенов или триггерных факторов;
-
уточнение ранее проводимого лечения: количество доз бронхоспазмолитического препарата, путь введения; время, прошедшее с момента последнего приема бронхолитика; применялись ли кортикостероиды и в каких дозах;
-
оказание неотложной помощи в зависимости от тяжести приступа (в процессе терапии и наблюдения тяжесть может быть пересмотрена);
-
наблюдение в динамике за клиническими симптомами, мониторирование пиковой скорости выдоха (ПСВ);
-
обучение больного ребенка и/или родителей пользованию небулайзером и normDvioHiHM аэрозольным ингалятором со спейсером.
Неотложная помощь при легком приступе БА
-
1. Назначить 1-2 дозы одного из бронхолитических препаратов с помощью дозирующего аэрозольного ингалятора через спейсер или приспособление в виде пластикового стаканчика с отверстием в дне для ингалятора или через небулайзер:
-
β2-агонист (беротек H, сальбутамол) — предпочтителен у детей старшего возраста и при неэффективности других ингаляционных бронхолитиков или
-
М-холиномиметик (атровент) — предпочтителен у детей раннего возраста или при ночных приступах или
-
комбинированный бронхоспазмолитик (β2-агонист и М-холиномиметик — беродуал) — наиболее универсальный препарат с высоким профилем безопасностию.
-
2. Оценить эффект терапии через 20 мин.
-
3. Лечение после ликвидации приступа:
продолжить бронхоспазмолитическую терапию стартового бронхолитика каждые 4-6 часов в течение 24-48 час в ингаляциях, возможно перорально, или метилксантины короткого (эуфиллин) или длительного (теопэк, теотард и др.) действия внутрь;
назначить или продолжить прием базисных противовоспалительных препаратов.
Неотложная помощь при среднетяжелом приступе БА
1. Назначить ингаляцию 1-2 дозы одного из бронхоспазмолитических препаратов (см. неотложную помощь при легком приступе БА). Предпочтителен комбинированный бронхоспазмолитик (β2-агонист и М-холинолитик) — беродуал;
2. При отсутствии дозирующего аэрозольного ингалятора или небулайзера возможно введение 2,4% раствора эуфиллина в дозе 4-5 мг/кг (0,15-0,2 мл/кг) на изотоническом растворе натрия хлорида в/в струйно медленно в течение 10-15 мин.
Эуфиллин в/м, ингаляционно и в свечах не применяется!
3. Оценить эффект терапии через 20 мин.
4. Лечение после ликвидации приступа:
продолжить бронхоспазмолитическую терапию стартовым бронхолитиком каждые 4 часа бодрствования 1-2 дня в форме дозирующего аэрозоля или через небулайзер, затем перевод на пролонгированные бронхолитики (β2-агонисты, метилксантины);
продолжить базисную противовоспалительную терапию (недокромил натрия, кромогликат натрия, ингакорт, будесонид, беклометазон) с увеличением дозы препарата в 1,5-2 раза на 7-10 дней или использовать комбинированные препараты с противовоспалительным и бронхоспазмолитическим действием (дитек).
Неотложная помощь при тяжелом приступе БА
1. Срочная госпитализация.
2. Оксигенотерапия через маску или носовой катетер.
3. Проведение ингаляционной терапии:
-
бронхоспазмолитики через небулайзер: используются
-
Показания для госпитализации при приступе бронхиальной астмы у детей:
-
тяжелый приступ;
-
неэффективность бронхолитической терапии в течение 1-2 часов после начала терапии;
-
длительный (более 1-2 недель) период обострения бронхиальной астмы;
-
невозможность оказания неотложной помощи в домашних условиях;
-
неблагоприятные бытовые условия;
-
территориальная отдаленность от лечебного учреждения;
-
наличие критериев риска неблагоприятного исхода приступа.
66 .Сестринское Обследование
-
рост: 148,5 см (норма = 150 см, коридор №3 — величины ниже среднего )
-
вес: 34,0 кг ( норма = 40 кг, коридор №3 — величины ниже среднего)
-
температура: 36,6
-
*принимает ли ребенок вынужденное положение: нет
-
*внешний вид ребенка опрятный, состояние пациента средней степени
-
оценить:
-
речь: внятная
-
внимание: сосредоточенное
-
настроение: хорошее
-
ориентацию (знает где находится, кто он, с кем разговаривает): Больной активен, полностью ориентирован во времени и пространстве, отношение доброжелательное.
-
сознание: ясное
-
цвет кожных покровов: Кожа розового цвета, сухая, сыпи, расчесов нет.
-
осмотреть волосистую часть головы ( гнейс, перхоть, педикулез) : отсутствует.
-
состояние ногтей на руках и ногах: Ногти нормальной формы, признаков деформации, грибковых поражений нет.
-
эластичность кожи, тургор тканей: тургор не снижен, эластичность в норме.
-
влажность кожи ( в симметричных участках : на затылке, туловище, ладонях, подошвах ) в норме.
-
определить состояние подкожно-жировой клетчатки: слабо выражен, распределен равномерно. Признаков отеков нет.
-
форма головы, её окружность : 54 см
-
провести осмотр зубов( состояние, количество) : 28 зубов ,кариозных полостей не наблюдается
-
осмотр позвоночника ( осанка, возможные патoлогические изгибы ) : патологических изгибов нет, осанка не нарушена.
-
форма грудной клетки, её окружность: грудная клетка нормостенического типа, 71 см
-
форма конечностей, обследовать суставы ( цвет, форма, подвижность, размеры , местная температура, болезненность: Суставы верхних и нижних конечностей симметричны, подвижны, объем движений полный.
-
развитие мускулатуры
-
тонус мышц: Мышцы развиты удовлетворительно, симметрично, тонус не снижен, болезненности при прощупывании нет, гипертрофииатрофии отдельных групп мышц нет
-
*проверить пассивные и активные движения ребенка: движения активные
-
*пальпация лимфатических узлов (затылочных, подмышечных, паховых) лимфатические узлы не увеличены.
-
*осмотр кончиков пальцев, ногтей ( «барабанные палочки», «часовые стекла»): Ногти нормальной формы, признаков деформации нет.
-
*состояние голоса ребенка ( осиплость, хрипота, норма, афония ): норма
-
*дыхание ( спокойное, свистящее, хрипы ): Дыхание глубокое, ритмичное, тип дыхания смешанный.
-
*осмотреть проходимость носовых ходов, оценить характер отделяемого из носа: ____________________________________________________
-
*оценить участие вспомогательной мускулатуры в акте дыхания: грудная клетка нормостенического типа, симметричная, обе половины равномерно участвуют в дыхательных движениях.
-
*ЧДД : 16/ мин
-
*ЧCC: 78 удмин (норма 60- 80 уд/ мин )
-
*осмотр зева: Слизистые губ, щек, десен, твердого и мягкого неба, зева, задней стенки глотки розового цвета, чистые, влажные
-
*отеки: ———
-
*АД : ( правая ) 120 ( левая ) 80
-
*признаки обезвоживания: —
-
*форма живота, участие его в акте дыхания: Живот округлой формы, симметричный, брюшная стенка участвует в акте дыхания
-
*пропальпировать живот : при поверхностной пальпации живот мягкий, умеренно болезненный в эпигастральной области
-
*частота, характер стула: оформленный, 1 раз в сут
-
*частота мочеиспусканий за сутки: Мочеиспускание не затруднено, безболезненное, 6 раз в сут
-
*проверить симптом Пастернацкого: Симптом Пастернацкого отрицателен с обоих сторон.
67.Национальный календарь профилактических прививок
|
Категории и возраст граждан, подлежащих обязательной вакцинации |
Наименование профилактической прививки |
|
Новорожденные в первые 24 ч жизни |
Первая вакцинация против вирусного гепатита B (по схеме 0-1-6 ) |
|
Новорожденные на 3-7-й день жизни |
Вакцинация против туберкулеза2 БЦЖ-М или БЦЖ |
|
Дети 1 мес |
Вторая вакцинация против вирусного гепатита B |
|
Дети 2 мес |
|
|
Первая вакцинация против пневмококковой инфекции |
|
|
Дети 3 мес |
Первая вакцинация против дифтерии, коклюша, столбняка |
|
Первая вакцинация против полиомиелита (инакт) |
|
|
Дети 4,5 мес |
Вторая вакцинация против дифтерии, коклюша, столбняка |
|
Вторая вакцинация против полиомиелита(инакт) |
|
|
Вторая вакцинация против пневмококковой инфекции |
|
|
Дети 6 мес |
Третья вакцинация против дифтерии, коклюша, столбняка |
|
Третья вакцинация против полиомиелита (жив) Третья вакцинация против вирусного гепатита B |
|
|
Дети 12 мес |
Вакцинация против кори, краснухи, эпидемического паротита |
|
Категории и возраст граждан, подлежащих обязательной вакцинации |
Наименование профилактической прививки |
|
Дети 15 мес |
Ревакцинация против пневмококковой инфекции |
|
Дети 18 мес |
Первая ревакцинация против полиомиелита(жив) |
|
Первая ревакцинация против дифтерии, коклюша, столбняка |
|
|
Дети 20 мес |
Вторая ревакцинация против полиомиелита(жив) |
|
Дети 6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита |
|
Дети 6-7 лет |
Вторая ревакцинация против дифтерии, столбняка |
|
Ревакцинация против туберкулеза БЦЖ |
|
|
Дети 14 лет |
Третья ревакцинация против дифтерии, столбняка |
|
Взрослые от 18 лет |
Ревакцинация против дифтерии, столбняка — каждые 10 лет от момента последней ревакцинации |
|
Дети от 1 года до 18 лет, взрослые от 18 до 55 лет, не привитые ранее |
Вакцинация против вирусного гепатита B (по схеме 0-1-6 ) |
|
Дети от 1 года до 18 лет, женщины от 18 до 25 лет (включительно), не болевшие, не привитые, привитые однократно против краснухи, не имеющие сведений о прививках против краснухи |
Вакцинация против краснухи |
|
Дети от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори |
Вакцинация против кори (интервал между 1 и 2 прививкой не менее 3 мес) |
|
Дети с 6 мес, учащиеся 1-11-х классов; обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования; |
Вакцинация против гриппа |
Сестринское дело в педиатрии
Примерная программа «Сестринское дело в педиатрии» содержит перечень практических манипуляций, которыми должны овладеть студенты за время изучения дисциплины для организации эффективного сестринского ухода.
Доктрина среднего медицинского и фармацевтического образования в Российской Федерации, разработанная в соответствии с Законом «Об образовании» и Национальной доктриной образования, значительно переориентировала приоритеты, определила повышенные цели подготовки и воспитания медицинских работников среднего звена.
В настоящее время сестринский процесс рассматривается как равнозначный врачебному элемент лечебно-диагностической деятельности. Выдвигаются новые, достаточно высокие требования не только к теоретической, но и к практической подготовке медсестры как самостоятельного специалиста.
Материалы, представленные в данном разделе сайта по сестринскому делу в педиатрии для медицинских училищ и колледжей придерживаются требованиям Государственного образовательного стандарта среднего профессионального образования и примерной программы «Сестринское дело в педиатрии» для специальности 060109 «Сестринское дело», рекомендованной Министерством здравоохранения Российской Федерации.
С целью четкого выполнения профилактических, диагностических и лечебных манипуляций по назначению врача студенты в процессе обучения должны придерживаться определенного алгоритма выполнения манипуляций, единого при отработке практических навыков на всех клинических дисциплинах, начиная с основ сестринского дела. Студенты должны знать:
— цели;
— показания;
— противопоказания:
— оснащение;
— технику безопасности:
— возможные проблемы при проведении практических манипуляций, и только лишь после этого приступать к непосредственному проведению манипуляции в следующей последовательности:
— подготовка к манипуляции;
— выполнение манипуляции:
— завершение манипуляции.
Студенты должны уметь обосновать каждый этап выполняемой манипуляции. В данном разделе представлены сестринские процессы в педиатрии и алгоритмы манипуляций наиболее часто встречающихся в работе медсестры в ЛПУ, обслуживающих детское население.
При составлении статей по сестринскому делу в педиатрии была использована различная современная литература (например: «Основы сестринского дела» под ред. А. М. Спринца, С. В. Науменко и т.д.)
Должностная инструкция медицинской сестры педиатрического отделения
I. Общая часть
На должность медицинской сестры педиатрического отделения назначается лицо, имеющее высшее медицинское образование по специальности «Сестринское дело» или среднее медицинское образование, сертификат по специальности «Сестринское дело в педиатрии». Назначается и увольняется главным врачом больницы но представлению главной медицинской сестры в соответствии с действующим законодательством. В своей работе руководствуется настоящим Положением, законодательными и нормативными документами Российской Федерации по вопросам здоровья населения, а также распоряжениями и указаниями вышестоящих органов и должностных лиц. Постоянно совершенствует свои знания и умения.
II. Обязанности
1. Проводит санитарно-просветительную работу среди детей, их родственников и населения, консультирует по вопросам здорового образа жизни, питания, грудного вскармливания, соблюдает правила медицинской этики и деонтологии при общении с персоналом, родителями и детьми.
2. Обучает родителей уходу за здоровым и больным ребенком, выполнению санитарно-эпидемиологических требований ухода за детьми. Осуществляет патронажную работу в семье, собирает информацию об условиях воспитания ребенка, особенностях его характера, привычках для успешного осуществления ухода за ним.
3. Обеспечивает доврачебную медицинскую помощь детям при неотложных состояниях, организует правильную транспортировку пострадавших.
4. Обеспечивает доврачебный этап профилактических осмотров детей различного возраста на основе скринирующих программ.
5. Планирует вакцинопрофилактику и осуществляет контроль за ее проведением.
6. Осуществляет контроль за выполнением ребенком и родителями рекомендаций и назначений врача.
7. Выполняет программу лечебно-профилактической помощи ребенку, назначенную врачом. Планирует и осуществляет сестринский уход за пациентами в соответствии с приоритетами потребностей.
8. Осуществляет:
• прием пациентов в лечебно-профилактическом учреждении (отделении);
• осмотр на наличие педикулеза, обеспечение больного индивидуальными предметами ухода;
• сбор материала от больных для лабораторного обследования;
• выборку назначений врача из историй болезни;
• подготовку пациентов к инструментальным методам исследования;
• соблюдение санитарно-эпидемиологического режима в отношении ребенка, родственников и себя лично;
• контроль за питанием ребенка в условиях лечебно-профилактического учреждения и дома, качеством и соответствием передач, принесенных родителями, разрешенным ассортиментом;
• составление порционных требований на диетостолы;
• контроль за состоянием больного с регистрацией любых изменений, принятие решений в соответствии с уровнем своей компетенции.
9. Представляет врачебному персоналу своевременную информацию об ухудшении состояния пациента, осложнениях, возникших в результате проведения медицинских манипуляций.
10. Регулярно повышает квалификацию.
III. Права
1. На основе норм медицинской этики и деонтологии требовать от детей и их родителей соблюдения рекомендаций врача и режима лечебно-профилактического учреждения (отделения).
2. Получать необходимую информацию для четкого выполнения своих обязанностей.
3. Вносить предложения но совершенствованию работы младшего и среднего медицинского персонала отделения учреждения.
4. Проходить аттестацию (переаттестацию) с целью присвоения квалификационных категорий.
5. Участвовать в мероприятиях, проводимых для средних медицинских работников лечебно-профилактических учреждений, участвовать в работе профессиональных медицинских ассоциаций.
6. Повышать свою квалификацию.
IV. Ответственность
Специалист за невыполнение своих профессиональных обязанностей несет ответственность, предусмотренную действующим законодательством.
Обновлено: 2019-07-09 23:48:33
- Влияние внешних факторов на брак
- Уход за новорожденным ребенком
- Роль детской поликлиники в воспитании здорового ребенка
- Подготовка к поступлению в дошкольное учреждение
- Сексуальные различия и социальные вознаграждения
в американской семье - Сбор мокроты, мочи, кала для лабораторного исследования
Автор: Редько Анна Павловна
Основные правила сестринского ухода в педиатрии.
Медицинская сестра – медицинский работник, который постоянно находится рядом с пациентом. Именно от нее зависит во многом не только уход за женщиной и новорожденным ребенком, но и, в конечном итоге, выздоровление пациента. В связи с этим потребность в хорошо подготовленном сестринском персонале существенно возрастает. Медицинская сестра должна обеспечить широкий спектр услуг, в том числе, консультации в отношении здорового образа жизни, воспитания здорового ребенка, организации помощи на дому и различных этапах реабилитации. По определению Всемирной организации здравоохранения, роль медицинской сестры заключается в обеспечении физической и психологической поддержки здоровых и больных людей, оценке состояния здоровья отдельных лиц, в укреплении здоровья, предупреждения заболеваний, в обеспечении и поддержании здоровой обстановки, в участии в санитарном просвещении, осуществлении совместно с врачом медицинского обслуживания, предоставления рекомендаций, проведении реабилитационных мер.
Для осуществления надлежащего ухода за детьми разного возраста, здоровыми и больными, медицинская сестра должна уметь:
— выявить проблемы ребенка и родителей, связанные со здоровьем;
— спланировать уход;
— организовать и осуществить уход за больными детьми разного возраста;
— владеть техникой сестринских манипуляций;
— организовать и контролировать надлежащий прием лекарственных препаратов, назначенных врачом;
— обучить персонал, родителей, родственников уходу за ребенком;
— проводить профилактические и реабилитационные мероприятия у детей с различной патологией;
— оказать доврачебную помощь при неотложных состояниях;
— общаться с детьми разного возраста и их родственниками;
— оценить эффективность сестринских действий.
Для этого необходимо знать:
— параметры оценки развития ребенка, физического и психологического;
— причины возникновения и основные клинические проявления заболеваний, лабораторные и инструментальные методы исследований, принципы лечения заболеваний у детей;
— основные проблемы детей и их родителей, связанные с заболеванием или состоянием здоровья детей;
— критерии эффективности сестринских действий;
— принципы профилактики детских заболеваний и их осложнений;
За последние годы принципы ухода за здоровым и больным ребенком, как этические, так и технологические, претерпели существенные изменения. Расширяются обязанности медицинской сестры, активно внедряются новые подходы к работе с детьми разных возрастов.
Работа в педиатрии всегда предъявляла к персоналу особые требования. Уход за детьми предполагает контакт не только медсестры и ребенка, а включает посредников -чаще всего мать, реже отца или бабушку, дедушку, с их собственным восприятием состояния здоровья своего чада, толкованием изменений и отклонений, с их характерологическими особенностями. Еще до рождения ребенка, медицинская сестра должна выявить вероятные факторы риска: социальный статус беременной, материальную обеспеченность, жилищные условия, состояние здоровья беременной, прием лекарственных препаратов; получить возможную информацию о наследственных болезнях в семье, наличии вредных привычек, психологическом состоянии матери и членов семьи и пр.
Медицинской сестре следует помнить:
— контакт устанавливают в первую очередь с ребенком. Ведь как только родители отмечают, что ребенок не сопротивляется медицинскому работнику, они также начинают относитсяк нему с доверием. Медицинская сестра должна владеть специальными навыками общения с детьми, которые основаны на знании их возрастных особенностей — психологии, поведения и способности выразить субъективные ощущения, и уметь использовать их.
— доверие к медицинской сестре вызывает ее поведение, личный пример, внимательное отношение к ребенку, человеческие качества. Спокойная, оптимистичная, аккуратная медицинская сестра, умеющая внушить родителям и ребенку мысли о том, что они сами заинтересованы и нуждаются в выполнении назначений врача, вызывает доверие ребенка и его родителей.
— подавление страха у ребенка и у его родителей – одна из главных и наиболее трудных задач в педиатрии. Ее решению способствует профессионализм, компетентность медицинской сестры и медицинская информированность родственников.
— чтобы облегчить жизнь детям и их родителям, врачи, медицинские сестры и психологи старательно изучают вопросы развития, воспитания и питания со всевозможных точек зрения. Вокруг много источников информации, начиная с книг (порой не лучшим образом переведенных или адаптированных к условиям нашей действительности) до советов производителей товаров по уходу за ребенком. Заблудиться в море разных сведений и точек зрения очень просто. Медицинская сестра может и должна помочь, особенно молодым родителям, выбрать в потоке имеющейся информации наиболее ценную.
— чуткое отношение к малышу в семье и в лечебно-профилактических учреждениях системы здравоохранения – залог его здоровья. Особое внимание в подготовке и переподготовке медицинских сестер, в том числе и педиатрических, уделяется технологиям выполнения манипуляций и правилам общения с детьми. При этом необходимо использовать достижения науки в этой области и не пренебрегать опытом предыдущих поколений. Интерес к новому и умеренный консерватизм – вот основа подхода к проблемам ухода за ребенком и его воспитания.
Normal
0
MicrosoftInternetExplorer4
/* Style Definitions */
table.MsoNormalTable
{mso-style-name:»Обычная таблица»;
mso-tstyle-rowband-size:0;
mso-tstyle-colband-size:0;
mso-style-noshow:yes;
mso-style-parent:»»;
mso-padding-alt:0cm 5.4pt 0cm 5.4pt;
mso-para-margin:0cm;
mso-para-margin-bottom:.0001pt;
mso-pagination:widow-orphan;
font-size:10.0pt;
font-family:»Times New Roman»;}