Описание
Фармакологические свойства
Бензилпенициллины в форме прокаин-бензилпенициллина и бензатин-бензилпенициллина, входящие в состав ШОТАПЕНА, относятся к группе пенициллинов узкого спектра действия, оказывающих бактерицидное действие, в основном, на грамположительные бактерии (Clostridium spp., Corynebacterium spp., Erysipelothrix spp., Listeria spp., Staphylococcus spp., Streptococcus spp.). В основе их механизма действия лежит ингибирование синтеза пептидогликана, что приводит к прекращению роста бактерий, а также активизируются ферменты, гидролизирующие пептидогликан, что ослабляет ковалентные связи клеточной стенки. Растущие клетки перестают делиться, увеличиваются, набухают и распадаются с образованием мелких частиц. Особенностями пенициллинов являются медленное всасывание и пролонгированное действие при внутримышечном введении.
Дигидрострептомицина сульфат – антибиотик из группы аминогликозидов. Обладает широким спектром антимикробного действия. Действует бактерицидно на большинство грамотрицательных бактерий (Esсherichia coli, Klebsiella spp., Pasteurella spp., Salmonella spp., Brucella spp., Haemophilus spp., Campylobacter spp. и другие). Антибактериальный эффект основан на связывании молекулы стрептомицина с субчастицами рибосом микробной клетки, что нарушает считывание информации в системе синтеза белка и приводит к включению ошибочных аминокислот в растущую полипептидную цепь. При внутримышечном введении стрептомицин быстро всасывается и незначительно связывается с белками сыворотки крови.
Обладая синергидным эффектом, компоненты препарата проявляют взаимоусиливающее действие, благодаря чему увеличивается спектр активности, а устойчивость бактерий развивается медленнее. После однократного введения терапевтическая концентрация препарата в крови обнаруживается уже через 2 часа и сохраняется до 72 часов.
Препарат выводится из организма преимущественно с мочой, у лактирующих животных – частично с молоком. Кумуляции при нормальной выделительной функции почек не происходит. По степени воздействия на организм ШОТАПЕН относится к умеренно опасным веществам (3 класс опасности по ГОСТ 12.1.007-76).
Показания к применению
ШОТАПЕН применяют для лечения острых и хронических заболеваний бактериальной этиологии органов дыхания, мочеполовой системы, опорно-двигательного аппарата, желудочно-кишечного тракта, а также мастита, операционных, раневых и послеродовых инфекций у крупного и мелкого рогатого скота, свиней, спортивных лошадей, кошек и собак, вызываемых микроорганизмами, чувствительными к бензилпенициллину и дигидрострептомицину.
Состав и форма выпуска
ШОТАПЕН – комплексный антибактериальный препарат, в качестве действующих веществ в 100 мл содержит: 10 г прокаин-бензилпенициллина, 10 г бензатин бензилпенициллина и 16.4 млн МЕ дигидрострептомицина сульфата, а в качестве вспомогательных веществ: повидон – 1 г, цитрат натрия 1,2 г, динатриевая соль этилендиаминотетрауксусной кислоты – 0,05г, прокаина гидрохлорид – 0,5 г, формальдегида сульфоксилат натрия – 0,3 г, натрия метил- гидроксибензоат – 0,09 г, натрия пропилгидроксибензоат – 0,01 г, полиоксил – 0,6 г, карбамид – 0,2 г и вода для инъекций. По внешнему виду препарат представляет собой суспензию от белого до желто-белого цвета без запаха.
Препарат выпускают расфасованным по 50, 100 и 250 мл в стеклянные или полимерные флаконы соответствующей вместимости.
Инструкция по применению
Препарат вводят однократно подкожно или внутримышечно в следующих дозировках:
• крупный и мелкий рогатый скот, свиньи, спортивные лошади: 1-2 мл на 20 кг массы животного;
• кошки, собаки: 1-2 мл на 25 кг массы животного.
При необходимости, возможно повторное введение препарата через 72 часа.
Если объем одной инъекции превышает для крупного рогатого скота и лошадей – 20 мл, свиней – 10 мл, мелкого рогатого скота и телят – 5 мл, то препарат вводится несколькими инъекциями и в разные мышцы.
Беременным самкам препарат должен применяться с осторожностью, по усмотрению ветеринарного врача. Перед применением рекомендуется хорошо встряхнуть флакон.
Противопоказания
Индивидуальная повышенная чувствительность к компонентам препарата, заболевания печени и почек.
Препарат запрещается применять кроликам и мелким грызунам. Не следует применять препарат совместно с другими антибиотиками, обладающими ото- и нефротоксическим действием (неомицин, канамицин, мономицин, гентамицин и др.). Не рекомендуется также применять одновременно с антибиотиками из группы макролидов, тетрациклинов, полимиксинов и линкозамидов.
Особые указания
Убой животных на мясо, которым применяли ШОТАПЕН, разрешается не ранее чем через 30 суток после последнего введения препарата у свиней и 49 суток у КРС. Молоко от дойных животных запрещается использовать для пищевых целей в период лечения и в течение 5 дней (10 доений) после прекращения применения препарата. Такое молоко может быть использовано для кормления животных после термической обработки.
УТЕРОТОН® инструкция по применению
📜 Инструкция по применению УТЕРОТОН®
💊 Состав препарата УТЕРОТОН®
✅ Применение препарата УТЕРОТОН®
📅 Условия хранения УТЕРОТОН®
⏳ Срок годности УТЕРОТОН®
Описание лекарственного препарата ветеринарного назначения УТЕРОТОН®
Основано на официально утвержденной инструкции по применению
препарата УТЕРОТОН® для специалистов
и утверждено компанией-производителем для электронного издания справочника Видаль Ветеринар
2023 года
Дата обновления: 2023.01.10
Лекарственная форма
|
|
УТЕРОТОН® |
Раствор для инъекций рег. 44-3-10.17-3857№ПВР-3-5.0/00530 |
Форма выпуска, состав и упаковка
Раствор для инъекций прозрачный, от бесцветного до светло-желтого цвета.
Вспомогательные вещества: натрия метабисульфит, пропиленгликоль, хлорэтон, лимонная кислота, натрия гидроксид, вода д/и.
Расфасован по 100 мл в стеклянные флаконы, герметично укупоренные резиновыми пробками, укрепленными алюминиевыми колпачками с клипсами контроля первого вскрытия. Флаконы с препаратом допускается упаковывать в индивидуальные пачки из картона. Каждая потребительская упаковка снабжена инструкцией по применению препарата.
Фармакологические (биологические) свойства и эффекты
Негормональный лекарственный препарат, относится к группе неселективных бета-адреноблокаторов.
Утеротон® оказывает блокирующее действие на β-адренорецепторы миометрия, что способствует проявлению активности эндогенного окситоцина, вследствие чего усиливаются сокращения гладкой мускулатуры матки и молочной железы. Является антагонистом катехоламинов, обладает выраженным антистрессовым действием.
Препарат относится к малоопасным веществам (4 класс опасности согласно ГОСТ 12.1.007-76).
Показания к применению препарата УТЕРОТОН®
- для стимуляции родов при атонии, гипотонии матки, профилактики задержания последа, субинволюции матки, повышения оплодотворяемости, извлечения эмбрионов у коров-доноров;
- в составе комплексной терапии для лечения послеродового эндометрита у коров;
- в составе комплексной терапии для лечения синдрома метрит-мастит-агалактия у свиноматок.
Порядок применения
Утеротон® вводят в/м или в/в.
В дозе 10 мл на животное:
- у коров для стимуляции родовой деятельности и профилактики послеродовых осложнений — однократно в день родов;
- при задержании последа у коров — трехкратно с интервалом 12 ч;
- для лечения субинволюции матки и послеродовых эндометритов у коров — трехкратно с интервалом 24 ч в комплексе с другими препаратами.
В дозе 5 мл на животное:
- для профилактики синдрома метрит-мастит-агалактия у свиноматок — однократно сразу после родов;
- при искусственном осеменении для повышения оплодотворяемости у коров и свиноматок — однократно за 20-30 мин до процедуры;
- при извлечении эмбрионов у коров-доноров — однократно за 10-15 мин до вымывания.
Следует избегать нарушений схемы применения препарата, т.к. это может привести к снижению его эффективности. В случае пропуска одной дозы необходимо ввести препарат как можно скорее в той же дозе и по той же схеме. Не следует вводить двойную дозу для компенсации пропущенной.
Особенностей действия при первом применении препарата и при отмене не выявлено.
Побочные эффекты
При применении препарата Утеротон® в соответствии с инструкцией побочных эффектов и осложнений, как правило, не наблюдается. В случае развития аллергических реакций использование препарата прекращают и назначают животному антигистаминные препараты и средства симптоматической терапии.
Симптомы передозировки: пониженная ЧСС, гипотензия, бронхоспазм, мышечная слабость. При развитии выраженных побочных эффектов, особенно стойкой брадикардии, вследствие передозировки в/в медленно вводят раствор атропина сульфата (1-2 мг действующего вещества на животное) и применяют бета-адреностимулятор изадрин (25 мг действующего вещества на животное) или орципреналин (0.5 мг действующего вещества на животное).
Противопоказания к применению препарата УТЕРОТОН®
-
индивидуальная гиперчувствительность;
-
беременность;
-
патологическое расположение плода.
Препарат противопоказан к применению молодняку животных.
Особые указания и меры личной профилактики
Препарат нельзя применять одновременно с адреномиметиками, пропранолол удлиняет действие недеполяризующих миорелаксантов.
Седативные и снотворные препараты при одновременном применении с пропранололом усиливают угнетающее действие на ЦНС.
При в/в и в/м введении йодсодержащих препаратов на фоне приема пропранолола повышается риск развития анафилактических реакций.
Лактирующим животным препарат применяют по показаниям с осторожностью, под контролем ветеринарного врача.
Мясо и молоко животных в пищевых целях используются без ограничений.
Меры личной профилактики
При работе с препаратом Утеротон® следует соблюдать общие правила личной гигиены и техники безопасности, предусмотренные при работе с лекарственными препаратами. Во время работы с лекарственным препаратом запрещается пить, курить и принимать пищу. По окончании работы с препаратом следует вымыть руки теплой водой с мылом.
Людям с гиперчувствительностью к компонентам препарата следует избегать прямого контакта с препаратом Утеротон®. При случайном контакте лекарственного препарата с кожей или слизистой оболочкой глаз их необходимо промыть большим количеством воды. В случае появления аллергических реакций или при случайном попадании препарата в организм человека следует немедленно обратиться в медицинское учреждение (при себе иметь инструкцию по применению препарата или этикетку).
Пустую тару из-под лекарственного препарата запрещается использовать для бытовых целей; она подлежит утилизации с бытовыми отходами.
Условия хранения УТЕРОТОН®
Препарат следует хранить в закрытой упаковке производителя, отдельно от продуктов питания и кормов, в защищенном от прямых солнечных лучей, недоступном для детей месте при температуре от 5° до 25°С.
Неиспользованный лекарственный препарат утилизируют в соответствии с требованиями действующего законодательства.
Срок годности УТЕРОТОН®
Срок годности при соблюдении условий хранения — 3 года со дня производства, после вскрытия упаковки — не более 14 суток. Запрещается применение препарата по истечении срока годности.
Условия отпуска
Препарат отпускают без рецепта.
Контакты для обращений
|
|
410010 Саратов, |
УТЕРОТОН® отзывы
Помогите другим с выбором, оставьте отзыв об УТЕРОТОН®
Оставить отзыв
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Габапентин инструкция по применению
Дата публикации: 18.11.2021
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.ИнсультОбезболивающие таблеткиОбезболивающие уколыТаблетки
Содержание статьи
- От чего помогает Габапентин
- Габапентин: побочные действия, противопоказания
- Может ли быть наркоэффект при приеме Габапентина
- Габапентин и алкоголь: совместимость
- Применение при беременности и кормлении грудью
- Габапентин и Габапентин Канон – в чем разница
- Задайте вопрос эксперту по теме статьи
Нейрохирурги для устранения боли при заболеваниях позвоночника применяют Габапентин. Препарат относится к противосудорожным средствам. Вначале его использовали только для лечения эпилепсии. Затем ученые установили, что гебапентин эффективно купирует боль при поражении нервной системы. Препарат выпускается в капсулах. В каждую капсулу помещено 300 мг основного ингредиента.
От чего помогает Габапентин
Препарат используют в качестве средства для монотерапии или дополнительного компонента комплексного лечения парциальных судорог. Он эффективно купирует нейропатическую боль у пациентов, страдающих невралгией, развившейся после герпевирусной инфекции. Лекарственное средство широко применяют в лечении следующих заболеваний:
- Постполимиелитческой нейропатии;
- Рефлекторной симпатической дистрофии;
- Диабетической нейропатии.
Габапентин эффективно купирует и другие виды боли, связанные с повреждением нервов. Его применяют в лечении:
- болевого синдрома у больных инсультом;
- фибромиалгии;
- фантомной боли;
- хронической тазовой боли.
Препарат применяют для купирования боли после операций на щитовидной железе, коронарного шунтирования, нейрохирургических вмешательств. Габапентин при грыже позвоночника позволяет снизить дозы нестероидных противовоспалительных средств, избегать их применения между основными приемами.
Как свидетельствуют результаты научных исследований, у пациентов, которым накануне гистерэктомии (удаления матки) давали Габапентин, в послеоперационном периоде выраженность боли была незначительной. Это позволило уменьшить дозы, а в некоторых случаях и отказаться от применения наркотических анальгетиков.
Хотите разбираться в аналогах лекарств, чтобы умело подбирать препараты на свой бюджет? Наша методичка от экспертов-провизоров «Аналоги популярных лекарств» поможет вам в этом! Получить методичку просто: подпишитесь на наши соцсети и напишите в сообщения «аналоги».
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Габапентин: побочные действия, противопоказания
Среди побочных эффектов, которые чаще всего возникают при приеме препарата, пациенты и врачи выделяют:
- головокружение;
- сонливость;
- расстройство координации произвольных движений, проявляющихся неустойчивостью, нарушение ходьбы, движений глазных яблок.
Эти симптомы обычно не приводят к нежелательным последствиям. Следует обратить внимание, пациенты пожилого и старческого возраста при наличии вышеперечисленных симптомов могут упасть, сломать руку или ногу. Им становится трудно ходить.
Также при приеме лекарственного средства может развиться немотивированная усталость, периферические отеки, не ассоциированные с декомпенсированной патологией сердца и сосудов. В связи с тем, что во время приема препарата может нарушаться концентрация внимания, врачи рекомендуют пациентам на время лечения отказаться от управления транспортными средствами и работы с точными или травмоопасными механизмами.
У отдельных пациентов при приеме Габапентина увеличивается масса тела. Исследователи не исключают тот факт, что на фоне приема препарата могут возникнуть суицидальные мысли. В этом случае надо прекратить принимать лекарство и обратиться к психотерапевту.
Как утверждают ученые, габарентин – достаточно безопасное лекарственное средство. При выполнении рекомендаций врачей, применении доз, которые указаны в инструкции, риск развития побочных эффектов сводится к минимуму. Препарат не применяют при наличии повышенной чувствительности к его ингредиентам.
Может ли быть наркоэффект при приеме Габапентина
Изначально Габапентин предназначался для лечения эпилепсии и купирования болевого синдрома. Но он воздействует на нервную систему как наркотик. У людей, которые применяют препарат не по назначению, изменяется сознание. Кардинальным образом меняется окружающая действительность. Могут возникнуть галлюцинации, бредовые идеи.
Походка становится шаткой, неуверенной, речь спутанной. Нарушаются равновесие, координация движений. Люди, принимающие не по назначению препарат, становятся чрезмерно общительными. У них возникает сонливость, чередующаяся с периодами бессонницы, без причины возникают вспышки агрессии.
При неконтролируемом приеме лекарственного средства формируется стойкая лекарственная зависимость. Поэтому Габапентин отпускается в аптеках только по рецепту врача, выписанному на специальном бланке.
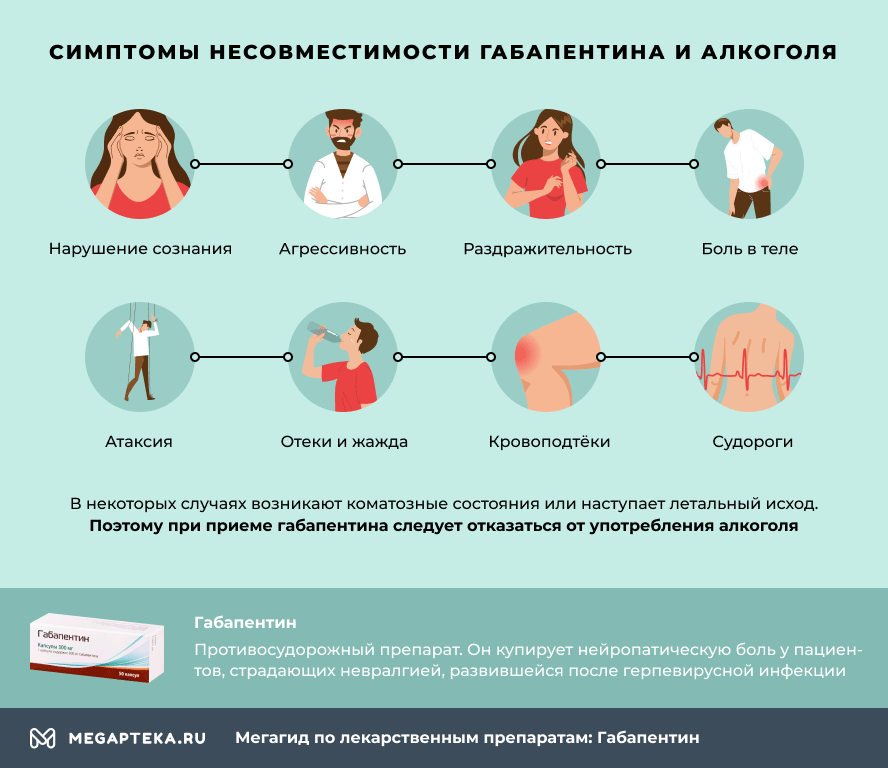
Габапентин и алкоголь: совместимость
При приеме Габапентина следует отказаться от употребления спиртных напитков. При их одновременном приеме могут возникнуть следующие последствия:
- нарушение сознания;
- агрессивность;
- повышенная раздражительность;
- боль в теле;
- расстройство координации движений (атаксия);
- жажда;
- кровоподтеки из-за повышенной ломкости капилляров;
- отеки ног, рук, лица;
- мышечные судороги.
В некоторых случаях возникают коматозные состояния или наступает летальный исход.
Применение при беременности и кормлении грудью
Как свидетельствуют результаты исследований, при приеме Габапентина беременными женщинами риск развития врожденных аномалий развития плода увеличивается в два раза. Чаще всего рождаются дети с заячьей губой, дефектами нервной трубки, патологией сердца и сосудов.
От приема препарата следует отказаться и при планировании беременности. Но схему уменьшения дозы препарата следует согласовать с лечащим врачом. Габапентин нельзя принимать во время кормления младенца грудью, поскольку от проникает в кровь, а оттуда – в грудное молоко. При невозможности отказаться от применения препарата малыша необходимо перевести на искусственное вскармливание.
Габапентин и Габапентин Канон – в чем разница
Габапентин — это действующее вещество. Препараты с ним могут выпускаться под разными торговыми названиями, в том числе с одноименным. Приставка «Канон» отражает название фармацевтической компании Канонфарма продакшн, которая выпускает препарат.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Цены на товар Габапентин:
Мегаптека,
Цены на Габапентин в Санкт-Петербурге, Цены на Габапентин в Новосибирске, Цены на Габапентин в Екатеринбурге, Цены на Габапентин в Казани, Цены на Габапентин в Нижнем Новгороде, Цены на Габапентин в Челябинске, Цены на Габапентин в Самаре, Цены на Габапентин в Уфе, Цены на Габапентин в Ростове-на-Дону, Цены на Габапентин в Омске, Цены на Габапентин в Красноярске, Цены на Габапентин в Воронеже, Цены на Габапентин в Перми, Цены на Габапентин в Волгограде, Цены на Габапентин в Краснодаре, Цены на Габапентин в Тюмени, Цены на Габапентин в Саратове, Цены на Габапентин в Тольятти, Цены на Габапентин в Ижевске, Цены на Габапентин в Барнауле
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Наропин — инструкция по применению
Синонимы, аналоги
Статьи
Регистрационный номер:
П N014458/01
Торговое название:
Наропин® (Naropin®)
Международное непатентованное название:
ропивакаин
Химическое название:
(2S)-N-(2,6-Диметилфенил)-1-пропил-пиперидин-2-карбоксамида гидрохлорид моногидрат
Лекарственная форма:
раствор для инъекций
Состав на 1 мл
Активное вещество: ропивакаина гидрохлорид моногидрат, соответствующий 2,0 мг, 7,5 мг и 10,0 мг ропивакаина гидрохлорида.
Вспомогательные вещества: натрия хлорид 8,6 мг, 7,5 мг и 7,1 мг, соответственно, 2 М раствор натрия гидроксида и/или 2 М раствор хлористоводородной кислоты для доведения рН до 4,0 — 6,0, вода для инъекций до 1,0 мл.
Описание
Прозрачный бесцветный раствор.
Характеристика
Раствор препарата Наропин® представляет собой стерильный изотонический водный раствор, не содержит консервантов и предназначен только для однократного применения. рКа ропивакаина 8,1; коэффициент распределения – 141 (n-октанол/фосфатный буфер рН 7,4 при 25°С).
Фармакотерапевтическая группа:
местноанестезирующее средство
Код АТХ: N01BB09
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Фармакодинамика
Ропивакаин – первый местный анестетик амидного типа длительного действия, являющийся чистым энантиомером. Oбладает как анестезирующим, так и обезболивающим действием. Высокие дозы ропивакаина применяются для местной анестезии при хирургических вмешательствах, низкие дозы препарата обеспечивают анальгезию (сенсорный блок) с минимальным и не прогрессирующим моторным блоком. На длительность и интенсивность блокады, вызванной ропивакаином, добавление эпинефрина не влияет. Обратимо блокируя потенциалзависимые натриевые каналы, препятствует генерации импульсов в окончаниях чувствительных нервов и проведению импульсов по нервным волокнам.
Как и другие местные анестетики может оказывать влияние на другие возбудимые клеточные мембраны (например, в головном мозге и миокарде). Если избыточное количество местного анестетика достигает системного кровотока за короткий промежуток времени, возможно проявление признаков системной токсичности. Признаки токсичности со стороны центральной нервной системы предшествуют признакам токсичности со стороны сердечно-сосудистой системы, так как наблюдаются при более низких концентрациях ропивакаина в плазме (см. раздел «Передозировка»).
Прямое действие местных анестетиков на сердце включает замедление проводимости, отрицательный инотропный эффект и, при выраженной передозировке, аритмии и остановку сердца. Внутривенное введение высоких доз ропивакаина приводит к таким же эффектам на сердце.
Внутривенные инфузии ропивакаина здоровым добровольцам показали его хорошую переносимость.
Непрямые сердечно-сосудистые эффекты (снижение АД, брадикардия), которые могут возникать после эпидурального введения ропивакаина, обусловлены возникающей симпатической блокадой.
Фармакокинетика
Концентрация ропивакаина в плазме крови зависит от дозы, пути введения и степени вас-куляризации области инъекции. Фармакокинетика ропивакаина линейная, максимальная концентрация (Cmax) пропорциональна введенной дозе.
После эпидурального введения ропивакаин полностью абсорбируется. Абсорбция носит двухфазный характер, период полувыведения (T1/2) для двух фаз составляет соответственно 14 мин и 4 ч. Замедление элиминации ропивакаина определяется медленной абсорбцией, что объясняет более длительный T1/2 после эпидурального введения по сравнению с внутривенным введением.
Общий плазменный клиренс ропивакаина — 440 мл/мин, плазменный клиренс несвязанного вещества 8 л/мин, почечный клиренс 1 мл/мин, объем распределения в равновесном состоянии 47 л, показатель печеночной экстракции около 0,4, T1/2 — 1,8 ч. Ропивакаин интенсивно связывается с белками плазмы крови (главным образом с α1-кислыми гликопротеинами), несвязанная фракция ропивакаина составляет около 6%. Длительная эпидуральная инфузия ропивакаина приводит к повышению общего содержания препарата в плазме крови, что обусловлено увеличением содержания кислых гли-копротеинов в крови после хирургических операций, при этом концентрация несвязанной, фармакологически активной формы ропивакаина в плазме крови меняется в гораздо меньшей степени, чем общая концентрация ропивакаина.
Ропивакаин проникает через плацентарный барьер с быстрым достижением равновесия по несвязанной фракции. Степень связывания с белками плазмы крови у плода меньше, чем у матери, что приводит к более низким концентрациям ропивакаина в плазме плода по сравнению с общей концентрацией ропивакаина в плазме крови матери.
Ропивакаин активно метаболизируется в организме, главным образом путем ароматического гидроксилирования. 3-гидроксиропивакаин (конъюгированный + неконъюгированный) обнаруживается в плазме крови. 3-гидрокси и 4-гидроксиропивакаин обладают более слабым местноанестезирующим действием по сравнению с ропивакаином.
После внутривенного введения 86% ропивакаина выводится с мочой и только около
1% от выделяемого с мочой препарата выводится в неизмененном виде. Около 37% 3-
гидроксиропивакаина, основного метаболита ропивакаина, выводится с мочой
преимущественно в конъюгированной форме.
1-3% ропивакаина выводится с мочой в виде следующих метаболитов: 4-гидроксиропивакаина, N-дезалкилированных метаболитов и 4-гидрокси- дезалкилированного ропивакаина.
Нет данных о рацемизации ропивакаина in vivo.
ПОКАЗАНИЯ
Анестезия при хирургических вмешательствах:
– эпидуральная блокада при хирургических вмешательствах, включая кесарево сечение;
– блокада крупных нервов и нервных сплетений;
– блокада отдельных нервов и инфильтрационная анестезия.
Купирование острого болевого синдрома:
– продленная эпидуральная инфузия или периодическое болюсное введение, например,
для устранения послеоперационной боли или обезболивания родов;
– блокада отдельных нервов и инфильтрационная анестезия;
– продленная блокада периферических нервов;
– внутрисуставная инъекция.
Купирование острого болевого синдрома в педиатрии:
– каудальная эпидуральная блокада у новорожденных и детей до 12 летнего возраста
включительно;
– продленная эпидуральная инфузия у новорожденных и детей до 12 летнего возраста
включительно.
ПРОТИВОПОКАЗАНИЯ
Гиперчувствительность к компонентам препарата.
Известная повышенная чувствительность к местным анестетикам амидного типа.
С осторожностью:
ослабленные пожилые пациенты или пациенты с тяжелыми
сопутствующими заболеваниями, такими как блокады внутрисердечной проводимости II и
III степеней (синоатриальная, атриовентрикулярная, внутрижелудочковая), прогресси
рующие заболевания печени, тяжелая печеночная недостаточность, тяжелая
хроническая почечная недостаточность, при терапии гиповолемического шока. Для
данных групп пациентов регионарная анестезия часто является предпочтительной. При
проведении “больших” блокад с целью снижения риска развития тяжелых
неблагоприятных явлений рекомендуется предварительно оптимизировать состояние
пациента, а также скорректировать дозу анестетика.
Следует соблюдать осторожность при инъекции местных анестетиков в области головы и
шеи, в связи с возможной повышенной частотой развития серьезных побочных эффектов.
При внутрисуставном введении препарата следует соблюдать осторожность при подозрении на наличие недавней обширной травмы сустава или хирургической операции со вскрытием обширных поверхностей сустава, в связи с возможностью усиления абсорбции препарата и более высокой концентрации препарата в плазме.
Особое внимание следует уделять при применении препарата у детей до 6 месяцев в связи с незрелостью органов и функций.
Пациентам, находящимся на диете с ограничением натрия, необходимо принимать во внимание содержание натрия в препарате.
ПРИМЕНЕНИЕ ПРИ БЕРЕМЕННОСТИ И В ПЕРИОД ГРУДНОГО ВСКАРМЛИВАНИЯ
Беременность
Не выявлено влияния ропивакаина на фертильность и репродуктивную функцию, а также тератогенного действия. Не проводились исследования по оценке возможного действия ропивакаина на развитие плода у женщин.
Наропин® можно применять при беременности только, если ожидаемая польза для матери превышает потенциальный риск для плода (в акушерстве использование препарата для анестезии или анальгезии хорошо обосновано).
Исследования влияния препарата на репродуктивную функцию проводились на животных. В исследованиях на крысах ропивакаин не оказывал влияния на фертильность и репродукцию в двух поколениях. При введении максимальных доз ропивакаина беременным крысам наблюдалось увеличение смертности потомства в первые три дня после родов, что, возможно, объясняется токсическим эффектом ропивакаина на мать, приводящим к нарушению материнского инстинкта.
Исследования тератогенности на кроликах и крысах не выявили побочных эффектов ропивакаина на органогенез или развитие плода на ранних стадиях. Также в ходе перинатальных и постнатальных исследований на крысах, получавших максимально переносимую дозу препарата, не отмечалось побочных эффектов на поздние стадии развития плода, родовую деятельность, лактацию, жизнеспособность или на рост потомства.
Лактация
Не изучалось выделение ропивакаина или его метаболитов с грудным молоком. Исходя из экспериментальных данных, доза препарата, получаемого новорожденным, предположительно составляет 4% от дозы, введенной матери (концентрация препарата вмолоке/ концентрация препарата в плазме). Общая доза ропивакаина, воздействующая на ребенка при грудном кормлении, значительно меньше дозы, которая может попасть в
плод при введении анестетика матери при родах. При необходимости применения препарата в период грудного кормления следует рассмотреть соотношение потенциальной пользы для матери и возможного риска для младенца.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Наропин® должен использоваться только специалистами, имеющими достаточный опыт проведения местной анестезии, или под их наблюдением.
Взрослые и дети старше 12 лет:
В целом для анестезии при хирургических вмешательствах требуются более высокие
дозы и более концентрированные растворы препарата, чем при использовании анестетика с целью обезболивания. При использовании анестетика с целью обезболивания обычно рекомендована доза 2 мг/мл. Для внутрисуставного введения рекомендована доза 7,5 мг/мл.
Дозы, указанные в таблице 1, считаются достаточными для достижения надежной блокады и являются ориентировочными при использовании препарата у взрослых, так как существует индивидуальная вариабельность скорости развития блокады и его длительности.
Данные таблицы 1 является ориентировочным руководством по дозированию препарата для проведения наиболее часто используемых блокад. При подборе дозы препарата следует основываться на клиническом опыте с учетом физического состояния пациента.
Таблица 1. Рекомендации по дозированию препарата Наропин® для взрослых:
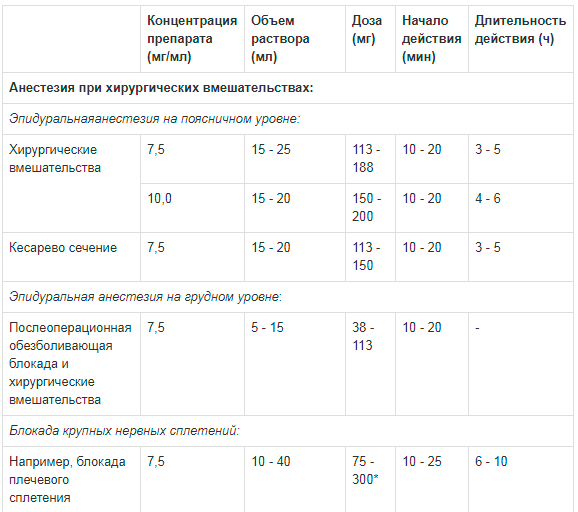
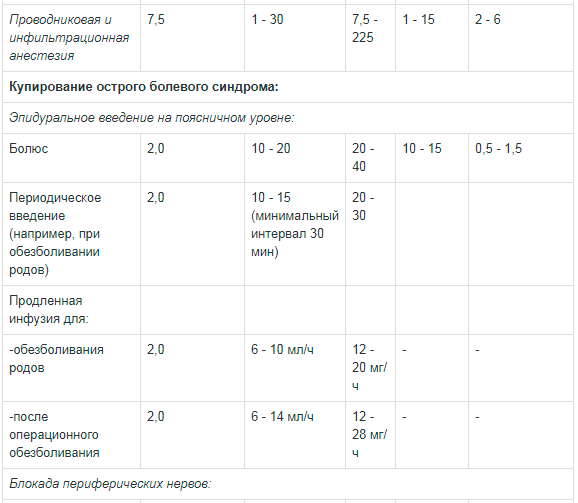
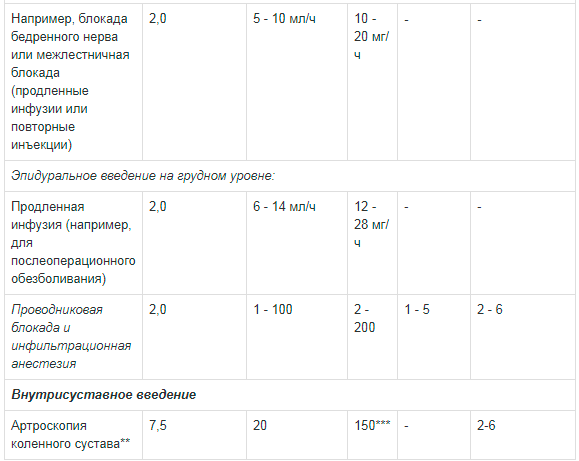
** Сообщалось о случаях хондролиза при послеоперационной продленной внутрисуставной инфузии местных анестетиков. Наропин® не следует применять для продленной внутрисуставной инфузии.Доза для блокады крупных нервных сплетений должна подбираться в соответствии с местом введения и состоянием пациента. Блокада плечевого сплетения межлестничным и надключичным доступом может быть сопряжена с высокой частотой серьезных побочных реакций вне зависимости от используемого местного анестетика.
*** Если Наропин® дополнительно использовался для других видов анестезии, максимальная доза не должна превышать 225 мг.
Для ознакомления с факторами, влияющими на метод выполнения отдельных блокад, и с требованиями, предъявляемыми к конкретным группам пациентов, следует использовать стандартные руководства.
Для предотвращения попадания анестетика в сосуд следует обязательно проводить аспирационную пробу до введения и в процессе введения препарата. Если предполагается использовать препарат в высокой дозе, рекомендуется ввести пробную дозу – 3-5 мл лидокаина с эпинефрином. Случайное внутрисосудистое введение распознается по временному увеличению частоты сердечных сокращений, а случайное интратекальное введение – по признакам спинального блока. При появлении токсических симптомов следует немедленно прекратить введение препарата.
До введения и во время введения препарата Наропин® (которое следует проводить медленно или путем увеличения вводимых последовательно доз препарата со скоростью 25-50 мг/мин) необходимо тщательно контролировать жизненно важные функции пациента и поддерживать с ним вербальный контакт.
Однократное введение ропивакаина в дозе до 250 мг при эпидуральной блокаде для проведения хирургического вмешательства обычно хорошо переносится пациентами. При блокаде плечевого сплетения с помощью 40 мл препарата Наропин® 7,5 мг/мл максимальные плазменные концентрации ропивакаина у некоторых пациентов могут достигать значения, характеризующегося легкими симптомами токсичности со стороны центральной нервной системы. Поэтому применение дозы выше 40 мл препарата Наропин® 7,5 мг/мл (300 мг ропивакаина) не рекомендовано.
При длительном проведении блокады путем продленной инфузии или повторного болюсного введения следует учитывать возможность создания токсических концентраций анестетика в крови и местного повреждения нерва. Введение ропивакаина в течение 24 ч в дозе до 800 мг суммарно при хирургических вмешательствах и для послеоперационного обезболивания, а также продленная эпидуральная инфузия после операции со скоростью до 28 мг/ч в течение 72 ч хорошо переносится взрослыми пациентами.
Для купирования послеоперационной боли рекомендуется следующая схема применения препарата: если эпидуральный катетер не был установлен при оперативном вмешательстве, после его установки выполняется эпидуральная блокада болюсной инъекцией препарата Наропин® (7,5 мг/мл). Анальгезия поддерживается инфузией препарата Наропин® (2 мг/мл). В большинстве случаев для купирования послеоперационной боли от умеренной до выраженной, инфузия со скоростью 6-14 мл/ч (12-28 мг/ч) обеспечивает адекватную анальгезию с минимальной не прогрессирующей двигательной блокадой (при использовании данной методики наблюдалось значительное снижение потребности в опиоидных анальгетиках).
Для послеоперационного обезболивания Наропин® (2 мг/мл) можно вводить непрерывно в виде эпидуральной инфузии в течение 72 ч без фентанила или в комбинации с ним (1-4 мкг/мл). При применении препарата Наропин® 2 мг/мл (6-14 мл/час) обеспечивалось адекватное обезболивание у большинства пациентов. Комбинация препарата Наропин® и фентанила приводила к улучшению обезболивания, вызывая при этом побочные эффекты, присущие наркотическим анальгетикам.
Использование препарата Наропин® в концентрации выше 7,5 мг/мл при кесаревом сечении не изучено.
Таблица 2. Рекомендации по дозированию препарата Наропин® для детей до 12 лет:
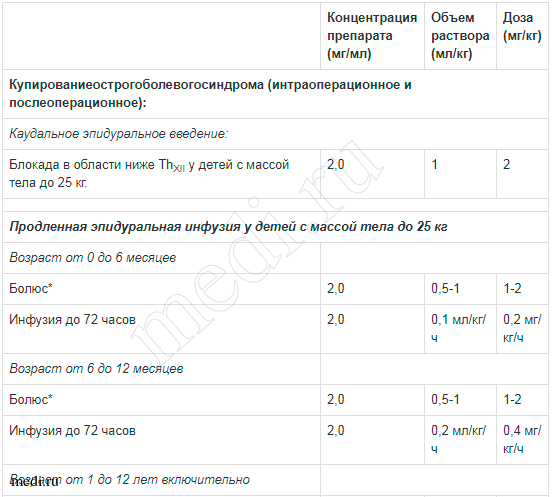

* Меньшие дозы из предлагаемого интервала рекомендуются для эпидурального введения на грудном уровне, в то время как большие дозы рекомендованы для эпидурального введения на поясничном или каудальном уровнях.
** Рекомендуется для эпидурального введения на поясничном уровне. Обоснованным является снижение дозы болюса для эпидуральной анальгезии на грудном уровне.
Дозы, указанные в таблице 2, являются руководством к использованию препарата в педиатрической практике. В тоже время существует индивидуальная вариабельность скорости развития блока и его длительности.
У детей с избыточной массой тела часто требуется постепенное снижение дозы препарата; при этом необходимо руководствоваться «идеальной» массой тела пациента. За справочной информацией о факторах, которые влияют на методы выполнения отдельных блокад и о требованиях, предъявляемых к конкретным группам пациентов, следует обращаться к специализированным руководствам. Объем раствора для каудального эпидурального введения и объем болюса для эпидурального введения не должны превышать 25 мл для любого пациента.
Для предотвращения непреднамеренного внутрисосудистого введения анестетика следует тщательно проводить аспирационную пробу до введения и в процессе введения препарата. Во время введения препарата необходимо тщательно контролировать жизненно важные функции пациента. При появлении токсических симптомов следует немедленно прекратить введение препарата.
Однократное введение ропивакаина в дозе 2 мг/мл (из расчета 2 мг/кг, объём раствора 1 мл/кг) для послеоперационной каудальной анальгезии обеспечивает адекватное обезболивание ниже уровня ThXII у большинства пациентов. Дети старше 4 лет хорошо переносят дозы до 3 мг/кг. Объем вводимого раствора для эпидурального введения на каудальном уровне может быть изменен с целью достижения различной распространенности сенсорного блока, что описано в специализированных руководствах. Независимо от типа анестезии, рекомендуется болюсное введение рассчитанной дозы препарата.
Применение препарата в концентрации выше 5 мг/мл, а также интратекальное применение препарата Наропин® у детей не исследовалось. Применение препарата Наропин® у недоношенных детей не изучалось.
Инструкции по применению раствора
Раствор не содержит консервантов и предназначен только для однократного применения. Любое количество раствора, оставшегося в контейнере после использования, должно быть уничтожено.
Невскрытый контейнер с раствором не должен быть автоклавирован. Невскрытая блистерная упаковка обеспечивает стерильность внешней поверхности контейнера и предпочтительна для использования в условиях, требующих стерильности.
ПОБОЧНОЕ ДЕЙСТВИЕ
Нежелательные реакции на Наропин® аналогичны реакциям на другие местные анестетики амидного типа. Их следует отличать от физиологических эффектов, возникающих из-за блокады симпатических нервов на фоне эпидуральной анестезии, таких как, снижение артериального давления, брадикардия, или эффектов, связанных с техникой введения препарата, таких как, местное повреждение нерва, менингит, постпункционная головная боль, эпидуральный абсцесс.
Побочные эффекты, присущие местным анестетикам
Со стороны центральнойи периферической нервной системы
Возможны нейропатия и нарушение функции спинного мозга (синдром передней спинномозговой артерии, арахноидит, синдром конского хвоста), обычно связаны с техникой проведения регионарной анестезии, а не с действием препарата.
В результате случайного интратекального введения эпидуральной дозы может произойти полный спинальный блок.
Возможны серьезные осложнения при системной передозировке и непреднамеренном внутрисосудистом введении препарата (см. раздел «Передозировка»).
Острая системная токсичность
Наропин® может вызывать острые системные токсические реакции при использовании
высоких доз или при быстром повышении его концентрации в крови при случайном
внутрисосудистом введении препарата либо его передозировке (см. раздел
«Фармакологические свойства» и «Передозировка»).
Наиболее часто встречающиеся побочные эффекты
Сообщалось о различных побочных эффектах препарата, подавляющее большинство которых было связано не с воздействием используемого анестетика, а с техникой проведения регионарной анестезии.
Наиболее часто (> 1%) отмечались следующие побочные эффекты, которые были расценены, как имеющие клиническое значение вне зависимости от того была ли установлена причинно-следственная связь с использованием анестетика: снижение артериального давления (АД)*, тошнота, брадикардия, рвота, парестезия, повышение температуры тела, головная боль, задержка мочеиспускания, головокружение, озноб, повышение артериального давления, тахикардия, гипестезия, беспокойство. Частота возникновения нежелательных эффектов представлена следующим образом: Очень часто (> 1/10); Часто (> 1/100, < 1/10); Нечасто (> 1/1000, < 1/100); Редко (> 1/10 000, < 1/1 000); Очень редко (< 1/10 000), включая отдельные сообщения.

* Снижение АД встречается у детей часто.
**Рвота встречается у детей очень часто.
ПЕРЕДОЗИРОВКА
Острая системная токсичность
При случайном внутрисосудистом введении при проведении блокад нервных сплетений или других периферических блокад наблюдались случаи возникновения судорог.
В случае неправильного введения эпидуральной дозы анестетика интратекально возможно возникновение полного спинального блока.
Случайное внутрисосудистое введение анестетика может вызвать немедленную токсическую реакцию.
При передозировке во время проведения регионарной анестезии симптомы системной токсической реакции появляются в отсроченном порядке через 15-60 мин после инъекции из-за медленного повышения концентрации местного анестетика в плазме крови.
Системная токсичность, в первую очередь, проявляется симптомами со стороны центральной нервной системы (ЦНС) и сердечно-сосудистой системы (ССС). Данные реакции вызываются высокими концентрациями местного анестетика в крови, которые могут возникнуть вследствие (случайного) внутрисосудистого введения, передозировки или исключительно высокой адсорбции из сильно васкуляризированных областей.
Реакции со стороны ЦНС схожи для всех местных анестетиков амидного типа, в то время как реакции со стороны сердечно-сосудистой системы в большей степени зависят от введенного препарата и его дозы.
Центральная нервная система
Проявления системной токсичности со стороны центральной нервной системы развиваются постепенно: сначала появляются расстройства зрения, онемение вокруг рта, онемение языка, гиперакузия, звон в ушах, головокружение. Дизартрия, тремор и мышечные подергивания являются более серьёзными проявлениями системной токсичности и могут предшествовать появлению генерализованных судорог (эти признаки не должны приниматься за невротическое поведение пациента). При прогрессировании интоксикации может наблюдаться потеря сознания, приступы судорог продолжительностью от нескольких секунд до нескольких минут, сопровождающиеся нарушением дыхания, быстрым развитием гипоксии и гиперкапнии из-за повышенной мышечной активности и неадекватной вентиляции. В тяжелых случаях может даже наступить остановка дыхания. Возникающие ацидоз, гиперкалиемия, гипокальциемия усиливают токсические эффекты анестетика.
Впоследствии, из-за перераспределения анестетика из ЦНС и его последующего метаболизма и экскреции, происходит достаточно быстрое восстановление функций, если только не была введена большая доза препарата.
Сердечно—сосудистая система
Расстройства со стороны сердечно-сосудистой системы являются признаками более серьезных осложнений. Снижение АД, брадикардия, аритмия и, в ряде случаев, даже остановка сердца могут возникать вследствие высокой системной концентрации местных анестетиков. В редких случаях остановка сердца не сопровождается предшествующей симптоматикой со стороны ЦНС. В исследованиях на добровольцах внутривенная инфузия ропивакаина приводила к угнетению проводимости и сократительной способности сердечной мышцы. Симптомам со стороны сердечно-сосудистой системы обычно предшествуют проявления токсичности со стороны ЦНС, которые можно не заметить, если больной находится под действием седативных средств (бензодиазепины или барбитураты) или под общей анестезией.
У детей ранние признаки системной токсичности местных анестетиков иногда сложнее выявить вследствие затруднений, испытываемых детьми при описании симптомов, или в случае применения регионарной анестезии в сочетании с общей анестезией.
Лечение острой токсичности
При появлении первых признаков острой системной токсичности следует немедленно прекратить введение препарата.
При появлении судорог и симптомов угнетения ЦНС больному требуется адекватное лечение, целью которого является поддержание оксигенации, купирование судорог,
поддержание деятельности сердечно-сосудистой системы. Следует обеспечить оксигенацию кислородом, а при необходимости – переход на искусственную вентиляцию легких. Если спустя 15-20 секунд судороги не прекращаются, следует использовать про-тивосудорожные средства: тиопентал натрия 1-3 мг/кг в/в (обеспечивает быстрое купирование судорог) или диазепам 0,1 мг/кг в/в (действие развивается медленнее по сравнению с действием тиопентала натрия). Суксаметоний 1 мг/кг быстро купирует судороги, но при его использовании требуется интубация и искусственная вентиляция легких.
При угнетении деятельности сердечно-сосудистой системы (снижение АД, брадикардия)
необходимо внутривенное введение 5-10 мг эфедрина, при необходимости через 2-
3 мин введение повторить. При развитии циркуляторной недостаточности или остановке
сердца следует немедленно начать стандартные реанимационные мероприятия.
Жизненно важно поддерживать оптимальную оксигенацию, вентиляцию и циркуляцию крови, а также корректировать ацидоз. При остановке сердца могут потребоваться более длительные реанимационные мероприятия.
При терапии системной токсичности у детей необходимо корректировать дозы соответственно возрасту и массе тела пациента.
ВЗАИМОДЕЙСТВИЕ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ ПРЕПАРАТАМИ И ДРУГИЕ ФОРМЫ ЛЕКАРСТВЕННОГО ВЗАИМОДЕЙСТВИЯ
Возможно суммирование токсических эффектов при одновременном назначении с другими местными анестетиками или препаратами структурно сходными с местными анестетиками амидного типа.
Клиренс ропивакаина уменьшается до 77% при одновременном применении с флувоксамином, являющимся мощным конкурентным ингибитором изофермента CYP1A2, из-за возможности сходного взаимодействия следует избегать длительного применения Наропина® на фоне действия флувоксамина.
Повышение рН раствора выше 6,0 может привести к образованию преципитата из-за плохой растворимости ропивакаина при данных условиях.
Раствор Наропина® в пластиковых инфузионных мешках по своим химическим и физическим свойствам совместим со следующими лекарственными препаратами:
|
Концентрация Наропина: 1-2 мг/мл |
|
|
Добавляемый раствор |
Концентрация |
|
Фентанил |
1,0 — 10,0 мкг/мл |
|
Морфин |
20,0 — 100,0 мкг/мл |
Несмотря на тот факт, что полученные смеси сохраняют химическую и физическую стабильность в течение 30 дней при температуре не выше 30°С, исходя из данных по микробиологической чистоте, следует использовать полученные смеси растворов немедленно после приготовления.
ОСОБЫЕ УКАЗАНИЯ
Анестезия должна проводиться опытными специалистами. Обязательно наличие оборудования и лекарственных препаратов для проведения реанимационных мероприятий. До начала выполнения больших блокад должен быть установлен внутривенно катетер.
Персонал, обеспечивающий выполнение анестезии, должен быть соответствующим
образом подготовлен и знаком с диагностикой и лечением возможных побочных эффектов, системных токсических реакций и других возможных осложнений (см. раздел “Передозировка”).
Осложнением непреднамеренного субарахноидального введения может являться спинальный блок с остановкой дыхания и снижением АД. Судороги развиваются чаще при блокаде плечевого сплетения и эпидуральной блокаде, вероятно, вследствие случайного внутрисосудистого введения или быстрой абсорбции в месте инъекции. Выполнение блокад периферийных нервов может требовать введение большого объема местного анестетика в зоны с большим количеством сосудов, часто вблизи крупных сосудов, что повышает риск внутрисосудистого введения и/или быстрого системного всасывания, что может привести к высокой концентрации препарата в плазме.
Некоторые процедуры, связанные с применением местных анестетиков, такие как инъекции в области головы и шеи, могут сопровождаться повышенной частотой развития серьезных побочных эффектов, вне зависимости от типа применяемого местного анестетика. Необходимо соблюдать осторожность для предотвращения инъекции в область воспаления.
Следует соблюдать осторожность при введении препарата пациентам с блокадой внутрисердечной проводимости II и III степеней, пациентам с тяжелой почечной недостаточностью, пожилым и ослабленным пациентам.
Имеются сообщения о редких случаях остановки сердца при применении препарата Наропин® для эпидуральной анестезии или блокад периферических нервов, особенно после случайного внутрисосудистого введения препарата, у пожилых пациентов и у пациентов с сопутствующими сердечно-сосудистыми заболеваниями.
В ряде случаев реанимационные мероприятия были затруднительны. Остановка сердца, как правило, требует более длительных реанимационных мероприятий.
Поскольку Наропин® метаболизируется в печени, следует проявлять осторожность при применении препарата у больных с тяжелыми заболеваниями печени; в некоторых случаях из-за замедленной элиминации может возникнуть необходимость уменьшения повторно вводимых доз анестетика.
Обычно у больных с почечной недостаточностью при введении препарата однократно или при использовании препарата в течение непродолжительного периода времени не требуется корректировать дозу. Однако ацидоз и снижение концентрации белков в плазме крови, часто развивающиеся у больных с хронической почечной недостаточностью, могут повышать риск системного токсического действия препарата (см. раздел «Способ применения и дозы»). Риск системной токсичности также повышен при применении препарата у пациентов с пониженной массой тела и пациентов с гиповолемическим шоком.
Эпидуральная анестезия может приводить к снижению АД и брадикардии. Введение сосудосуживающих препаратов или увеличение объёма циркулирующей крови может уменьшить риск развития подобных побочных эффектов. Следует своевременно корректировать снижение АД путем внутривенного введения 5-10 мг эфедрина, при необходимости введение повторить.
При внутрисуставном введении препарата следует соблюдать осторожность при подозрении на наличие недавней обширной травмы сустава или хирургической операции со вскрытием обширных поверхностей сустава, в связи с возможностью усиления абсорбции препарата и более высокой концентрации препарата в плазме.
Пациенты, получающие терапию антиаритмическими препаратами III класса (например, амиадороном) должны находиться под тщательным наблюдением, рекомендуется ЭКГ-мониторинг в связи с риском усиления сердечно-сосудистых эффектов.
Следует избегать длительного применения препарата Наропин® у пациентов, принимающих мощные ингибиторы изофермента CYP1A2 (такие как, флувоксамин и эноксацин).
Следует учитывать возможность перекрестной гиперчувствительности при одновременном применении препарата Наропин® с другими местными анестетиками амидного типа.
Пациентам, находящимся на диете с ограничением натрия, необходимо принимать во внимание содержание натрия в препарате.
Применение препарата у новорожденных требует учета возможной незрелости органов и физиологических функций новорожденных. Клиренс несвязанной фракции ропивакаина и пипелоксилидина (ППК) зависит от массы тела и возраста ребенка в первые годы жизни. Влияние возраста выражается в развитии и зрелости функции печени, клиренс достигает максимального значения в возрасте около 1-3 лет. Период полувыведения ропивакаина составляет 5-6 часов у новорожденных и детей в возрасте 1 месяца по сравнению с 3 часами у детей более старшего возраста. В связи с недостаточным развитием функций печени системная экспозиция ропивакаина выше у новорожденных, умеренно выше – у детей от 1 до 6 месяцев по сравнению с детьми более старшего возраста. Значительные отличия в концентрациях ропивакаина в плазме крови новорожденных, выявленные в клинических исследованиях, позволяют предполагать повышенный риск возникновения системной токсичности в этой группе пациентов, особенно при продленной эпидуральной инфузии. Рекомендованные дозы для новорожденных основаны на ограниченных клинических данных.
При использовании ропивакаина у новорожденных необходимо мониторирование системной токсичности (контроль признаков токсичности со стороны центральной нервной системы, ЭКГ, контроль оксигенации крови) и местной нейротоксичности, которые следует продолжать после завершения инфузии из-за медленного выведения препарата у новорожденных.
Применение препарата в концентрации выше 5 мг/мл, а также интратекальное применение препарата Наропин® у детей не исследовалось.
Наропин® потенциально способен вызывать порфирию и может применяться у пациентов с диагнозом острая порфирия только в случаях, если нет более безопасной альтернативы. В случае повышенной чувствительности пациентов должны быть приняты необходимые меры предосторожности.
Сообщалось о случаях хондролиза при послеоперационной продленной внутрисуставной инфузии местных анестетиков. В большинстве описанных случаев, проводилась инфузия в плечевой сустав. Причинно-следственная связь с приемом анестетиков не установлена. Наропин® не следует применять для продленной внутрисуставной инфузии.
ВЛИЯНИЕ НА СПОСОБНОСТЬ УПРАВЛЯТЬ ТРАНСПОРТНЫМИ СРЕДСВАМИ И ДРУГИМИ МЕХАНИЗМАМИ
Помимо анальгезирующего эффекта, Наропин® может оказывать слабое транзиторное
влияние на двигательную функцию и координацию. Учитывая профиль побочных эффектов препарата, необходимо соблюдать осторожность при управлении транспортными средствами и выполнении других потенциально опасных видов деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
ФОРМА ВЫПУСКА
Раствор для инъекций 2 мг/мл, 7,5 мг/мл и 10 мг/мл.
Раствор для инъекций 2 мг/мл:
По 20 мл в запаянные ампулы из полипропилена. Каждую ампулу помещают в контурную ячейковую упаковку. 5 контурных ячейковых упаковок с инструкцией по применению в картонной пачке с контролем первого вскрытия.
По 100 мл или 200 мл в полипропиленовые контейнеры (мешки), укупоренные бутилкаучуковой пробкой и листовидной алюминиевой пластинкой. Полипропиленовые контейнеры (мешки) индивидуально упакованы в контурную ячейковую упаковку из полипропилена/бумаги. По 5 контурных ячейковых упаковок в картонной пачке с инструкцией по применению.
Раствор для инъекций 7,5 мг/мл и 10 мг/мл:
По 10 мл в запаянные ампулы из полипропилена. Каждую ампулу помещают в контурную ячейковую упаковку. 5 контурных ячейковых упаковок с инструкцией по применению в картонной пачке с контролем первого вскрытия.
УСЛОВИЯ ХРАНЕНИЯ
Хранить при температуре не выше 30°С. Не замораживать. Хранить в местах, недоступных для детей.
СРОК ГОДНОСТИ
3 года. Не применять по истечении срока годности, указанного на упаковке.
УСЛОВИЯ ОТПУСКА
По рецепту.
ФИРМА-ПРОИЗВОДИТЕЛЬ
Раствор для инъекций 2 мг/мл, 7,5 мг/мл, 10 мг/мл (ампулы):
АстраЗенека АБ, SE-151 85 Содерталье, Швеция;
Раствор для инъекций 2 мг/мл (мешки):
АстраЗенека Пти Лтд, Австралия, 10-14 Картоум Роуд, Норт Райд, Новый Южный Уэльс 2113
Дальнейшая информация предоставляется по требованию:
Представительство компании АстраЗенека ЮК Лимитед, Великобритания в г. Москве и ООО АстраЗенека Фармасьютикалз
125284 г. Москва, ул. Беговая д. 3, стр. 1
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Состав
В 1 капсуле содержится 300 мг действующего вещества габапентина и вспомогательные компоненты: кальция гидрофосфат, крахмал картофельный, макрогол, магния стеарат.
Форма выпуска
Капсулы, субстанция-порошок.
Фармакологическое действие
Противосудорожное (антиконвульсант).
Фармакодинамика и фармакокинетика
Фармакодинамика
Габапентин — аналог гамма-аминомасляной кислоты по строению. Несмотря на структурное сходство, он не является ГАМК-миметиком, так как не связывается ГАМК–рецепторами. Не взаимодействует с бензодиазепиновыми, глутаматными, стрихниннечувствительными и опиатными рецепторами. Препарат воздействует на высокоспецифичные центры ЦНС, которые не имеют сродства к прочим противоэпилептическим средствам.
Габапентин блокирует вход кальция в клетку, который имеет значение в возникновении нейропатической боли, поэтому препарат эффективно купирует боль. Под его влиянием уменьшается глутамат-зависимая гибель нейронов, а также увеличивается синтез ГАМК.
Фармакокинетика
Биодоступность препарата не пропорциональна дозе. Сmax достигается через 2-3 часа. Пища не оказывает влияния на фармакокинетику, которая не меняется при повторном приеме. Период полувыведения составляет 6 -7 часа. Он не связывается с белками крови и выводится почками. Выведение препарата снижается у людей в возрасте и при нарушении функции почек, поэтому этой категории пациентов необходима коррекция дозы.
Показания к применению
- монотерапия фокальных судорог при эпилепсии у взрослых и детей с 12 лет;
- дополнительное лечение фокальных судорог при эпилепсии у взрослых;
- дополнительное лечение резистентной эпилепсии у детей с 3 лет;
- мигрень;
- нейропатические боли (невралгия постгерпетическая, диабетическая, тригеминальная, ВИЧ-обусловленная, алкогольная, при стенозе спинномозгового канала);
- уменьшение интенсивности приливов при климаксе.
Противопоказания
- острый панкреатит;
- повышенная чувствительность к препарату;
- непереносимость галактозы или нарушения всасывания глюкозы и галактозы;
- возраст до 3 лет при фокальных эпилептических припадках;
- возраст до 12 лет при постгерпетической невралгии;
- беременность.
Побочные действия
- повышение АД, тахикардия;
- диспепсия, тошнота, боль в животе, сухость слизистой рта, анорексия, запоры или понос, панкреатит, метеоризм, гингивит;
- миалгия, боль в спине;
- сонливость, головокружение, нистагм, повышенная утомляемость и возбудимость, дизартрия, головная боль, депрессия, спутанность сознания, гиперкинезия, тревожность, бессонница;
- ринит,фарингит, кашель;
- недержание мочи, нарушение потенции;
- нарушение зрения, звон в ушах;
- кожная сыпь, экссудативная эритема;
- увеличение веса, отек лица, отеки.
Габапентин, инструкция по применению (Способ и дозировка)
Принимается внутрь. При эпилепсии взрослым и детям с 12 лет: 300 мг трижды в сутки. Максимальная СД — 3600 мг, эффективная — 900-3600 мг. Интервал между приемом препарата не должен быть больше 12 часов. Можно подбирать дозу: в первый день — 300 мг, во второй — 600 мг в 2 приема, в третий — 900 мг в 3 приема. Доза для детей от 3 до 12 лет — 25-35 мг/кг в 3 приема.
При невропатии у взрослых назначают 300 мг трижды в сутки, затем дозу увеличивают до максимальной суточной — 3600 мг. В виду возможности появления побочных реакций инструкция по применению Габапентина должна строго соблюдаться.
В качестве альтернативы Габапентин назначается при климаксе женщинам, которым противопоказано лечение эстрогенами. Благодаря снотворному эффекту он помогает при преобладании ночных симптомов. Препарат отменяется постепенно.
Передозировка
Проявляется симптомами: нарушение речи, головокружение, сонливость, летаргия, двоение в глазах, расстройства стула.
Лечение симптоматическое: промывание желудка, прием сорбентов. При тяжелой почечной недостаточности проводят гемодиализ.
Взаимодействие
Допускается одновременное применение прочих противоэпилептических препаратов (Фенобарбитал, Карбамазепин, Фенитоин, вальпроевая кислота) и пероральных контрацептивов. При этом фармакокинетика габапентина не меняется.
Антациды уменьшают биодоступность препарата, поэтому прием основного препарата и антацидов разносится во времени.
Миелотоксичные лекарственные средства усиливают гематотоксичность габапентина.
При совместном приеме с Морфином фармакокинетика морфина не изменялась. Однако следует контролировать возможные побочные реакции со стороны ЦНС.
Употребление алкоголя может усиливать побочные реакции со стороны ЦНС (атаксия, оглушенность).
Условия продажи
Отпускается по рецепту.
Условия хранения
Хранить в сухом месте, защищая от света при температуре не более 25 °С.
Срок годности
2 года.
Особые указания
При необходимости отмены препарата снижение дозы следует проводить постепенно (за 1-2 недели), поскольку прекращение терапии может спровоцировать эпистатус. Во время беременности допустимо применение по строгим показаниям, когда польза для матери превосходит риск для плода.
При появлении у взрослых атаксии, головокружения, прибавки массы тела, сонливости, а у детей сонливости и враждебности, нужно прекратить лечение. Во время лечения нужно воздержаться от управления транспортом.
Аналоги Габапентина
Совпадения по коду АТХ 4-го уровня:
Основные аналоги Габапентина:
- Габагамма
- Катэна
- Конвалис
- Нейронтин
- Тебантин
- Гапентек
- Лепситин
- Эплиронтин
Перечисленные препараты содержат общее действующее вещество, но выпускаются разными производителями, поэтому имеют разную стоимость. Эти препараты — синонимы Габапентина.
Отзывы о Габапентине
В целом отзывы о Габапентине связаны с развитием привыкания и синдрома отмены этого препарата — у пациентов появляется притупленное сознание, плохое настроение, вялость. Многие отмечают появление депрессии и суицидальных мыслей. Препарат нередко вызывает острый панкреатит.
Все это еще раз говорит о том, что лечение должно проводиться только под контролем врача, который скорректирует лечение. При отмене препарата часто назначаются антидепрессанты, для уменьшения проявлений синдрома отмены.
Цена Габапентина, где купить
Цена Габапентина в капсулах 300 мг 50 шт. — около 400 рублей.
- Интернет-аптеки РоссииРоссия
ЛюксФарма* специальное предложение
-
Габапентин 100 мг Тева капс. №100
ЗдравСити
-
Габапентин Канон капсулы 300мг 50штЗАО Канонфарма Продакшн
-
Габапентин капсулы 300мг 50штПИК-ФАРМА ПРО ООО/ПИК-ФАРМА ЛЕК ООО
-
Габапентин-СЗ капсулы 300мг 50штСеверная звезда НАО
-
Габапентин Канон капсулы 300мг 100штЗАО Канонфарма Продакшн
-
Габапентин Канон капсулы 300мг 90штЗАО Канонфарма Продакшн
Аптека Диалог
-
Габапентин капсулы 300мг №50Пик-Фарма Лек
-
Габапентин-СЗ (капс. 300мг №50)Северная звезда НАО
-
Габапентин КАНОН (капс. 300мг №50)Канонфарма Продакшн
-
Габапентин-СЗ капс. 300мг №100Северная звезда НАО
-
Габапентин КАНОН (капс. 300мг №50)Канонфарма Продакшн
показать еще